Содержание
- 2. Пигментный обмен Под пигментным обменом подразумевают обычно все процессы образования, превращения и распада пигмента крови (гемоглобина),
- 3. Образование жёлчных пигментов Жёлчными пигментами называют продукты распада Hb и других хромопротеидов — миоглобина, цитохромов и
- 4. Дальнейший метаболизм билирубина в основном происходит в печени. Билирубин плохо растворим в плазме и воде, поэтому,
- 5. В гепатоцитах к билирубину присоединяются полярные группы, и он переходит в водорастворимую форму. Процесс, обеспечивающий переход
- 6. В подвздошной и толстой кишках часть образовавшегося мезобилиногена (уробилиногена) всасывается через кишечную стенку, попадает в портальную
- 7. Общий билирубин в сыворотке крови Референтные величины концентрации общего билирубина в сыворотке крови менее 0,2−1,0 мг/дл
- 8. В зависимости от того, какой тип билирубина присутствует в сыворотке крови — неконъюгированный (непрямой) или конъюгированный
- 9. Причины увеличения содержания билирубина в крови могут быть следующими. ■ Увеличение интенсивности гемолиза эритроцитов. ■ Поражение
- 10. Помимо увеличения концентрации общего билирубина при гемолитической желтухе выявляют повышенное выделение уробилиногена с мочой и калом,
- 11. При паренхиматозной желтухе наступает деструкция гепатоцитов, нарушается экскреция прямого (конъюгированного) билирубина в жёлчные капилляры и он
- 12. Основные причины паренхиматозных желтух включают острые и хронические гепатиты, цирроз печени, токсические вещества (хлороформ, четырёххлористый углерод,
- 13. К неконъюгированным типам гипербилирубинемии относится целый ряд редко встречающихся синдромов. Синдром Криглера−Найяра типа I (врождённая негемолитическая
- 15. Синдром Криглера−Найяра типа II — редкое наследственное заболе-вание, обусловленное менее серьёзным дефектом в системе конъюги-рования билирубина.
- 16. Болезнь Жильбера — заболевание, обусловленное снижением поглощения билирубина гепатоцитами. У таких больных снижена актив- ность уридиндифосфатглюкуронилтрансфераз.
- 18. К паренхиматозному типу желтух (конъюгированная гипербилирубинемия) относится синдром Дабина−Джонсона — хроническая идиопатическая желтуха. В основе этого
- 19. Синдром Ротора — форма хронической семейной гипербилирубинемии с повышением неконьюгированной фракции билирубина. В основе синдрома лежит
- 20. При обтурационной желтухе (конъюгированная гипербилирубинемия) нарушается выведение жёлчи вследствие закупорки общего жёлчного протока камнем или опухолью,
- 21. В клинической практике определение концентрации билирубина в сыворотке крови применяют для решения следующих задач. ■ Выявление
- 22. Прямой билирубин в сыворотке крови Референтные величины содержания прямого билирубина в сыворотке крови — 0−0,2 мг/дл
- 23. Непрямой билирубин в сыворотке Референтные величины содержания непрямого билирубина в сыворотке крови — 0,2−0,8 мг/дл или
- 24. Виды желтух у детей
- 26. Нарушение водно-электролитного обмена
- 27. Нарушения баланса катионов и анионов, выполняющих важные функции, вызывают значительные изменения в функционировании жизненно важных органов.
- 28. Калий играет важнейшую роль в процессах сокращения мышц, деятельности сердца, проведении нервных импульсов, ферментных процессах и
- 29. ГИПОКАЛИЕМИЯ К гипокалиемии приводят следующие ситуации: Потеря жидкостей ЖКТ, сопутствующая потеря хлоридов углубляет метаболический алкалоз. ■
- 30. В основе всех приведённых причин гипокалиемии лежат четыре основных механизма: уменьшенное потребление калия, усиленный переход калия
- 31. Симптомы недостаточности калия — тошнота, рвота, мышечная слабость (в том числе дыхательной мускулатуры — поверхностное дыхание),
- 32. Гиперкалиемия К гиперкалиемии могут привести: ■ понижение экскреции калия почками при ОПН и ХПН, а также
- 33. Потери калия уменьшаются при почечной недостаточности, гипоальдостеронизме, приёме диуретиков, блокирующих секрецию калия дистальными канальцами, и при
- 34. Гиперкалиемия клинически проявляется парестезиями, сердечными аритмиями. Угрожающие симптомы калиевой интоксикации включают коллапс, брадикардию, помрачение сознания. Изменения
- 35. Натрий в сыворотке крови Референтные величины концентрации натрия в сыворотке крови — 135−145 ммоль/л (мэкв/л). В
- 36. ГИПОНАТРИЕМИЯ Гипонатриемия — снижение концентрации натрия в плазме крови менее 135 ммоль/л. Различают четыре вида гипонатриемии
- 37. ГИПЕРНАТРИЕМИЯ Гипернатриемия всегда сопряжена с гиперосмолярностью. Когда осмолярность плазмы становится выше 290 мосм/л, наблюдают увеличение секреции
- 38. ■ солевая перегрузка организма (кормление через зонд концентрированными смесями без соответствующего введения воды при длительном бессознательном
- 39. Калий в моче Референтные величины содержания калия в моче — 25−125 мэкв/сут(ммоль/сут). Усиленное выделение калия с
- 40. Определение содержания калия и натрия в моче играет важную роль в дифференциальной диагностике преренальной и ренальной
- 41. Натрий в моче Референтные величины выделения натрия с мочой: мужчины — 40− 220 мэкв/сут (ммоль/сут); женщины
- 42. Общий и ионизированный кальций в сыворотке крови Референтные величины концентрации общего кальция в сыворотке крови —
- 43. ГИПОКАЛЬЦИЕМИЯ Наиболее распространённая причина снижения общего кальция в сыворотке крови — гипоальбуминемия. Если содержание ионизированного кальция
- 44. ГИПЕРКАЛЬЦИЕМИЯ Гиперкальциемия — почти всегда результат повышенного поступления кальция в кровь из резорбцируемой костной ткани или
- 45. Злокачественные новообразования — причина большинства случаев гиперкальциемии у госпитализированных больных и у лиц пожилого возраста. При
- 46. Лабораторные признаки первичного гиперпаратиреоза, гуморальной паранеопластической гиперкальциемии и семейной доброкачественной гиперкальциемии.
- 47. Общий кальций в моче Референтные пределы выделения общего кальция с мочой в зависимости от диеты.
- 48. Гиперкальциурия — выделение с мочой более 300 мг/сут кальция у мужчин и более 250 мг/сут у
- 49. Наиболее часто при почечнокаменной болезни выявляют идиопатическую гиперкальциурию. Изменение лабораторных показателей при различных типах идиопатической гиперкальциурии.
- 50. Неорганический фосфор в сыворотке крови Референтные величины концентрации неорганического фосфора в сыворотке крови.
- 51. ГИПОФОСФАТЕМИЯ Гипофосфатемия может возникать из-за нарушений всасывания фосфата в кишечнике, повышения его экскреции почками или перехода
- 52. ГИПЕРФОСФАТЕМИЯ Гиперфосфатемия чаще всего обусловлена почечной недостаточностью, но она возможна и при гипопаратиреозе, псевдогипопаратиреозе, рабдомиолизисе, распаде
- 53. Причины гиперфосфатемии
- 54. Неорганический фосфор в моче Референтные величины выделения неорганического фосфора с мочой у взрослых при диете без
- 55. Механизмы повышенного выделения фосфатов с мочой следующие. ■ Фосфатурия почечного происхождения, обусловленная нарушением реабсорбции фосфора в
- 56. Магний в сыворотке крови Референтные величины концентрации магния в сыворотке крови.
- 57. Гипомагниемия возникает вследствие следующих причин. ■ Пониженное всасывания магния в кишечнике из-за неполноценного питания, нарушения всасывания,
- 58. Гипермагниемия возникает при почечной недостаточности, применении препаратов лития, гипотиреозе, лактацидозе, гепатитах, новообразованиях, применении препаратов магния на
- 59. Хлориды в сыворотке крови Референтные величины концентрации хлоридов в сыворотке крови — 98−107 мэкв/л (ммоль/л). В
- 60. ГИПОХЛОРЕМИЯ Гипохлоремию могут вызвать следующие заболевания и состояния. ■ Повышенное выделение хлора с потом в условиях
- 61. ГИПЕРХЛОРЕМИЯ Гиперхлоремии разделяют на абсолютные, развивающиеся при нарушении выделительной функции почек, и относительные, связанные с обезвоживанием
- 62. Хлориды в моче Референтные величины выделяемого с мочой хлора Гипохлорурия развивается вследствие выделения повышенного количества хлора
- 63. Гиперхлорурия как физиологическое явление возможна при значительном введении в организм хлорида натрия. Как патологическое явление гиперхлорурия
- 64. Медь в сыворотке крови Медь — один из важнейших незаменимых микроэлементов, необходимых для жизнедеятельности человека. В
- 65. Важнейшие заболевания, синдромы, признаки дефицита и избытка меди.
- 66. Медь в моче Референтные величины выделения меди с мочой: мужчины — 2−80 мкг/сут (0,03−1,26 мкмоль/сут); женщины
- 68. Скачать презентацию
Слайд 2Пигментный обмен
Под пигментным обменом подразумевают обычно все процессы образования, превращения и распада
Пигментный обмен
Под пигментным обменом подразумевают обычно все процессы образования, превращения и распада

Слайд 3
Образование жёлчных пигментов
Жёлчными пигментами называют продукты распада Hb и других хромопротеидов —
Образование жёлчных пигментов
Жёлчными пигментами называют продукты распада Hb и других хромопротеидов —

При физиологических условиях в организме взрослого человека за один час разрушается 1−2.108 эритроцитов. Высвободившийся при этом Hb разрушается на белковую часть (глобин) и часть, содержащую железо (гем). Железо гема включается в общий обмен железа и снова используется. Свободная от железа порфириновая часть гема подвергается катаболизму, что в основном происходит в ретикулоэндотелиальных клетках печени, селезёнки и костного мозга. Метаболизм гема осуществляется сложной ферментной системой — гемоксигеназой. К моменту поступления гема из гемовых белков в гемоксигеназную систему он превращается в гемин (окисляется железо). Гемин в результате ряда последовательных окислительно-восстановительных реакций метаболизируется в биливердин, который, восстанавливаясь под действием биливердин редуктазы, превращается в билирубин.
Слайд 4 Дальнейший метаболизм билирубина в основном происходит в печени. Билирубин плохо растворим в
Дальнейший метаболизм билирубина в основном происходит в печени. Билирубин плохо растворим в

■ поглощение паренхимальными клетками печени;
■ конъюгация билирубина в гладком эндоплазматическом ретикулуме гепатоцитов;
■ секреция из эндоплазматического ретикулума в жёлчь.
Слайд 5 В гепатоцитах к билирубину присоединяются полярные группы, и он переходит в водорастворимую
В гепатоцитах к билирубину присоединяются полярные группы, и он переходит в водорастворимую

Билирубин секретируется в жёлчь преимущественно в виде диглюкуронида билирубина. Секреция конъюгированного билирубина в жёлчь происходит против весьма высокого градиента концентрации при участии механизмов активного транспорта.
В составе жёлчи конъюгированный (свыше 97%) и неконъюгированный билирубин поступает в тонкую кишку. После того как билирубин достигает области подвздошной и толстой кишок, глюкурониды гидролизуются специфическими бактериальными ферментами (β-глюкуронидазами); далее кишечная микрофлора восстанавливает пигмент с последовательным образованием мезобилирубина и мезобилиногена (уробилиногена).
Слайд 6В подвздошной и толстой кишках часть образовавшегося мезобилиногена (уробилиногена) всасывается через кишечную
В подвздошной и толстой кишках часть образовавшегося мезобилиногена (уробилиногена) всасывается через кишечную

вену и поступает в печень, где полностью расщепляется до дипирролов,
поэтому в норме в общий круг кровообращения и в мочу мезобилиноген
(уробилиноген) не попадает. При повреждении паренхимы печени процесс
расщепления мезобилиногена (уробилиногена) до дипирролов нарушается
и уробилиноген переходит в кровь и оттуда в мочу. В норме большая часть
бесцветных мезобилиногенов, образующихся в толстой кишке, окисляется
в стеркобилиноген, который в нижних отделах толстой кишки (в основ-
ном в прямой кишке) окисляется до стеркобилина и выделяется с калом.
Лишь небольшая часть стеркобилиногена (уробилина) всасывается в ниж-
них участках толстой кишки в систему нижней полой вены и в дальнейшем
выводится почками с мочой. Следовательно, в норме моча человека содер-
жит следы уробилина, но не уробилиногена.
Соединение билирубина с глюкуроновой кислотой не единственный путьего обезвреживания. У взрослых 15% билирубина, содержащегося в жёлчи,находится в виде сульфата и 10% в комплексе с другими веществами.
Слайд 7Общий билирубин в сыворотке крови
Референтные величины концентрации общего билирубина в сыворотке крови
менее
Общий билирубин в сыворотке крови
Референтные величины концентрации общего билирубина в сыворотке крови
менее

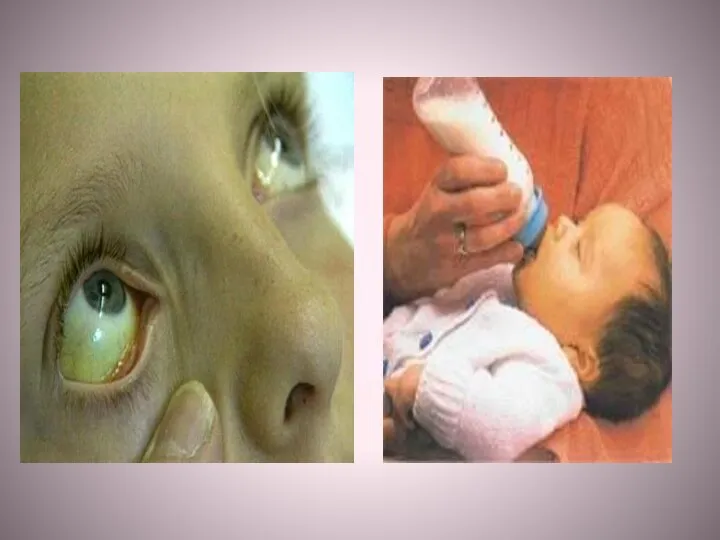
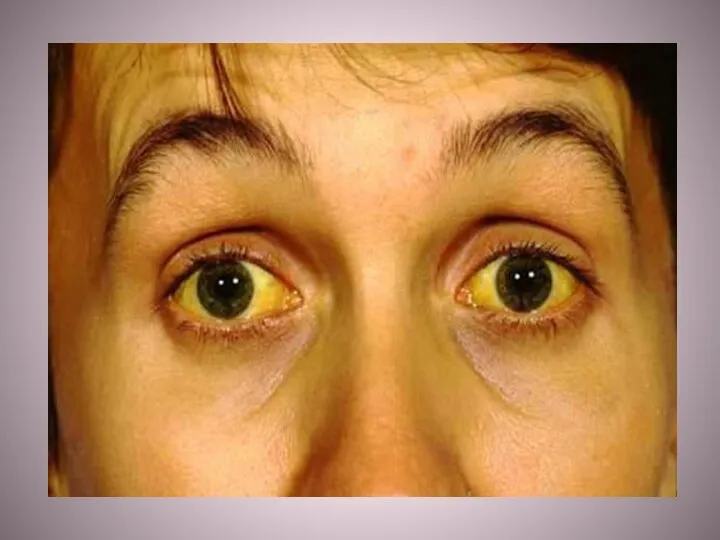
Возрастание концентрации билирубина в сыворотке крови выше
17,1 мкмоль/л называют гипербилирубинемией . Это состояние может быть следствием образования билирубина в количествах, превышающих способности нормальной печени его экскретировать; повреждений печени, нарушающих экскрецию билирубина в нормальных количествах, а также вследствие закупорки желчевыводящих протоков, что препятствует выведению билирубина. Во всех этих случаях билирубин накапливается в крови
и по достижении определённых концентраций диффундирует в ткани, окрашивая их в жёлтый цвет. Это состояние называется желтухой . Различают лёгкую форму желтухи (концентрация билирубина в крови до 86 мкмоль/л),
среднетяжёлую (87−159 мкмоль/л) и тяжёлую (свыше 160 мкмоль/л).
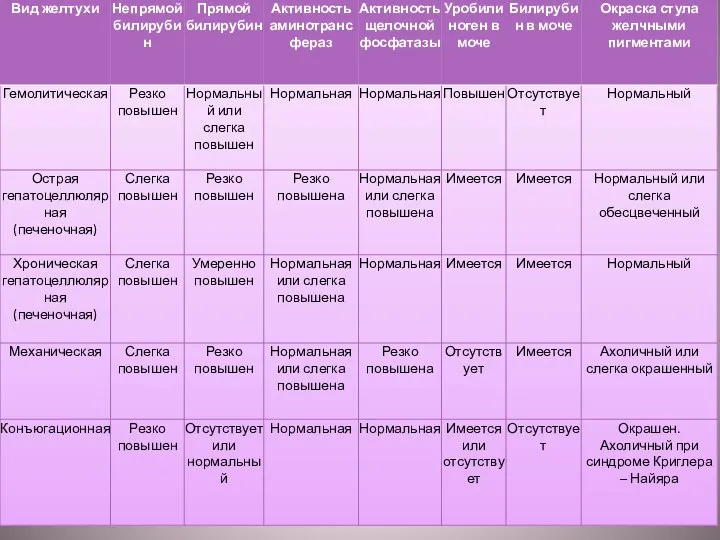
Слайд 8 В зависимости от того, какой тип билирубина присутствует в сыворотке крови —
В зависимости от того, какой тип билирубина присутствует в сыворотке крови —

Слайд 9Причины увеличения содержания билирубина в крови могут быть следующими.
■ Увеличение интенсивности
Причины увеличения содержания билирубина в крови могут быть следующими.
■ Увеличение интенсивности

■ Поражение паренхимы печени с нарушением её билирубин выделительной функции.
■ Нарушение оттока жёлчи из жёлчных путей в кишечник.
■ Нарушения активности ферментного звена, обеспечивающего биосинтез глюкуронидов билирубина.
■ Нарушение печёночной секреции конъюгированного (прямого) билирубина в жёлчь.
Увеличение интенсивности гемолиза наблюдают при гемолитических анемиях. Гемолиз также может быть усилен при витамин В12-дефицитных анемиях, малярии, массивных кровоизлияниях в ткани, лёгочных инфарктах, при синдроме размозжения (неконъюгированная гипербилирубинемия). В результате усиленного гемолиза происходит интенсивное образование в ретикулоэндотелиальных клетках свободного билирубина из Hb.В то же время печень оказывается неспособной к образованию столь большого количества глюкуронидов билирубина, что и приводит к накоплению свободного билирубина (непрямого) в крови и тканях. Однако даже при значительном гемолизе неконъюгированная гипербилирубинемия обычно незначительна (менее 68,4 мкмоль/л) вследствие большой способности печени в отношении конъюгирования билирубина.
Слайд 10Помимо увеличения концентрации общего билирубина при гемолитической желтухе выявляют повышенное выделение уробилиногена
Помимо увеличения концентрации общего билирубина при гемолитической желтухе выявляют повышенное выделение уробилиногена

Наиболее частая форма неконъюгированной гипербилирубинемии —
физиологическая желтуха у новорождённых. Причины этой желтухи вклю-чают ускоренный гемолиз эритроцитов и незрелость печёночной системы
поглощения, конъюгации (сниженная активность уридиндифосфатглюку-
ронилтрансферазы) и секреции билирубина. В связи с тем, что билирубин,
накапливающийся в крови, находится в неконъюгированном (свободном)
состоянии, когда его концентрация в крови превышает уровень насыщения альбумина (34,2−42,75 мкмоль/л), он способен преодолевать гемато-энцефалический барьер. Это может привести к гипербилирубинемической
энцефалопатии. В первые сутки после рождения концентрация билирубина нередко увеличивается до 135 мкмоль/л, у недоношенных он может достигнуть величины 262 мкмоль/л. Для лечения такой желтухи эффективно
стимулирование системы конъюгации билирубина фенобарбиталом.
К неконъюгированной гипербилирубинемии относится желтуха, вызванная действием ЛС, усиливающих распад (гемолиз) эритроцитов, например,ацетилсалициловой кислоты, тетрациклина и др., а также метаболизирующихся с участием уридиндифосфатглюкуронилтрансферазы.
Слайд 11 При паренхиматозной желтухе наступает деструкция гепатоцитов, нарушается экскреция прямого (конъюгированного) билирубина в
При паренхиматозной желтухе наступает деструкция гепатоцитов, нарушается экскреция прямого (конъюгированного) билирубина в

Слайд 12 Основные причины паренхиматозных желтух включают острые и хронические гепатиты, цирроз печени, токсические
Основные причины паренхиматозных желтух включают острые и хронические гепатиты, цирроз печени, токсические

При вирусных гепатитах степень билирубинемии в определённой степени коррелирует с тяжестью заболевания. Так, при гепатите В при лёгкой форме заболевания содержание билирубина не превышает 90 мкмоль/л (5 мг%), при среднетяжёлой находится в пределах 90−170 мкмоль/л (5−10 мг%), при тяжёлой превышает 170 мкмоль/л (выше 10 мг%). При развитии печёночной комы билирубин может повышаться до 300 мкмоль/л и более. Следует иметь в виду, что степень повышения билирубина в крови не всегда зависит от тяжести патологического процесса, а может быть обусловлена темпами развития вирусного гепатита и печёночной недостаточности.
Слайд 13 К неконъюгированным типам гипербилирубинемии относится целый ряд редко встречающихся синдромов.
Синдром Криглера−Найяра
К неконъюгированным типам гипербилирубинемии относится целый ряд редко встречающихся синдромов.
Синдром Криглера−Найяра

Слайд 15Синдром Криглера−Найяра типа II — редкое наследственное заболе-вание, обусловленное менее серьёзным дефектом
Синдром Криглера−Найяра типа II — редкое наследственное заболе-вание, обусловленное менее серьёзным дефектом

Слайд 16Болезнь Жильбера — заболевание, обусловленное снижением поглощения билирубина гепатоцитами. У таких больных
Болезнь Жильбера — заболевание, обусловленное снижением поглощения билирубина гепатоцитами. У таких больных

ность уридиндифосфатглюкуронилтрансфераз. Болезнь Жильбера про-является периодическим повышением в крови концентрации общего
билирубина, редко превышающим 50 мкмоль/л (17−85 мкмоль/л); эти
повышения часто бывают связаны с физическим и эмоциональнымнапряжением и различными заболеваниями. При этом отсутствуют изменения других показателей функции печени, нет клинических признаков печёночной патологии. Важное значение в диагностике этого синдрома имеют специальные диагностические тесты: проба с голоданием (повышение уровня билирубина на фоне голодания), проба с фенобарбиталом (приём фенобарбитала, индуцирующего коньюгирующие ферменты печени, вызывает снижение концентрации билирубина в крови), с никотиновой кислотой (внутривенное введение никотиновой кислоты, которая уменьшает осмотическую резистентность
эритроцитов и тем самым стимулирует гемолиз, приводит к повышению концентрации билирубина). В клинической практике в последние годы лёгкую гипербилирубинемию, обусловленную синдромом Жильбера, выявляют довольно часто — у 2−5% обследованных лиц.
Слайд 18 К паренхиматозному типу желтух (конъюгированная гипербилирубинемия) относится синдром Дабина−Джонсона — хроническая идиопатическая
К паренхиматозному типу желтух (конъюгированная гипербилирубинемия) относится синдром Дабина−Джонсона — хроническая идиопатическая

(бромсульфалеиновая проба). Нарушение секреции конъюгированного сульфобромфталеина приводит к тому, что он снова возвращается
в плазму крови, в которой наблюдается вторичное повышение его кон-
центрации (через 120 мин после начала пробы концентрация сульфоб-ромфталеина в сыворотке выше, чем через 45 мин).
Слайд 19 Синдром Ротора — форма хронической семейной гипербилирубинемии с повышением неконьюгированной фракции билирубина.
Синдром Ротора — форма хронической семейной гипербилирубинемии с повышением неконьюгированной фракции билирубина.

в крови не происходит.
Слайд 20 При обтурационной желтухе (конъюгированная гипербилирубинемия) нарушается выведение жёлчи вследствие закупорки общего жёлчного
При обтурационной желтухе (конъюгированная гипербилирубинемия) нарушается выведение жёлчи вследствие закупорки общего жёлчного

концентрация билирубина в жёлчи в 100 раз выше, чем в крови, и билирубин коньюгированный, в крови резко повышается концентрация прямого (конъюгированного) билирубина. Несколько повышается концентрация и непрямого билирубина. Механическая желтуха обычно приводит к наиболее высокой концентрации билирубина в крови (до 800−1000 мкмоль/л). В кале резко снижается содержание стеркобилиногена, полная обтурация жёлчного протока сопровождается полным отсутствием жёлчных пигментов в кале. Если концентрация коньюгированного (прямого) билирубина превышает почечный порог (13−30 мкмоль/л), то он выделяется с мочой.
Слайд 21 В клинической практике определение концентрации билирубина в сыворотке крови применяют для решения
В клинической практике определение концентрации билирубина в сыворотке крови применяют для решения

■ Выявление увеличенного содержания билирубина в крови в тех случаях, когда при осмотре больного желтуха не выявляется или наличие её вызывает сомнение. Желтушная окраска кожи появляется тогда, когда содержание билирубина в крови превышает 30−35 мкмоль/л.
■ Объективная оценка степени билирубинемии.
■ Дифференциальная диагностика различных видов желтух.
■ Оценка течения заболевания путём повторных исследований.
Содержание билирубина в крови может быть понижено при низком гемолизе, что наблюдают при постгеморрагических анемиях и алиментарной дистрофии. Уменьшение содержания билирубина диагностического значения не имеет.
Слайд 22Прямой билирубин в сыворотке крови
Референтные величины содержания прямого билирубина в сыворотке крови
Прямой билирубин в сыворотке крови
Референтные величины содержания прямого билирубина в сыворотке крови

Исследование обычно проводят в целях дифференциальной диагностики желтух. При паренхиматозной желтухе наступает деструкция печёночных клеток, нарушается экскреция прямого билирубина в жёлчные капилляры, и он попадает непосредственно в кровь, где содержание его значительно увеличивается. Кроме того, снижается способность печёночных клеток синтезировать глюкурониды билирубина; вследствие этого количество непрямого билирубина в крови также увеличивается.
При механической желтухе нарушено выделение жёлчи, что приводит к резкому увеличению содержания прямого билирубина в крови. Несколько повышается в крови и концентрация непрямого билирубина.
При гемолитической желтухе содержание прямого билирубина в крови не изменяется.
Слайд 23Непрямой билирубин в сыворотке
Референтные величины содержания непрямого билирубина в сыворотке крови —
Непрямой билирубин в сыворотке
Референтные величины содержания непрямого билирубина в сыворотке крови —

Исследование непрямого билирубина играет важнейшую роль в диагностике гемолитических анемий. В норме в крови 75% общего билирубина приходится на долю непрямого (свободного) билирубина и 25% на долю прямого (связанного) билирубина.
Содержание непрямого билирубина повышается при гемолитических анемиях, пернициозной анемии, при желтухе новорождённых, синдромах Жильбера, Криглера−Найяра, Ротора. Повышение концентрации непрямого билирубина при гемолитической анемии обусловлено интенсивным образованием его вследствие гемолиза эритроцитов, и печень оказывается неспособной к образованию столь большого количества глюкуронидов билирубина. При перечисленных синдромах нарушена конъюгация непрямого билирубина с глюкуроновой кислотой.
Слайд 24Виды желтух у детей
Виды желтух у детей

Слайд 26Нарушение
водно-электролитного обмена
Нарушение
водно-электролитного обмена

Слайд 27 Нарушения баланса катионов и анионов, выполняющих важные функции, вызывают значительные изменения в
Нарушения баланса катионов и анионов, выполняющих важные функции, вызывают значительные изменения в

Калий в сыворотке крови
Референтные величины концентрации калия в сыворотке крови —3,5−5 ммоль/л (мэкв/л).
В организме здорового человека с массой тела 70 кг содержится 3150 ммоль калия (45 ммоль/кг у мужчин и 35 ммоль/кг у женщин). Всего 50−60 ммоль калия находится во внеклеточном пространстве, остальное его количество распределено в клеточном пространстве. Суточное потребление калия составляет 60−100 ммоль. Почти такое же количество выделяется с мочой, и очень немного (2%) выводится с каловыми массами. В норме почка выделяет калий со скоростью до 6 ммоль/(кг.сут). Концентрация калия в сыворотке крови — показатель его общего содержания в организме, однако на его распределение между клетками и внеклеточной жидкостью могут влиять различные факторы (нарушение КОС, повышение внеклеточной осмолярности, дефицит инсулина). Так, при сдвиге рН на 0,1 следует ожидать изменения концентрации калия на 0,1−0,7 ммоль/л в противоположном направлении.
Слайд 28 Калий играет важнейшую роль в процессах сокращения мышц, деятельности сердца, проведении нервных
Калий играет важнейшую роль в процессах сокращения мышц, деятельности сердца, проведении нервных

При оценке состояния электролитного баланса имеют значение лишь очень низкие и очень высокие показатели концентрации калия, выходящие за рамки нормы. В клинических условиях гипокалиемией считают концентрацию калия ниже 3,5 ммоль/л, гиперкалиемией — выше 5 ммоль/л.
Слайд 29ГИПОКАЛИЕМИЯ
К гипокалиемии приводят следующие ситуации:
Потеря жидкостей ЖКТ, сопутствующая потеря хлоридов
ГИПОКАЛИЕМИЯ
К гипокалиемии приводят следующие ситуации:
Потеря жидкостей ЖКТ, сопутствующая потеря хлоридов

■ Длительное лечение осмотическими диуретиками или салуретиками
(маннитол, фуросемид), а также диабетическая глюкозурия.
■ Стрессовые состояния, сопровождающиеся повышенной активностью
надпочечников, болезнь Кушинга.
■ Уменьшение потребления калия в послеоперационный и посттравма-
тический периоды в сочетании с задержкой натрия в организме (ятро-
генная гипокалиемия).
■ Продолжительный ацидоз или алкалоз, в результате которых нарушает-
ся функция почек и возникает калийурия.
■ Предшествующий дефицит калия, вызванный тяжёлым хроническим
заболеванием и усиленный послеоперационным периодом.
■ Длительное применение ГК.
■ Дилюционная гипокалиемия в фазе регидратации после острой или
хронической дегидратации.
■ ХПН.
■ Синдром Барттера.
■ Низкорениновый гиперальдостеронизм.
Слайд 30 В основе всех приведённых причин гипокалиемии лежат четыре основных механизма: уменьшенное потребление
В основе всех приведённых причин гипокалиемии лежат четыре основных механизма: уменьшенное потребление

Основные причины усиленного перехода калия из внеклеточного пространства внутрь клетки включают введение инсулина (или наличие инсулиномы), тиреотоксикоз, алкалоз. Гипокалиемия, связанная с алкалозом,
обусловлена, во-первых, тем, что калий переходит из внеклеточной жидкости (плазмы) во внутриклеточную в обмен на ионы водорода, поступающие для снижения рН крови; во-вторых, происходит усиленная экскреция калия с мочой, при этом калий теряется, а ионы водорода реабсорбируются для коррекции алкалоза.
Слайд 31Симптомы недостаточности калия — тошнота, рвота, мышечная слабость (в том числе дыхательной
Симптомы недостаточности калия — тошнота, рвота, мышечная слабость (в том числе дыхательной

шение ритма сердца, не прослеживают.
Слайд 32Гиперкалиемия
К гиперкалиемии могут привести:
■ понижение экскреции калия почками при ОПН и ХПН,
Гиперкалиемия
К гиперкалиемии могут привести:
■ понижение экскреции калия почками при ОПН и ХПН,

■ острая дегидратация;
■ обширные травмы, ожоги или крупные операции, особенно на фоне
предшествующих тяжёлых заболеваний;
■ тяжёлый метаболический ацидоз и шок;
■ хроническая надпочечниковая недостаточность (гипоальдостеронизм);
■ быстрая инфузия концентрированного раствора калия, содержащего
более 50 ммоль/л калия (приблизительно 0,4% раствор хлорида калия);
■ олигурия или анурия любого происхождения;
■ диабетическая кома до начала инсулинотерапии;
■ назначение калийсберегающих диуретиков, например триамтерена,
спиронолактона.
В основе приведённых причин гиперкалиемии лежат три основных механизма: усиленное потребление калия, переход калия из внутриклеточного во внеклеточное пространство и уменьшение его потерь.
Слайд 33 Потери калия уменьшаются при почечной недостаточности, гипоальдостеронизме, приёме диуретиков, блокирующих секрецию калия
Потери калия уменьшаются при почечной недостаточности, гипоальдостеронизме, приёме диуретиков, блокирующих секрецию калия

Особенно высокое содержание калия наблюдают при ОПН, в частности при некронефрозах, вызванных отравлениями и синдромом длительного сдавления, что обуславливается резким снижением (до практически полного прекращения) ренальной экскреции калия, ацидозом, усиленным катаболизмом белка, гемолизом, а при синдроме длительного сдавления — повреждениями мышечной ткани. При этом содержание калия в крови может достигать 7−9,7 ммоль/л. Важное значение в клинической практике имеет динамика повышения калия в крови у больных с ОПН. В неосложнённых случаях ОПН концентрация калия в плазме крови возрастает на 0,3−0,5 ммоль/(л.сут), после травмы или сложной операции — на 1−2 ммоль/(л.сут), однако возможен и очень быстрый её подъём. Поэтому контроль за динамикой калиемии у больных с ОПН имеет большое значение; его следует проводить не реже 1 раза в сутки, а в осложнённых случаях ещё чаще.
Слайд 34 Гиперкалиемия клинически проявляется парестезиями, сердечными аритмиями. Угрожающие симптомы калиевой интоксикации включают коллапс,
Гиперкалиемия клинически проявляется парестезиями, сердечными аритмиями. Угрожающие симптомы калиевой интоксикации включают коллапс,

фазная кривая, указывающая на приближающуюся асистолию желудочков. Скорость таких изменений непредсказуема, и от начальных изменений ЭКГ до опасных нарушений проводимости или аритмий иногда проходят считанные минуты.
Слайд 35Натрий в сыворотке крови
Референтные величины концентрации натрия в сыворотке крови — 135−145
Натрий в сыворотке крови
Референтные величины концентрации натрия в сыворотке крови — 135−145

В организме здорового человека с массой тела 70 кг содержится3500 ммоль или 150 г натрия . 20% этого количества сконцентрировано в костях и непосредственного участия в метаболизме не принимает. Самая большая часть натрия почти полностью находится в жидкости внеклеточного пространства. Натрий — основной катион внеклеточной жидкости, где его концентрация в 6−10 раз выше, чем внутри клеток. Физиологическое значение натрия заключается в поддержании осмотического давления и рН во внутри- и внеклеточных пространствах, он влияет на процессы нервной деятельности, на состояние мышечной и сердечно-сосудистой системы и способность тканевых коллоидов к «набуханию».
Натрий экскретируется почками (с мочой), ЖКТ (с калом) и кожей (с потом). Выделение натрия почками колеблется в широком диапазоне: 1−150 ммоль/сут. С калом теряется 1−10 ммоль/сутки. Концентрация натрия в поте составляет 15−70 ммоль/л.
Почечный механизм регуляции натрия — самый важный фактор в поддержании его нормальной концентрации в плазме крови. Многие причины гипонатриемии и/или гипернатриемии связаны с нарушением функции почек.
Значительное увеличение или уменьшение содержания натрия в сывороткекрови наступает вследствие непропорциональных потерь воды и солей. Приэтих состояниях может возникнуть необходимость в неотложной помощи.
Слайд 36ГИПОНАТРИЕМИЯ
Гипонатриемия — снижение концентрации натрия в плазме крови менее 135 ммоль/л. Различают
ГИПОНАТРИЕМИЯ
Гипонатриемия — снижение концентрации натрия в плазме крови менее 135 ммоль/л. Различают

■ Эуволемическая гипонатриемия (объём циркулирующей крови и плазмы в нормальных пределах, объём внеклеточной жидкости и общее содержание натрия в пределах нормы).
■ Гиповолемическая гипонатриемия (дефицит объёма циркулирующей крови; снижение содержания натрия и внеклеточной жидкости, причём дефицит натрия превышает дефицит воды).
■ Гиперволемическая гипонатриемия (увеличение объёма циркулирующей крови; общее содержание натрия и объём внеклеточной жидкости увеличены, но воды в большей степени, чем натрия).
■ Ложная (изоосмолярная гипонатриемия), или псевдогипонатриемия(ложные результаты лабораторных анализов).
Слайд 37ГИПЕРНАТРИЕМИЯ
Гипернатриемия всегда сопряжена с гиперосмолярностью. Когда осмолярность плазмы становится выше 290 мосм/л,
ГИПЕРНАТРИЕМИЯ
Гипернатриемия всегда сопряжена с гиперосмолярностью. Когда осмолярность плазмы становится выше 290 мосм/л,

Гипернатриемию (концентрацию натрия в сыворотке выше 150 ммоль/л) могут вызвать:
■ дегидратация при водном истощении (повышенные потери воды через дыхательные пути во время отдышки, при лихорадке, трахеостоме, проведении искусственной вентиляции лёгких в условиях недостаточного увлажнения дыхательной смеси, использовании неувлажнённого кислорода, открытом лечении ожогов, длительном потоотделении без соответствующей водной компенсации); принято считать, что избыток каждых 3 ммоль/л натрия в сыворотке сверх 145 ммоль/л означает дефицит 1 л внеклеточной воды;
Слайд 38■ солевая перегрузка организма (кормление через зонд концентрированными смесями без соответствующего введения
■ солевая перегрузка организма (кормление через зонд концентрированными смесями без соответствующего введения

■ несахарный диабет (снижение чувствительности рецепторов почек к АДГ);
■ почечные заболевания, протекающие с олигурией;
■ гиперальдостеронизм (избыточная секреция альдостерона аденомой или опухолью надпочечников).
В зависисмости от нарушений водного баланса, которые всегда сопровождают гипернатриемию, выделяют следующие её формы:
■ гиповолемическую гипернатриемию;
■ эуволемическую (нормоволемическую) гипернатриемию;
■ гиперволемическую гипернатриемию.
Слайд 39Калий в моче
Референтные величины содержания калия в моче — 25−125 мэкв/сут(ммоль/сут).
Усиленное
Калий в моче
Референтные величины содержания калия в моче — 25−125 мэкв/сут(ммоль/сут).
Усиленное

Количество калия в моче повышается при ренальной гипераминоацидурии, проксимальном тубулярном ацидозе, обусловленном дефектом проксимальных канальцев, метаболическом ацидозе, геморрагической лихорадке с почечным синдромом, нефропатии, пиелонефрите, остром канальцевом некрозе, гиперальдостеронизме, синдроме Кушинга, синдроме Фанкони, алкалозе, введении мочегонных средств и др.
Экскреция калия с мочой снижается при гломерулонефрите, хроническом пиелонефрите, внепочечной уремии, гиперальдостеронизме (болезни Аддисона), ацидозе и гипоксии.
Слайд 40 Определение содержания калия и натрия в моче играет важную роль в дифференциальной
Определение содержания калия и натрия в моче играет важную роль в дифференциальной

Слайд 41Натрий в моче
Референтные величины выделения натрия с мочой: мужчины — 40−
220 мэкв/сут
Натрий в моче
Референтные величины выделения натрия с мочой: мужчины — 40−
220 мэкв/сут

Слайд 42Общий и ионизированный кальций в сыворотке крови
Референтные величины концентрации общего кальция в
Общий и ионизированный кальций в сыворотке крови
Референтные величины концентрации общего кальция в

Физиологическое значение кальция заключается в уменьшении способности тканевых коллоидов связывать воду, снижении проницаемости тканевых мембран, участии в построении скелета и системе гемостаза, а также в нервно-мышечной деятельности. Он обладает способностью накапливаться в местах повреждения тканей различными патологическими про-цессами. Примерно 99% кальция находится в костях, остальное количество — главным образом во внеклеточной жидкости (почти исключительнов сыворотке крови).
Слайд 43ГИПОКАЛЬЦИЕМИЯ
Наиболее распространённая причина снижения общего кальция в сыворотке крови — гипоальбуминемия. Если
ГИПОКАЛЬЦИЕМИЯ
Наиболее распространённая причина снижения общего кальция в сыворотке крови — гипоальбуминемия. Если

■ почечная недостаточность;
■гипопаратиреоз (неизвестной этиологии или послеоперационный);
■ тяжёлая гипомагниемия;
■ гипермагниемия;
■ острый панкреатит;
■ некроз скелетных мышц;
■ распад опухоли;
■ авитаминоз D.
Низкую концентрацию кальция иногда наблюдают у больных в тяжёлом состоянии без видимых причин.
Слайд 44ГИПЕРКАЛЬЦИЕМИЯ
Гиперкальциемия — почти всегда результат повышенного поступления кальция в кровь из резорбцируемой
ГИПЕРКАЛЬЦИЕМИЯ
Гиперкальциемия — почти всегда результат повышенного поступления кальция в кровь из резорбцируемой

Первичный гиперпаратиреоз — основная причина гиперкальциемии у амбулаторных больных. Это весьма распространённая патология, особенно у пожилых женщин. Приблизительно 85% случаев гиперкальциемии обус-ловлены аденомой одной из паращитовидных желёз, 15% — гиперплазией всех четырёх желёз и 1% — карциномой паращитовидной железы. Обычно гиперкальциемия протекает бессимптомно и её обнаруживают случайно при диспансерных обследованиях. Повышенное артериальное давление сопровождает 30−70% случаев первичного гиперпаратиреоза. В этих случаях лечение тиазидовыми диуретиками может маскировать гиперкальциемию.
Слайд 45 Злокачественные новообразования — причина большинства случаев гиперкальциемии у госпитализированных больных и у
Злокачественные новообразования — причина большинства случаев гиперкальциемии у госпитализированных больных и у

■ Локальная остеолитическая гиперкальциемия, при которой продукты жизнедеятельности опухолевых клеток стимулируют локальную резорбцию кости остеокластами. Эта форма гиперкальциемии бывает только при обширном поражении костей опухолью; чаще всего при метастазах рака молочной железы, миеломной болезни и лимфоме.
■ Гуморальная паранеопластическая гиперкальциемия, при которой опухолевые метаболиты оказывают общее действие, стимулируя резорбцию кости и снижая обычно экскрецию кальция. Гуморальную паранеопластическую гиперкальциемию чаще всего вызывают плоскоклеточный рак лёгких, опухоли головы и шеи, пищевода, карцинома почек,
мочевого пузыря и яичников.
Слайд 46 Лабораторные признаки первичного гиперпаратиреоза, гуморальной паранеопластической гиперкальциемии и семейной доброкачественной гиперкальциемии.
Лабораторные признаки первичного гиперпаратиреоза, гуморальной паранеопластической гиперкальциемии и семейной доброкачественной гиперкальциемии.

Слайд 47Общий кальций в моче
Референтные пределы выделения общего кальция с мочой в зависимости
Общий кальций в моче
Референтные пределы выделения общего кальция с мочой в зависимости

Слайд 48Гиперкальциурия — выделение с мочой более 300 мг/сут кальция у мужчин и
Гиперкальциурия — выделение с мочой более 300 мг/сут кальция у мужчин и

Примерно у 40−50% больных с кальциевыми камнями наблюдают гиперкальциурию. У 40% этих больных выявляют идиопатическую гиперкальциурию, у 5% — первичный гиперпаратиреоз, у 3% — почечно-кальциевый ацидоз. Другие причины гиперкальциурии включают избыточное потребление витамина D, кальция и щелочей, саркоидоз, синдром Иценко−Кушинга, гипертиреоз, болезнь Педжета и иммобилизацию.
Повышенное выделение кальция с мочой наблюдают при гиперкальциемии, связанной со злокачественными новообразованиями, остеопорозе, дисфункции проксимальных канальцев, применении диуретиков (фуросемид, этакриновая кислота).
Слайд 49 Наиболее часто при почечнокаменной болезни выявляют идиопатическую гиперкальциурию.
Изменение лабораторных показателей при
Наиболее часто при почечнокаменной болезни выявляют идиопатическую гиперкальциурию.
Изменение лабораторных показателей при
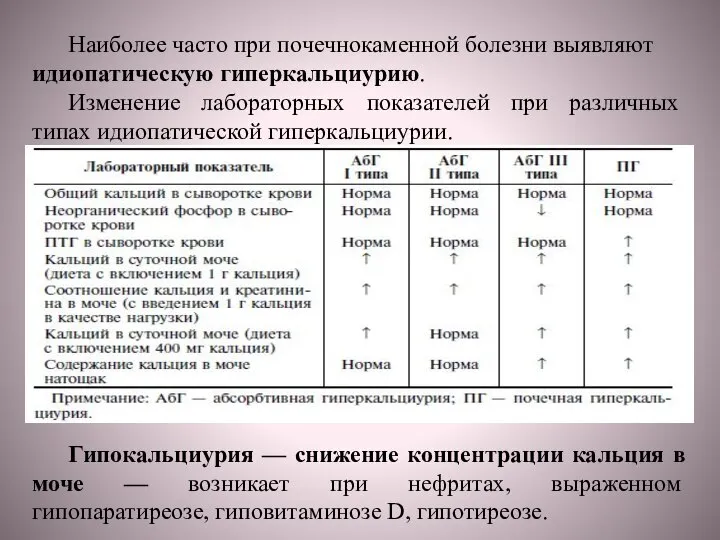
Гипокальциурия — снижение концентрации кальция в моче — возникает при нефритах, выраженном гипопаратиреозе, гиповитаминозе D, гипотиреозе.
Слайд 50Неорганический фосфор в сыворотке крови
Референтные величины концентрации неорганического фосфора в сыворотке крови.
Неорганический фосфор в сыворотке крови
Референтные величины концентрации неорганического фосфора в сыворотке крови.

Слайд 51ГИПОФОСФАТЕМИЯ
Гипофосфатемия может возникать из-за нарушений всасывания фосфата в кишечнике, повышения его экскреции
ГИПОФОСФАТЕМИЯ
Гипофосфатемия может возникать из-за нарушений всасывания фосфата в кишечнике, повышения его экскреции

правило, указывает на снижение общего количества фосфора в организме и возникает при злоупотреблении алкоголем, респираторном алкалозе, нарушении всасывания в кишечнике, тяжёлых ожогах, лечении диабетического кетоацидоза, приёме средств, связывающих фосфат.
Слайд 52ГИПЕРФОСФАТЕМИЯ
Гиперфосфатемия чаще всего обусловлена почечной недостаточностью, но она возможна и при гипопаратиреозе,
ГИПЕРФОСФАТЕМИЯ
Гиперфосфатемия чаще всего обусловлена почечной недостаточностью, но она возможна и при гипопаратиреозе,

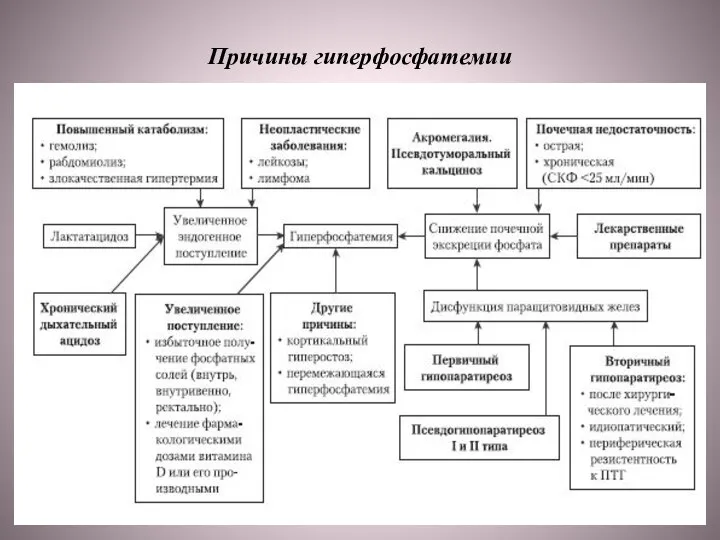
Слайд 53Причины гиперфосфатемии
Причины гиперфосфатемии
Слайд 54Неорганический фосфор в моче
Референтные величины выделения неорганического фосфора с мочой у взрослых
Неорганический фосфор в моче
Референтные величины выделения неорганического фосфора с мочой у взрослых

Для диагностики нарушений обмена неорганического фосфора в организме одновременно определяют его содержание в сыворотке крови и моче.
Гипофосфатурия возможна при уменьшении секреции фосфатов в дистальных канальцах в случае гипопаратиреоза, паратиреоидэктомии, при ограничении количества клубочкового фильтрата, при таких заболеваниях, как рахит (при высоком содержании кальция в пище), остеопороз, ряд инфекционных заболеваний, острая жёлтая атрофия печени, акромегалия, при дефиците фосфора в пище, больших потерях фосфора через кишечник и/или нарушении его всасывания, например при энтероколитах. Снижение выделения фосфатов с мочой наблюдают при туберкулёзе, лихорадочных состояниях, при недостаточности функции почек.
Слайд 55Механизмы повышенного выделения фосфатов с мочой следующие.
■ Фосфатурия почечного происхождения, обусловленная нарушением
Механизмы повышенного выделения фосфатов с мочой следующие.
■ Фосфатурия почечного происхождения, обусловленная нарушением

■ Фосфатурия внепочечного происхождения, обусловленная первичной гиперфункцией паращитовидных желёз, злокачественными опухолями костей с повышенным остеолизом, рахитом, при повышенном распаде клеток (например, при лейкозах).
При рахите количество выделяемого с мочой фосфора увеличивается в 2−10 раз по сравнению с нормой. Наиболее выражена фосфатурия при так называемом фосфатном диабете. Наблюдающиеся симптомы рахита при этом заболевании не поддаются терапии витамином D, массивная фосфатурия в этом случае служит важным признаком для постановки диагноза
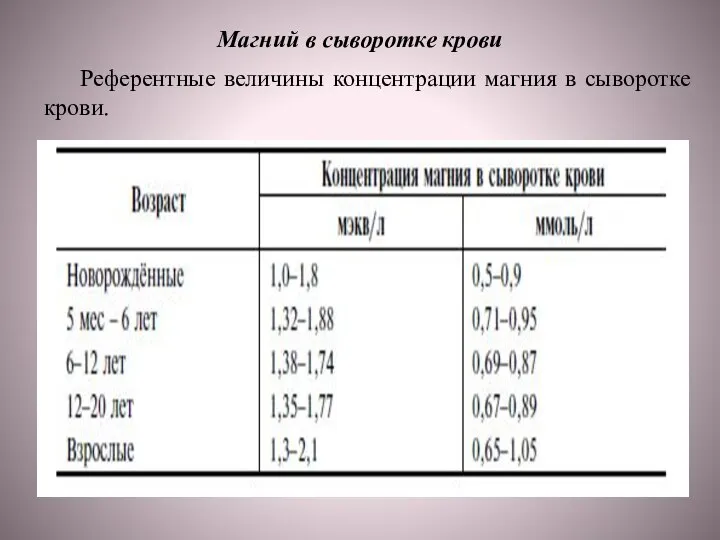
Слайд 56Магний в сыворотке крови
Референтные величины концентрации магния в сыворотке крови.
Магний в сыворотке крови
Референтные величины концентрации магния в сыворотке крови.
Слайд 57Гипомагниемия возникает вследствие следующих причин.
■ Пониженное всасывания магния в кишечнике из-за неполноценного
Гипомагниемия возникает вследствие следующих причин.
■ Пониженное всасывания магния в кишечнике из-за неполноценного

■ Усиленная экскреция магния почками вследствие гиперкальциемии, осмотического диуреза или приёма таких препаратов, как петлевые диуретики, аминогликозиды, циклоспорин. Любые повреждения канальцев почек приводят к усилению экскреции магния с мочой. Примерно у 30% больных сахарным диабетом развивается гипомагниемия, но при тяжёлых формах заболевания её сложно выявить из-за снижения объёма внутрисосудистой жидкости. На фоне гипомагниемии сахарный диабет протекает тяжелее. Отношение Mg/креатинин в моче у больных сахарным диабетом увеличивается пропорционально тяжести клинического течения заболевания.
Слайд 58 Гипермагниемия возникает при почечной недостаточности, применении препаратов лития, гипотиреозе, лактацидозе, гепатитах, новообразованиях,
Гипермагниемия возникает при почечной недостаточности, применении препаратов лития, гипотиреозе, лактацидозе, гепатитах, новообразованиях,

■ 5−10 мэкв/л — задержка проведения импульсов по проводящей систе-
ме сердца;
■ 10−13 мэкв/л — утрата глубоких сухожильных рефлексов;
■ 15 мэкв/л — паралич дыхания;
■ более 25 мэкв/л — остановка сердца в фазе диастолы.
Слайд 59Хлориды в сыворотке крови
Референтные величины концентрации хлоридов в сыворотке крови — 98−107
Хлориды в сыворотке крови
Референтные величины концентрации хлоридов в сыворотке крови — 98−107

В физиологических условиях изменения концентрации хлора вторичны по отношению к изменениям других электролитов и направлены в первую очередь на создание электронейтральности среды: если повышается содержание бикарбоната, то уменьшается содержание хлора; когда повышается натрий, то увеличивается хлор. Некомпенсированная гиперхлоремия приводит к метаболическому ацидозу. Хлориды из организма выводятся в основном с мочой (90%), а также с потом и калом. Обмен хлора регулируют гормоны коркового вещества надпочечников и щитовидной железы.
Нарушение обмена хлора ведёт к развитию отёков, недостаточной секреции желудочного сока. Резкое уменьшение содержания хлора в организме может привести к тяжёлому состоянию, вплоть до комы со смертельным исходом.
Слайд 60ГИПОХЛОРЕМИЯ
Гипохлоремию могут вызвать следующие заболевания и состояния.
■ Повышенное выделение хлора с потом
ГИПОХЛОРЕМИЯ
Гипохлоремию могут вызвать следующие заболевания и состояния.
■ Повышенное выделение хлора с потом

■ Повышенное выделение хлора с калом при диареях.
■ Повторная рвота в связи с дуоденальной язвой, высокой кишечной непроходимостью, стенозом привратника. В этих случаях играет роль как уменьшение поступления хлора в организм, так и его выделение с желудочным соком в рвотных массах.
■ ХПН и ОПН, а также заболевания почек с выраженным нефротическим синдромом, из-за нарушения способности канальцев к реабсорбции хлора.
■ Крупозная пневмония в разгар заболевания и некоторые другие инфекционные заболевания. ■ Неконтролируемая диуретическая терапия (сочетается с гипонатриемией).
■ Гипокалиемический метаболический алкалоз.
■ Состояния после различных хирургических операций, если они сопровождаются послеоперационным ацидозом, при котором содержание углекислого газа в плазме увеличивается и хлор переходит в эритроциты.
■ Диабетический ацидоз, который обычно сопровождается переходом хлора из крови в ткани.
■ Почечный диабет, вследствие большой потери хлора с мочой.
■ Заболевания надпочечников с нарушением образования минералокортикоидов.
Слайд 61ГИПЕРХЛОРЕМИЯ
Гиперхлоремии разделяют на абсолютные, развивающиеся при нарушении выделительной функции почек, и относительные,
ГИПЕРХЛОРЕМИЯ
Гиперхлоремии разделяют на абсолютные, развивающиеся при нарушении выделительной функции почек, и относительные,

Гиперхлоремия может иметь место при декомпенсации сердечно-сосудистой системы, при развитии отёков. Поступление с пищей больших количеств хлорида натрия также может привести к гиперхлоремии.
Кроме того, гиперхлоремия возможна при алкалозах, сопровождающихся снижением содержания углекислого газа в крови, что приводит к выходу хлора из эритроцитов в плазму, а также при рассасывании отёков, экссудатов и транссудатов.
Слайд 62Хлориды в моче
Референтные величины выделяемого с мочой хлора
Гипохлорурия развивается вследствие выделения повышенного
Хлориды в моче
Референтные величины выделяемого с мочой хлора
Гипохлорурия развивается вследствие выделения повышенного

Слайд 63 Гиперхлорурия как физиологическое явление возможна при значительном введении в организм хлорида натрия.
Гиперхлорурия как физиологическое явление возможна при значительном введении в организм хлорида натрия.

Слайд 64Медь в сыворотке крови
Медь — один из важнейших незаменимых микроэлементов, необходимых для
Медь в сыворотке крови
Медь — один из важнейших незаменимых микроэлементов, необходимых для
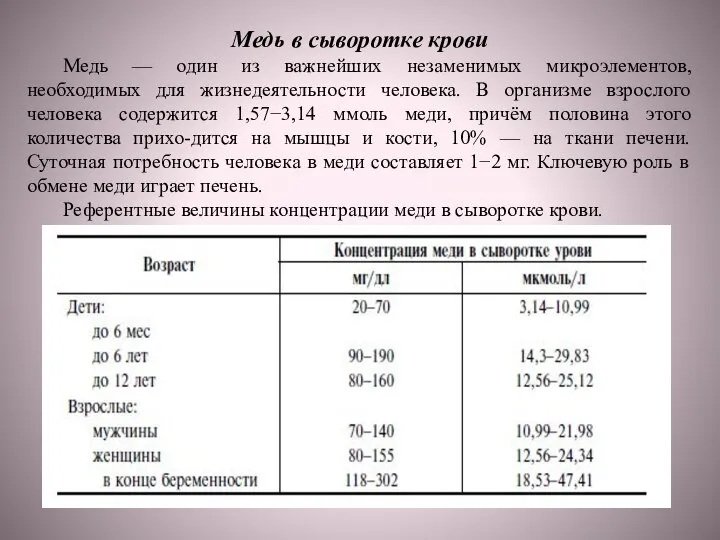
Референтные величины концентрации меди в сыворотке крови.
Слайд 65Важнейшие заболевания, синдромы, признаки дефицита и избытка
меди.
Важнейшие заболевания, синдромы, признаки дефицита и избытка
меди.

Слайд 66Медь в моче
Референтные величины выделения меди с мочой: мужчины — 2−80 мкг/сут
Медь в моче
Референтные величины выделения меди с мочой: мужчины — 2−80 мкг/сут

Максимальное количество меди (65−90%), поступившей в организм с пищей, выделяется с жёлчью в просвет кишечника, 3−10% выводится почками и небольшая часть удаляется с клетками слизистой оболочки кишечника.
Исследование содержания меди в моче используют главным образом для диагностики и оценки эффективности лечения болезни Уилсона−Коновалова. Экскреция меди с мочой при болезни Уилсона−Коновалова обычно выше 100 мкг/сут (1,57 мкмоль/сут), но может быть ниже у молодых сибсов до развития симптомов заболевания. Эффективное лечение сопровождается снижением выделения меди с мочой.
Повышенная экскреция меди с мочой может быть выявлена при хроническом активном гепатите, биллиарном циррозе, ревматоидном артрите, нефротическом синдроме (потери меди и церулоплазмина, лечении хелатными препаратами).
Снижение содержания меди в моче выявляют у пациентов с недостаточ-ностью белкового питания.
 Тромбоэмболия легочной артерий. Классификация и постановка диагноза
Тромбоэмболия легочной артерий. Классификация и постановка диагноза Репродуктивные органы
Репродуктивные органы Организация первой помощи при занятиях спортом
Организация первой помощи при занятиях спортом Вирусные диареи
Вирусные диареи Симптомы и синдромы при заболеваниях желудка. Хронический гастрит, язва желудка и 12-перстной кишки
Симптомы и синдромы при заболеваниях желудка. Хронический гастрит, язва желудка и 12-перстной кишки Когнитивные расстройства.Реабилитация
Когнитивные расстройства.Реабилитация ОСНОВЫ ЛОГОПЕДИИ база
ОСНОВЫ ЛОГОПЕДИИ база Способы иммобилизации и переноски пострадавшего
Способы иммобилизации и переноски пострадавшего Онкогенез, этапы канцерогенеза. Антиканцерогенные механизмы
Онкогенез, этапы канцерогенеза. Антиканцерогенные механизмы Термическая травма. Ожоги
Термическая травма. Ожоги Ящур
Ящур Сахарный диабет кошек
Сахарный диабет кошек Патофизиология ФАП
Патофизиология ФАП КУРСОР. Конференция для обмена научными данными и клиническим опытом
КУРСОР. Конференция для обмена научными данными и клиническим опытом Оптическая нейропатия Лебера
Оптическая нейропатия Лебера Экспресс-тестирование совместимости крови донора и реципиента
Экспресс-тестирование совместимости крови донора и реципиента Роль альфафетопротеина и УЗИскрининга в постановке диагноза в гастроэнтерологии. Методы диагностики и лечения
Роль альфафетопротеина и УЗИскрининга в постановке диагноза в гастроэнтерологии. Методы диагностики и лечения Узлы в хирургии
Узлы в хирургии Микробиологическая диагностика коклюша и паракоклюша
Микробиологическая диагностика коклюша и паракоклюша Спирты. Алкоголь и потомство
Спирты. Алкоголь и потомство Индивидуальная и клубная работа с получателями услуг
Индивидуальная и клубная работа с получателями услуг Медицинская аптечка первой помощи
Медицинская аптечка первой помощи Фармация – дорога в жизнь
Фармация – дорога в жизнь Анатомия и МР-семиотика структур коленного сустава
Анатомия и МР-семиотика структур коленного сустава Правда о биосимилярах
Правда о биосимилярах Применение имплантируемых регистраторов ритма сердца у больных с синкопальными состояниями неясной этиологии
Применение имплантируемых регистраторов ритма сердца у больных с синкопальными состояниями неясной этиологии Гипонатриемия физической нагрузки
Гипонатриемия физической нагрузки Хельсинкская декларация
Хельсинкская декларация