Слайд 2Брюшной тиф-
это инфекционное заболевание, которое характеризуется бактериемией, интоксикацией, лихорадкой, наличием розеолёзно-папулезной сыпи
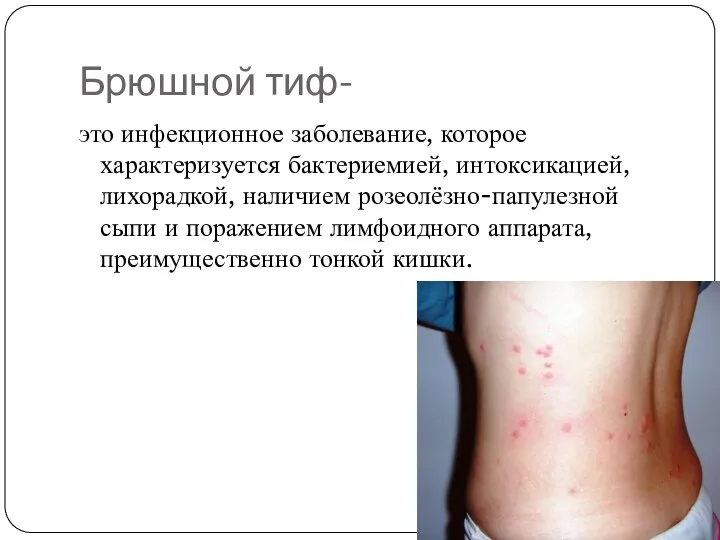
и поражением лимфоидного аппарата, преимущественно тонкой кишки.
Слайд 3Эпидемиология
Заболевание вызывает Salmonella typhi (брюшнотифозная палочка). Она устойчива во внешней среде. В

воде, на овощах, фруктах сохраняется до 10 дней, а в молоке еще и размножается.
Слайд 4Эпидемиология
Источник инфекции: больной человек, который выделяет во внешнюю среду возбудителя в

разгар заболевания с испражнениями и мочой. Также источником может быть бактерионоситель.
Механизм заражения: фекально-оральный.
Пути передачи: контактный, котактно-бытовой, пищевой, водный.
Слайд 5Патогенез
Для возникновения заболевания необходимо попадание в желудочно-кишечный тракт определенной инфицирующей дозы

микробов-возбудителей. В исследованиях на добровольцах американские авторы установили, что она составляет от 10 млн до 1 млрд микробных клеток.
Слайд 6Внедрение возбудителя происходит в тонкой кишке, из просвета которой сальмонеллы проникают в

солитарные фолликулы и пейеровы бляшки, вызывая лимфангит. Затем микробы попадают в мезентериальные лимфатические узлы, где они размножаются, и, прорвав лимфатический барьер, через грудной проток попадают в кровь. Возникает бактериемия, которая совпадает с первыми клиническими признаками брюшного тифа.
В результате бактерицидного действия крови часть микробов гибнет с выделением эндотоксина. Такой же процесс происходит и в лимфатических узлах. Циркулирующий в крови эндотоксин вызывает интоксикацию организма различной интенсивности. Эндотоксин оказывает выраженное нейротропное действие с токсическим поражением нервных центров и развитием в них процессов торможения.
Слайд 7Различают 5 периодов заболевания:
Мозговидное набухание- соответствует первой неделе болезни и характеризуется набуханием

лимфоидной ткани тонкой кишки.
Период некроза- соответствует 2 недели болезни. Некроз набухших лимфатических образований.
Образование язв- условия для кровотечений.
Период чистых язв.
Заживление язв- 5-6 неделя болезни
Слайд 8Клиника
Инкубационный период 5-14 дней.
Заболевание начинается постепенно. Повышается температура тела, появляются признаки

интоксикации, головная боль, боль в мышцах, суставах, слабость, тошнота, рвота, боли в животе, запоры или поносы в виде горохового пюре. Язык обложен белым налетом с отпечатками зубов, края и кончик ярко-красного цвета. На фоне лихорадки на языке образуются трещины, которые кровоточат, и налет становится бурого цвета. Температурная кривая носит волнообразный характер – температурная кривая типа Боткина
Слайд 9К 5-7 дню увеличивается печень, селезёнка. Нарастают симптомы поражения нервной системы. Больной

оглушен, безразличен или развивается бред, психоз, автоматическое движение рук.
На 8-9 день появляется розеолёзно-папулезная сыпь. Чаще возникает на животе, спине, нижней части грудной клетки. Через 3-4 дня исчезает бесследно
Слайд 10Изменения со стороны различных систем организма.
Дыхательная система: бронхиты, пневмонии.
Сердечно-сосудистая система: тоны сердца

глухие, нарушение ритма, относительная брадикардия.
Желудочно-кишечный тракт: при пальпации живота отмечается болезненность, урчание и укорочение перкуторного звука в правой подвздошной области ( симптом Падалки). Живот вздут, метеоризм, печень и селезёнка увеличены.
Слайд 11Диагностика
Диагноз основывается на клинико-эпидемических данных.
Общий анализ крови: ускоренное СОЭ, лейкопения.
Бактериологический метод:

кал, моча, желчь на посев; кровь на гемокультуру.
Серологические реакции: Видаля, РНГА, но эти исследования становятся положительными не ранее 7 дней.
Слайд 12Лечение
Медсестра обеспечивает строгий постельный режим до 6-7 дня нормализации температуры. С 7-8

дня можно сидеть, с 10-11 можно ходить.
Диета №4 - механически и химически щадящая.
Этиотропная терапия. - Хлорамфеникол (левомицетин) – препарат выбора; назначается в дозе 50 мг/кг/сутки в 4 приёма перорально на весь период лихорадки.
Слайд 13Патогенетическая терапия: - дезинтоксикация: при лёгкой форме – оральная регидратация, при среднетяжёлой

и тяжёлой формах – инфузионная терапия глюкозо-солевыми растворами; - противовоспалительные средства: индометацин - 1-1,5 мг/кг/сутки в 3 приёма перорально, курс – 6 дней - витамины: В1, В2, Е, фолиевая кислота, аскорутин – в терапевтических дозах перорально, курс – 1-2 месяца; - стимуляторы лейкопоэза и репарации: метилурацил – по 250 мг х 3 раза/сутки перорально, актовегин – 0,15 мл/кг/сутки в/в, курс – 3-4 недели; - экстракорпоральная детоксикация: гемосорбция или плазмаферез при отсутствии эффекта от терапии.
Слайд 14Профилактика
Выписка проводится после исчезновения клинических симптомов и отрицательного 3-х кратного бактериологического

посева кала и мочи Реконвалесцентов, получавших антибиотики, выписывают не ранее 21-го дня, а лиц, не получавших этиотропную терапию – не ранее 14-го дня с момента нормализации температуры тела. Лица из декретированных контингентов в этом случае подлежат повторному лечению и контрольному обследованию. Если у них вновь отмечается высев возбудителя, то они подлежат выписке из стационара с постановкой на диспансерный учёт в КИЗе как бактерионосители и отстраняются от работы.
Слайд 15Все переболевшие брюшным тифом, не относящиеся к декретированным контингентам, после выписки из

стационара подлежат диспансерному наблюдению в течение 3-х месяцев с медицинским осмотром инфекционистом (участковым педиатром, терапевтом) и термометрией – 1 раз/неделю в течение 1-го месяца и не реже 1 раза в 2 недели в последующие 2 месяца. В конце этого срока они подвергаются 2-х кратному бактериологическому (кал и моча с интервалом в 2 дня) и 1-кратному серологическому обследованию.
Слайд 16Иммунопрофилактика - проводится по эпидемическим показанияя.
- Вианвак вводится п/к с 3-х
лет, ревакцинация проводится каждые 3 года.
Слайд 17В очаге брюшного тифа проводится текущая дезинфекция. Проводится борьба с мухами как

основными переносчиками инфекции. Усиливается санитарно-просветительская работа с населением в очагах. Надзор за водоснабжением.
















 Флюорография
Флюорография Синдром полисомии Yхромосомы
Синдром полисомии Yхромосомы Гемофилия. Проклятие королевы Виктории. История на биологии
Гемофилия. Проклятие королевы Виктории. История на биологии Angstrem. Области применения: трансплантология, тканевая инженерия, стентирование
Angstrem. Области применения: трансплантология, тканевая инженерия, стентирование Бруцеллез. История. Эпизоотология. Таксономия
Бруцеллез. История. Эпизоотология. Таксономия Гидролазы (13 подклассов)
Гидролазы (13 подклассов) Кардиологические проблемы при синдроме ожирения-гиповентиляции: возможности коррекции с помощью СPAP и BIPAP терапии
Кардиологические проблемы при синдроме ожирения-гиповентиляции: возможности коррекции с помощью СPAP и BIPAP терапии Возможности применения адаптированной модели ухода В. Хендерсон
Возможности применения адаптированной модели ухода В. Хендерсон Мы за здоровый образ жизни
Мы за здоровый образ жизни Основы гнойносептической хирургии
Основы гнойносептической хирургии Жизнь с пузырчаткой
Жизнь с пузырчаткой ИБС при СД
ИБС при СД Ацидофилы
Ацидофилы Психосоматические отделения интегративной направленности Санкт-Петербурга
Психосоматические отделения интегративной направленности Санкт-Петербурга Иммобилизация противоопухолевых средств на носителе
Иммобилизация противоопухолевых средств на носителе Федеральный фонд обязательного медицинского страхования
Федеральный фонд обязательного медицинского страхования Пневмония в практике участкового терапевта
Пневмония в практике участкового терапевта Сестринский процесс при лейкозах
Сестринский процесс при лейкозах Систематика. Вирусы
Систематика. Вирусы Тест. Зачет 1-6
Тест. Зачет 1-6 Органическое поражение головного мозга
Органическое поражение головного мозга Жағымсыз әсері мен асқынулары. Қарсы көрсеткіштер мен ескертулер
Жағымсыз әсері мен асқынулары. Қарсы көрсеткіштер мен ескертулер Негативные факторы космического полета
Негативные факторы космического полета Shoshilinch yordam usullari
Shoshilinch yordam usullari Ревматизм
Ревматизм Основные аспекты применения информационно математических механизмов Алана Тьюринга в молекулярной биологии
Основные аспекты применения информационно математических механизмов Алана Тьюринга в молекулярной биологии Влияние вредных химических факторов на здоровье медперсонала
Влияние вредных химических факторов на здоровье медперсонала Анатомические и физиологические основы СЛР
Анатомические и физиологические основы СЛР