Слайд 2ЭКГ при нарушении функции автоматизма.
Экстрасистолическая аритмия, пароксизмальные тахикардии, фибрилляция и трепетание предсердий.

Фибрилляция и трепетание желудочков. Понятие дефибрилляции.
Цель лекции: уметь выявить электрокардиографические признаки эктопических ритмов сердца, экстрасистол, тахикардий, трепетаний и фибрилляций предсердий и желудочков. Понять электрофизиологические основы фибрилляции желудочков и эффект дефибрилляции.
Слайд 3ЭКГ при нарушении функции автоматизма.
Экстрасистолическая аритмия, пароксизмальные тахикардии, фибрилляция и трепетание предсердий.

Фибрилляция и трепетание желудочков. Понятие дефибрилляции.
План лекции:
1. Эктопические ритмы сердца.
2. Блокады.
3. Экстрасистолия.
4. Трепетание и фибрилляция предсердий и желудочков.
5. Тахикардии.
6. Понятие дефибрилляции.
Слайд 4Эктопические ритмы – это ритмы, которые генерируются вне СУ. Обычно эктопические ритмы

являются заместительными ритмами, т.е. появляются при угнетении активности СУ. Другое их название выскальзывающие ритмы. Источники этих ритмов (в сравнении с СУ) характеризуются меньшей частотой генерации импульсов (менее 60 в минуту). Чем дистальнее от СУ расположен эктопический водитель ритма, тем он реже генерирует импульсы. Так, водители ритма, расположенные в желудочках, могут генерировать 20-40 импульсов в минуту, а иногда всего 10-15.
Слайд 5Ритмы АВ соединения. В этом случае предсердия возбуждаются ретроградно (снизу вверх). Это

приводит к тому, что зубцы Р в отведениях II, III, aVF становятся отрицательными, а в отведении aVR зубцы Р положительные. Возможны 3 варианта взаимное расположение зубцов Р и комплексов QRS: 1) если импульсы из АВ соединения раньше попадают в предсердия, то возникает ритм АВ соединения с предшествующим возбуждением предсердий (отрицательные Р в II, III, aVF расположены перед QRS); 2) если импульсы достигают предсердий и желудочков одновременно, то это ритм АВ соединения с одновременным возбуждением желудочков и предсердий (Р не видны, т.к. накладываются на QRS); 3) если импульсы из АВ соединения раньше попадают в желудочки, то такой ритм называется ритмом АВ соединения с предшествующим возбуждением желудочков (отрицательные Р в II, III, aVF расположены после QRS). Предсердные и АВ ритмы являются водителями ритма 2-го порядка.
Слайд 6Если водители ритма 2-го порядка по каким-либо причинам не генерируют импульсы, то

включается последний уровень ведения ритма сердца – желудочковый или идиовентрикулярный водитель ритма (водитель ритма 3-го порядка). Этот вариант эктопического ритма легко отличить от других по нескольким признакам: комплексы QRS расширены; зубцы Р не регистрируются; частота ритма обычно 20-45 в минуту. В некоторых случаях регистрируется изменение источника водителя ритма в течение короткого промежутка времени. Например, на фоне синусового ритма периодически активизируется эктопический водитель ритма из предсердий или АВ соединения. В эти моменты зубцы Р по форме отличаются от синусовых, а также уменьшается и частота ритма. Такая ситуация получила название миграция водителя ритма. Агональный ритм или ритм «умирающего» сердца – это резко расширенные, редко и аритмично возникающие волны электрической активности сердца, которые обычно возникают при длительной его гипоксии. Как правило, на фоне этих волн возбуждения уже отсутствует механическая работа сердца.
Слайд 7ЭКГ при нарушениях ритма сердца – блокады сердца
Под термином «блокада» следует

понимать:
1) замедление проведения; 2) временное прекращение проведения; 3) полное прекращение проведения импульсов по проводящей системе сердца.
По ЭКГ обычно можно определить:
участок проводящей системы, на котором нарушено проведение импульсов (т.е. определить локализацию блокады);
степень нарушения проведения (т.е. определить степень выраженности блокады).
Слайд 8ЭКГ при нарушениях ритма сердца – блокады сердца
Наиболее часто блокада может возникать

при прохождении импульса(-ов) по следующим участкам проводящей системы:
от СУ к предсердиям (синоатриальная или СА блокада);
от правого предсердия к левому (внутрипредсердная или межпредсердная блокада);
от предсердий к желудочкам (атриовентрикулярная или АВ блокада);
внутри желудочков (блокада ножек пучка Гиса и их ветвей).
Слайд 9ЭКГ при нарушениях ритма сердца – блокады сердца
По степени выраженности блокады можно

разделить на две группы: неполные и полные.
При неполных блокадах возможны следующие варианты нарушения проведения импульсов:
все импульсы проходят участок проводящей системы, но медленнее, чем в норме (блокада 1-й степени);
единичные импульсы не проводятся по данному участку проводящей системы (блокада 2-й степени);
несколько импульсов подряд не проводятся по данному участку проводящей системы, но затем проводимость должна обязательно восстановиться (это также блокада 2-й степени, но субтотальная или высокой степени).
При полных блокадах (или блокадах 3-й степени) ни один импульс не может преодолеть какой-то участок проводящей системы.
Слайд 10ЭКГ при нарушениях ритма сердца – блокады сердца
Синоатриальные (СА) блокады.
При этом

варианте блокады нарушается проведение импульсов от СУ к предсердиям, и импульс(-ы) не попадает(-ют) в предсердия, а не попав в предсердия они не могут попасть и в желудочки. Следовательно, СА блокада проявляет себя на ЭКГ эпизодами исчезновения зубцов Р и комплексов QRST. СА блокада 1-й степени (только замедление проведения импульса от СУ к предсердиям) на ЭКГ выявить чрезвычайно сложно (практически невозможно) из-за того, что потенциалы возбуждения СУ на ЭКГ не видны. При неполной СА блокаде 2-й степени эпизодов, когда не возбуждаются ни предсердия ни желудочки может быть от 1 до 4-5 подряд. При неполной СА блокаде 2-й степени на ЭКГ регистрируются эпизоды асистолии всего сердца, т.е. изолиния. При полной СА блокаде (или блокаде 3-й степени) все импульсы из СУ блокируются. Это приводит к активизации эктопических водителей ритма 2-го или 3-го порядка и полному исчезновению признаков активности СУ.
Слайд 11ЭКГ при нарушениях ритма сердца – блокады сердца
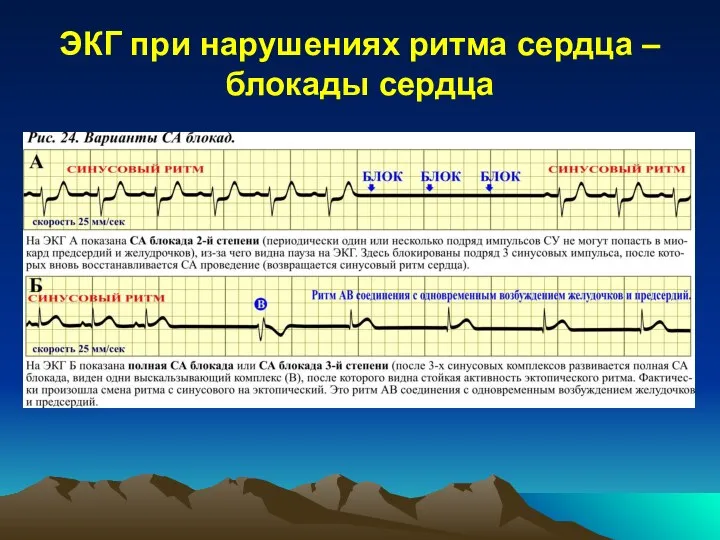
Слайд 12ЭКГ при нарушениях ритма сердца – блокады сердца
Внутрипредсердные или межпредсердные блокады.
Этот

вариант блокады заключается в нарушении проведения импульсов от правого предсердия в левому. Для выявления этого варианта блокады необходимо проанализировать зубцы Р. Наиболее часто встречаются два варианта этой блокады: 1-й степени (зубцы Р значительно расширены и, как правило, двугорбые) и 2-й степени, когда импульс из правого предсердия периодически не проводится к левому (вторая часть зубца Р периодически исчезает).
Слайд 13ЭКГ при нарушениях ритма сердца – блокады сердца
Атриовентрикулярные (АВ) блокады.
При этом

варианте блокады нарушено проведение импульсов от предсердий к желудочкам на различных уровнях. АВ блокады могут возникать при нарушении проведения импульсов:
от предсердий к АВ узлу;
в пределах АВ узла;
в общем стволе пучка Гиса;
в обеих ножках пучка Гиса.
Слайд 14ЭКГ при нарушениях ритма сердца – блокады сердца
Неполная АВ блокада I-й степени

характеризуется только замедлением проведения импульсов, что проявляет себя на ЭКГ удлинением интервала PQ. Удлинение PQ может быть незначительным (0,21–0,23 с) или выраженным (0,45 с и более), что может затруднять выявление такого варианта АВ блокады 1-й степени (зубцы Р могут частично или полностью накладываться на предыдущие зубцы Т).
Слайд 15ЭКГ при нарушениях ритма сердца – блокады сердца
Неполная АВ блокада II-й степени

подразделяется на несколько вариантов. Объединяет эти варианты два признака: 1) выявляются зубцы Р, после которых нет комплексов QRS (некоторые импульсы не проводятся к желудочкам, т.е. блокируются); 2) после этих эпизодов АВ проводимость восстанавливается.
АВ блокада II-степени Мобитц I характеризуется постепенным ухудшением проведения синусовых импульсов от предсердий к желудочкам. На ЭКГ это проявляется постепенным увеличением продолжительности PQ с последующим исчезновением одного QRS. Постепенное нарастание интервалов PQ носит название периодов Самойлова-Венкебаха.
АВ блокада II-степени Мобитц II также характеризуется отсутствием одного комплекса QRS, но без постепенного удлинения интервала PQ перед эпизодом блокады.
АВ блокада II-степени 2:1 характеризуется редким, но ритмичным возбуждением желудочков, т.к. каждый второй синусовый импульс не проводится к желудочкам. Соотношение 2:1 показывает, что на каждые 2 возбуждения предсердий возникает одно возбуждение желудочков.
Субтотальная АВ блокада (АВ блокада высокой степени) отличается от предыдущих вариантов блокированием нескольких подряд импульсов, идущих к желудочкам (чаще от 2 до 6). Это приводит к длительным периодам асистолии желудочков и часто к эпизодам МЭС синдрома. Этот вариант АВ блокады обычно переходит в полную АВ блокаду.
Слайд 17ЭКГ при нарушениях ритма сердца – блокады сердца
Полная АВ блокада (АВ блокада

III-й степени).
Этот вариант блокады характеризуется полным прекращением проведения синусовых импульсов от предсердий к желудочкам. В результате в сердце одновременно функционируют два водителя ритма. Один (обычно синусовый) возбуждает предсердия, а второй (эктопический, который расположен дистальнее места блокады) возбуждает желудочки. Следовательно, на ЭКГ отмечается отсутствие взаимосвязи между Р и QRS. Их взаимное расположение зависит от соотношения частоты синусового и эктопического ритмов. Зубцы Р появляются чаще, чем комплексы QRS, т.к. водители ритма II или III порядка генерируют импульсы реже, чем СУ. Форма и ширина QRS зависит от места генерации импульсов, возбуждающих желудочки. Если блокада возникает, например, на уровне АВ узла, то водитель ритма обычно расположен в стволе пучка Гиса. При этом импульсы, исходящие из стволового водителя ритма, попадают сразу в обе ножки пучка Гиса, и ход возбуждения желудочков не отличается от возбуждения из СУ, т.е. комплексы QRS сохраняют обычную форму и продолжительность. Таким образом, комплексы QRS обычной ширины – это основой признак проксимального варианта полной АВ блокады. Если уровень блокады расположен в дистальных отделах общего ствола пучка Гиса или на уровне обеих ножек пучка Гиса, то водитель ритма располагается в одной из ножек пучка Гиса. Это приведет к аномальному и более редкому возбуждению желудочков (т.е. QRS становятся расширенными и деформированными). Следовательно, широкие комплексы QRS при полной АВ блокаде – это основной признак дистального варианта полной АВ блокады.
Слайд 18ЭКГ при нарушениях ритма сердца – блокады сердца
Внутрижелудочковые блокады.
При этом варианте

блокады происходит нарушение проведения импульсов по ножкам пучка Гиса и их ветвям. Замедление или прекращение проведения импульсов по одной из ножек пучка Гиса приводит к задержке возбуждения миокарда этого желудочка. Таким образом, блокада любой из ножек пучка Гиса проявляет себя на ЭКГ увеличением продолжительности комплексов QRS. Электрокардиографические отличия блокады правой и левой ножек пучка Гиса объясняются различным ходом возбуждения желудочков. Блокада ножек пучка Гиса может быть постоянной (она обычно обусловлена органическими изменениями в проводящих путях) и преходящей.
Слайд 19ЭКГ при нарушениях ритма сердца – блокады сердца
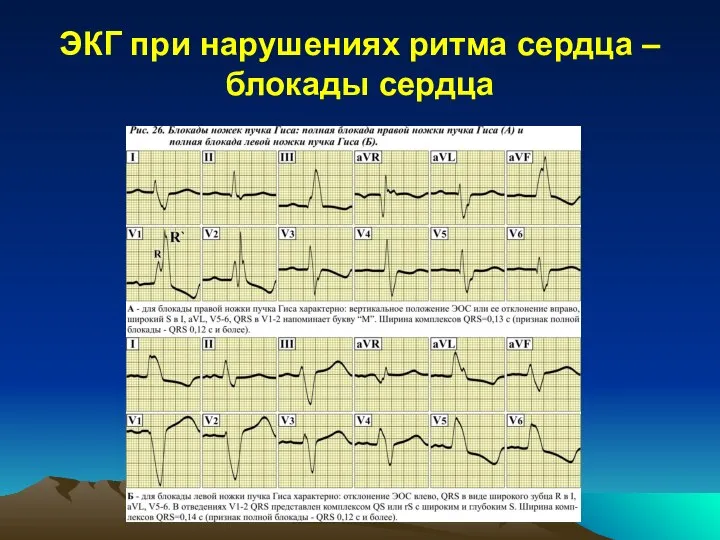
Блокада правой ножки пучка Гиса

(БПНПГ) проявляет себя:
вертикальным положением ЭОС (реже отклонением ЭОС вправо);
«М»-образной формой комплексов QRS в V1-2 (иногда до V3);
широкими зубцами S в V5-6.
Блокада считается полной, если ширина комплексов QRS больше или равна 0,12 с. Наиболее часто БПНПГ возникает на фоне выраженной гипертрофии правого желудочка.
Слайд 20ЭКГ при нарушениях ритма сердца – блокады сердца
Блокада левой ножки пучка Гиса

(БЛНПГ), как и предыдущий вариант блокады, проявляется расширением QRS. Но направление суммарного вектора возбуждения желудочков как в системе отведений по Бейли, так и в грудных отведениях принципиально отличается от блокады правой ножки пучка Гиса. Для БЛНПГ характерно:
отклонение ЭОС влево;
QRS типа QS или rS в V1-2;
QRS типа R в V5-6.
Слайд 21ЭКГ при нарушениях ритма сердца – блокады сердца
Слайд 22ЭКГ при нарушениях ритма сердца – блокады сердца
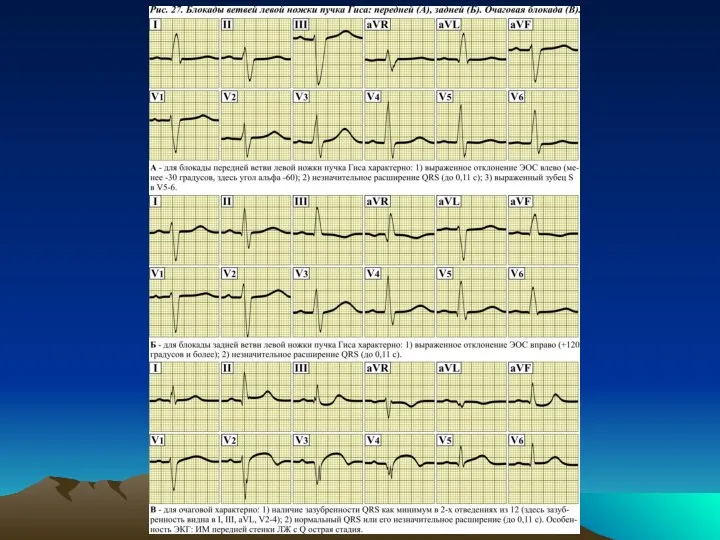
Блокада ветвей левой ножки пучка

Гиса приводит к менее выраженным изменениям на ЭКГ. Комплексы QRS при этих блокадах не расширены или расширены незначительно (до 0,11 с). Более важным диагностическим признаком является отклонение ЭОС. При блокаде передней ветви угол альфа менее -30 градусов, а при блокаде задней ветви угол альфа +120 градусов и более.
Слайд 23ЭКГ при нарушениях ритма сердца – блокады сердца
Очаговая блокада – это нарушение

проведения импульсов на уровне мелких ветвей системы Гиса. Для такой блокады характерна зазубренность QRS: 1) зазубренность QRS превышает 0,02 с или 1 мм (при регистрации ЭКГ при скорости 50 мм/с); 2) эти изменения должны выявляться как минимум в двух отведениях из 12.
Слайд 25ЭКГ при нарушениях ритма сердца (аритмиях).
Термин аритмия в электрокардиографии имеет более широкий

смысл, чем в клинической практике (например, при аускультации). Во время аускультации или при исследовании пульса можно определить неритмичную работу сердца, которую принято называть термином аритмия. Метод ЭКГ позволяет определить не только ритмично или аритмично возбуждается сердце, но и определить источник возбуждения сердца. Поэтому, в электрокардиографии под аритмией понимают как аритмичную работу сердца, так и ритмичную, если источником ритмичного возбуждения сердца не является СУ.
Слайд 26ЭКГ при нарушениях ритма сердца - экстрасистолии
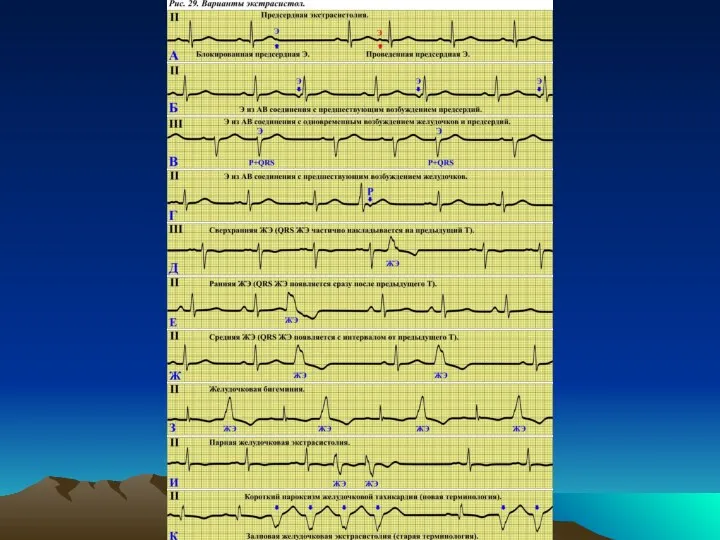
Экстрасистола (Э) – это преждевременное (т.е.

более раннее, чем из СУ) возбуждение всего сердца или отдельных его камер (только предсердий или только желудочков). При анализе Э необходимо определить:
Топическое происхождение Э (т.е. источник возникновения эктопического импульса);
Интервал сцепления и постэкстрасистолическую (компенсаторную) паузу;
Количество экстрасистол;
Повторяемость экстрасистол (аллоритмию);
Постоянство топического происхождения Э;
Полиморфность Э и др.
Слайд 27ЭКГ при нарушениях ритма сердца - экстрасистолии
Топическое происхождение Э определяется на основе

анализа зубца Р экстрасистолы (если он есть в экстрасистолическом комплексе), его формы, полярности и положения относительно QRS, формы и продолжительности комплексов QRS и др. Принцип определения топического происхождения Э и терминология, используемая для названия Э, такая же, как и в эктопических ритмах. Если на ЭКГ PQRST появляется преждевременно и зубец Р в нем отличается от синусового Р, то это предсердная Э. Э из АВ соединения могут встречаться в трех вариантах как и ритмы. Если на ЭКГ выявлено преждевременное возбуждение и (-)Р Э в II, III, aVF расположен перед QRS, то это Э из АВ соединения с предшествующим возбуждением предсердий. Если на ЭКГ выявлено преждевременное возбуждение и зубец Р перед и после QRS отсутствует, то это Э из АВ соединения с одновременным возбуждением желудочков и предсердий. Если на ЭКГ выявлено преждевременное возбуждение и -Р Э в II, III, aVF расположен после QRS, то это Э из АВ соединения с предшествующим возбуждением желудочков. Предсердные Э и Э из АВ соединения можно объединить термином «суправентрикулярные» или наджелудочковые. Основной признак, объединяющий их, – нормальная продолжительность экстрасистолического комплекса QRS. Желудочковые Э легко отличить от суправентрикулярных по продолжительности и форме комплекса QRS экстрасистолы (для желудочковой Э характерно расширение и деформация QRS экстрасистолы, нарушение процессов реполяризации, т.е. изменение сегмента ST и зубца Т).
Слайд 28ЭКГ при нарушениях ритма сердца - экстрасистолии
Интервал сцепления – это расстояние от

Э до предшествующего ей комплекса PQRST. Если Э предсердная, то измерение проводится между зубцом РЭ и Р предшествующего комплекса. Если экстрасистола из АВ соединения или желудочковая, то измеряется расстояние от QRSЭ до QRS предшествующего комплекса. Для желудочковых Э продолжительность интервала сцепления имеет определенное прогностическое значение. Чем короче этот интервал, тем больше вероятность возникновения на фоне таких Э более тяжелых нарушений ритма (желудочковых тахикардий, трепетания и фибрилляции желудочков).
Слайд 29ЭКГ при нарушениях ритма сердца - экстрасистолии

Слайд 30ЭКГ при нарушениях ритма сердца - экстрасистолии
Постэкстрасистолическая или компенсаторная пауза – это,

исходя из названия, расстояние от Э до следующего комплекса PQRST. Для предсердных Э измеряется расстояние от РЭ до Р следующего PQRST, а для АВ и желудочковых Э это расстояние от QRSЭ до QRS следующего комплекса. Компенсаторная пауза может быть полной или неполной. Компенсаторная пауза считается полной, если расстояние от последнего синусового Р перед Э до первого синусового Р после Э равно двойному расстоянию между ближайшими синусовыми Р. Компенсаторная пауза является неполной, если расстояние от последнего синусового Р перед Э до первого синусового Р после Э меньше двойного расстояния между ближайшими синусовыми Р. Полная компенсаторная пауза характерна для желудочковых Э, а неполная для АВ и предсердных Э.
Слайд 31ЭКГ при нарушениях ритма сердца - экстрасистолии
Количество Э. По ЭКГ можно разделить

все Э на одиночные и парные. Одиночная Э – это один экстрасистолический комплекс, после которого вновь появляется синусовый комплекс PQRST. Парные Э – это две Э, идущие подряд. Появление парных Э может привести к более тяжелым нарушениям ритма сердца. Термин групповые Э или залповые Э подразумевают большое количество Э, идущих подряд. Но в настоящее время эти термины не применяются, т.к. 3 и большее количество однородных комплексов, идущих подряд, принято называть ритмом. Поэтому групповые или залповые Э сейчас следует называть термином короткие пароксизмы тахикардии, например, желудочковой. Можно определить количество Э в единицу времени (в течение минуты, часа и т.д.). Обычно для этого используют длительную регистрацию ЭКГ (т.н. мониторирование ЭКГ).
Слайд 32ЭКГ при нарушениях ритма сердца - экстрасистолии
Повторяемость Э или аллоритмия.
Нередко экстрасистолы

появляются на ЭКГ с определенной периодичностью. Например, после каждого синусового PQRST регистрируется Э – это бигеминия (т.е. каждое 2-е возбуждение сердца на ЭКГ – это Э). Если Э является каждым третьим возбуждением сердца, то это тригеминия. Подобным образом можно дать определение квадригеминии, пентагемении и т.д.
Слайд 33ЭКГ при нарушениях ритма сердца - экстрасистолии
Постоянство топического происхождения Э.
Если Э

имеют одно топическое происхождение (монотопные Э), то у них сходные комплексы QRS и постоянный интервал сцепления. Политопные Э отличаются по форме QRS и по различной продолжительности интервала сцепления. Полиморфность – это значительное изменение формы комплекса QRS Э в одном и том же отведении (характерно для политопных Э).
Слайд 35ЭКГ при мерцании (фибрилляции) и трепетании предсердий.
Мерцание (фибрилляция) предсердий – это

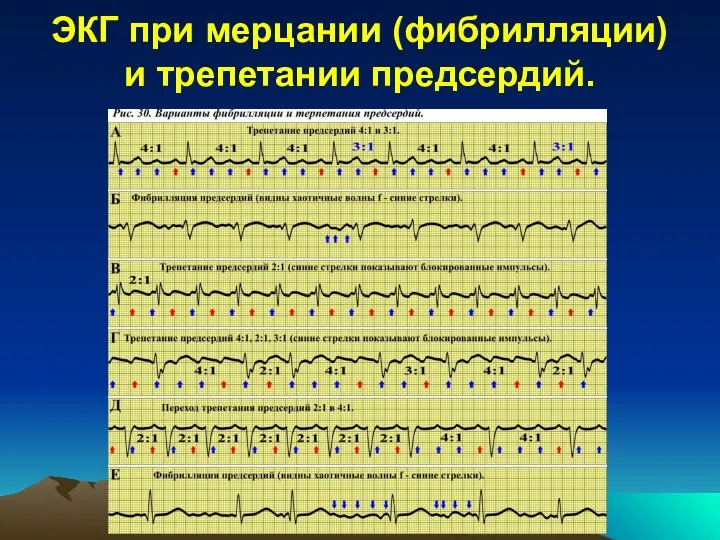
второй по частоте (после экстрасистолии) вариант нарушения ритма сердца. Он заключается в частом хаотичном возбуждении отдельных участков предсердий. Это приводит к нарушению систолы предсердий. В основе такого нарушения ритма лежит механизм re-entry (точнее множественного micro-reentry). Т.к. в предсердиях постоянно циркулируют волны возбуждения, то большое их количество попадает в АВ узел и стремится пройти к желудочкам. Большинство этих импульсов блокируется в АВ узле (это т.н. функциональная АВ блокада). На ЭКГ фибрилляция предсердий проявляет себя тремя классическими признаками:
исчезают зубцы Р;
появляются хаотичные волны f (на интервале T-QRS);
комплексы QRS появляются аритмично.
Слайд 36ЭКГ при мерцании (фибрилляции) и трепетании предсердий.
Трепетание предсердий встречается значительно реже, чем

фибрилляция. В основе трепетания предсердий лежит волна macro-reentry, которая приводит к частому, но ритмичному возбуждению предсердий. Т.к. волна возбуждения предсердий имеет постоянную скорость и движется по петле, имеющей постоянную длину, то волны f на ЭКГ появляются абсолютно ритмично. Большее количество предсердных импульсов блокируется в АВ узле. Если АВ узел блокирует постоянное количество предсердных импульсов (например, из 4-х импульсов все время блокируются 3, т.е. АВ проведение составляет 4:1), то желудочки возбуждаются ритмично. Если блокируется каждая вторая волна f (трепетание предсердий 2:1), то может возникнуть сложность в выявлении волн трепетания предсердий. Если АВ узел блокирует различное количество предсердных импульсов, то желудочки возбуждаются аритмично. Следовательно, по ЭКГ можно выделить два варианта трепетания предсердий:
правильную форму (QRS появляются ритмично);
неправильную форму (QRS появляются аритмично).
Слайд 37ЭКГ при мерцании (фибрилляции) и трепетании предсердий.
Слайд 38ЭКГ при трепетании, фибрилляции и асистолии желудочков.
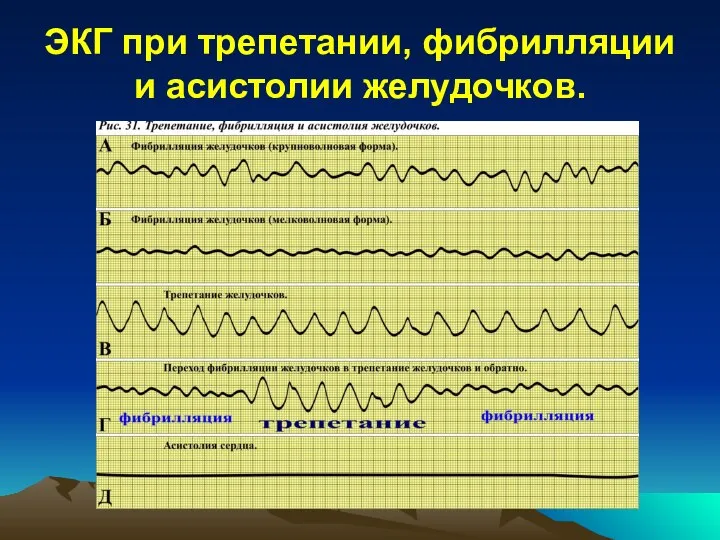
Трепетание желудочков – это частое (220-300

в минуту) и относительно ритмичное возбуждение желудочков, не обеспечивающее адекватную гемодинамику. В основе этого нарушения ритма лежит формирование петли re-entry в желудочках. Трепетание желудочков обычно начинается после желудочковых Э (особенно после политопных или парных). Наиболее часто это нарушение ритма встречается при остром поражении миокарда (острая ишемия, острый инфаркт) или при хроническом (выраженная гипертрофия или дилатация желудочков). Обычно трепетание желудочков переходит в фибрилляцию желудочков, реже в исходный ритм сердца (например, синусовый).
Слайд 39ЭКГ при трепетании, фибрилляции и асистолии желудочков.
Фибрилляция желудков – это хаотичное возбуждение

отдельных групп кардиомиоцитов желудочков с частотой 300-600 в минуту. Отсутствие синхронного возбуждения желудочков приводит к остановке кровообращения. Наиболее вероятным фактором, провоцирующим возникновения фибрилляции желудочков, являются парные, политопные Э или пароксизмы желудочковой тахикардии. Фибрилляция желудочков (в отличие от трепетания) на ЭКГ проявляет себя хаотичной волной, которая не имеет постоянной амплитуды и периодичности. В этом случае выделить зубцы Р, Т и комплексы QRS невозможно.
Слайд 40ЭКГ при трепетании, фибрилляции и асистолии желудочков.
Асистолия желудочков – это прекращение электрической

и механической активности сердца. Как правило, асистолия желудочков является финалом какого-либо тяжелого нарушения ритма (обычно фибрилляции желудочков). На ЭКГ регистрируется ровная линия.
Слайд 41ЭКГ при трепетании, фибрилляции и асистолии желудочков.
Слайд 42ЭКГ при пароксизмальных и непароксизмальных тахикардиях.
Тахикардия – это учащение работы сердца.

В настоящее время условным уровнем, с которого начинается тахикардия, считается 100 сокращений в минуту. Основными механизмами возникновения тахикардий считаются: 1) активность эктопического очага, который генерирует импульсы с большой частотой (т.н. очаговые или фокусные тахикардии); 2) движение импульса по т.н. «петле» (механизм macrore-entry и microre-entry); 3) триггерная активность (возникновение ранних и поздних постдеполяризаций).
Слайд 43ЭКГ при пароксизмальных и непароксизмальных тахикардиях.
Кроме патогенетического механизма в характеристике тахикардии указывают

также источник ее возникновения и устойчивость. Источником возникновения тахикардии могут быть:
СУ (встречаются крайне редко);
специализированные кардиомиоциты предсердий;
любой участок АВ соединения;
специализированные кардиомиоциты желудочков.
Слайд 44ЭКГ при пароксизмальных и непароксизмальных тахикардиях.
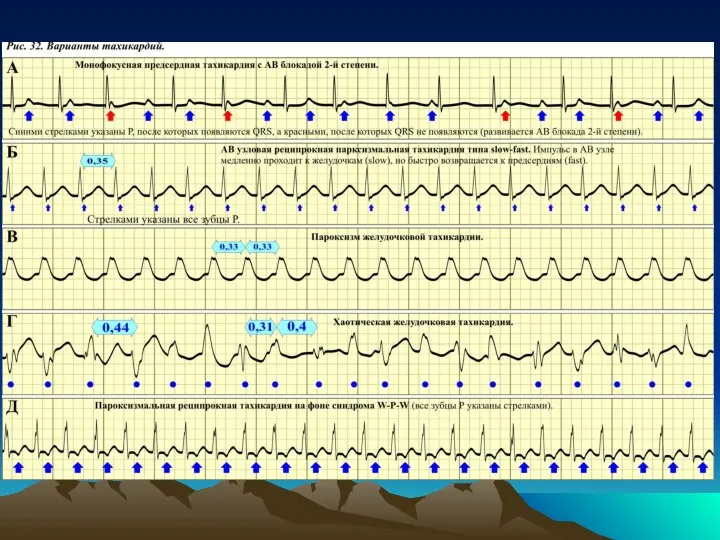
Предсердные тахикардии в зависимости от механизма возникновения

могут характеризоваться абсолютной ритмичностью или незначительной аритмией появления зубцов Р и комплексов QRS. Зубцы Р могут быть хорошо видны, но могут частично или полностью накладываться на зубцы Т или комплексы QRS. Комплексы QRS во время тахикардии не расширены, т.к. в желудочки импульс попадает нормальным путем, т.е. через АВ узел, ствол пучка Гиса и т.д. Наложение зубцов Р на зубцы Т предыдущего комплекса делает почти невозможным распознание такой тахикардии как предсердной. Частое появление зубцов Р может приводить к появлению функциональной АВ блокады 2-й степени. В редких случаях комплексы QRS при предсердных тахикардиях могут быть расширенными, что объясняется возникновением функциональной блокады (как правило, правой ножки пучка Гиса) на фоне большой частоты возбуждения желудочков (обычно 180 и более в минуту).
Слайд 45ЭКГ при пароксизмальных и непароксизмальных тахикардиях.
АВ тахикардии возникают и поддерживаются в АВ

соединении. Наиболее частый электрофизиологический механизм – формирование петли re-entry. Импульс циркулирует по этой петле и возбуждает предсердия и желудочки. В большинстве случаев предсердия и желудочки возбуждаются одновременно или почти одновременно. Следовательно, зубцы Р полностью или почти полностью накладываются на комплексы QRS и в большинстве случаев на ЭКГ не выявляются. Комплексы QRS не расширены, т.к. импульсы попадают к желудочкам по естественным проводящим путям (АВ узел, ствол пучка Гиса, ветви пучка Гиса и т.д.). Предсердные и АВ тахикардии часто имеют одни и те же признаки на ЭКГ: большая частота ритма сердца (обычно от 130 до 200 в минуту), отсутствие на ЭКГ зубцов Р и регистрация комплексов QRS нормальной формы и продолжительности.
Слайд 46ЭКГ при пароксизмальных и непароксизмальных тахикардиях.
Желудочковые тахикардии – это тахикардии, источник возникновения

которых расположен в желудочках. На ЭКГ их принципиальным отличием от суправентрикулярных тахикардий является широкий деформированный QRS (т.н. «желудочковый» комплекс). Частота появления QRS обычно составляет 130-200 в минуту. Предсердия возбуждаются из СУ с обычной частотой, но из-за частого появления комплексов QRS зубцы Р на ЭКГ выявляются редко. После того как определен источник возникновения тахикардии необходимо оценить устойчивость тахикардии. По этому признаку можно выделить два варианта тахикардии: 1) пароксизмальные, т.е. в виде приступов (обычно внезапно начинаются и через некоторое время внезапно прекращаются); 2) хронические или постоянно-возвратные (эпизоды тахикардии прерываются одним или несколькими синусовыми комплексами PQRST, а затем вновь возникает короткий эпизод тахикардии). Простое правило, позволяющее отличить желудочковые тахикардии от суправентрикулярных, т.е. «широкие комплексы QRS – это желудочковая тахикардия», не всегда верно.











































 Диуретики. Проблема - задержка жидкости
Диуретики. Проблема - задержка жидкости Сложная ортопедическая обувь. Алгоритм действий врача КОАП ОРТЕКА
Сложная ортопедическая обувь. Алгоритм действий врача КОАП ОРТЕКА The treatment of rheumatic endocarditis
The treatment of rheumatic endocarditis Синдромы, связанные с аномалиями в системе аутосом
Синдромы, связанные с аномалиями в системе аутосом Туберкулезная волчанка
Туберкулезная волчанка Кандиломатоз перианальной области
Кандиломатоз перианальной области Амбулаторная кардиореабилитация
Амбулаторная кардиореабилитация Резидуальная шизофрения
Резидуальная шизофрения Фармакотерапия в сестринской практике. Применение лекарственных средств
Фармакотерапия в сестринской практике. Применение лекарственных средств Заболевания щитовидной железы и беременность
Заболевания щитовидной железы и беременность Қант диабеті(ҚД) ІІ типі қосарланған созылмалы жүрек жетіспеушілгі (СЖЖ) бар науқастарға стандартты емнің әсері
Қант диабеті(ҚД) ІІ типі қосарланған созылмалы жүрек жетіспеушілгі (СЖЖ) бар науқастарға стандартты емнің әсері Стан ліпідного обміну
Стан ліпідного обміну Болезни почек и мочевого пузыря
Болезни почек и мочевого пузыря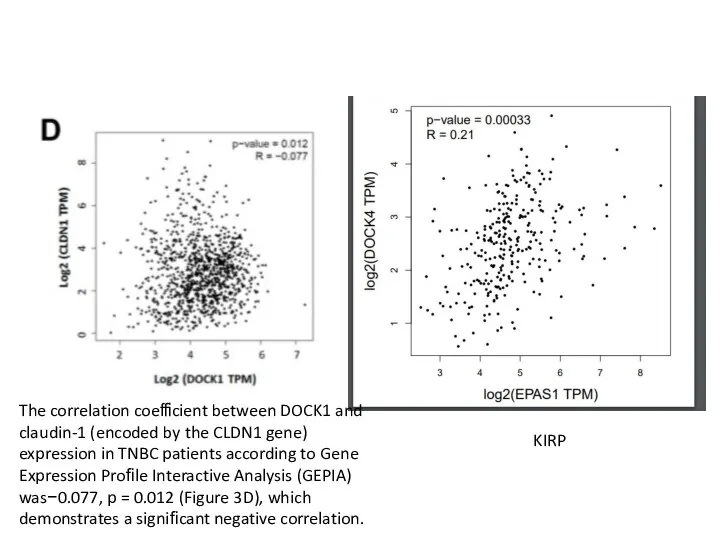 The correlation coe cient between DOCK1 and claudin-1 (encoded by the CLDN1 gene)
The correlation coe cient between DOCK1 and claudin-1 (encoded by the CLDN1 gene) Школа здоровья для беременных. Как себя вести
Школа здоровья для беременных. Как себя вести Бруцелла. Бруцеллез. Микробиология
Бруцелла. Бруцеллез. Микробиология Стрептококк
Стрептококк Меры социальной поддержки медицинских работников Липецкой области
Меры социальной поддержки медицинских работников Липецкой области Термическая травма. Ожоги
Термическая травма. Ожоги Заманауи фармакотерапиядағы дәлелді медицинаның рөлі. Мәселелік дәрілерге түсінік
Заманауи фармакотерапиядағы дәлелді медицинаның рөлі. Мәселелік дәрілерге түсінік Травмы. Виды травм
Травмы. Виды травм Натуральное жаропонижающее Флю стоп+
Натуральное жаропонижающее Флю стоп+ Эпидемиологическая характеристика сальмонеллезов в России
Эпидемиологическая характеристика сальмонеллезов в России Влияние радиационного фона на здоровье человека
Влияние радиационного фона на здоровье человека Биопсия при проведении УЗИ
Биопсия при проведении УЗИ Асептические и дезинфицирующие средства
Асептические и дезинфицирующие средства Медицина катастроф. Понятия и определения
Медицина катастроф. Понятия и определения Антибиотикотерапия
Антибиотикотерапия