Слайд 21.1. ПРОБЛЕМА ВНУТРИБОЛЬНИЧНОЙ ИНФЕКЦИИ
Во всем мире внутрибольничные инфекции являются актуальной проблемой. Отечественные

и зарубежные исследователи свидетельствуют: внутрибольничная инфекция (ВБИ) возникает как минимум у 5-12% пациентов, поступающих в ЛПУ. Смертность от нее достигает 25%, а у новорожденных ВБИ — основная причина смертности. В стационарах различного профиля периодически возникают эпидемические вспышки.
Слайд 3К ВБИ относят заболевания, возникающие:
у пациентов, инфицированных в стационаре;
у пациентов, получающих поликлиническую

помощь (скорую, неотложную);
у медицинских работников, заразившихся при оказании помощи пациентам в стационаре, поликлинике, в условиях скорой (неотложной) помощи.
Слайд 4В возникновении, поддержании и распространении ВБИ важнейшую роль играет медицинский персонал ЛПУ.

В данном учебнике отмечены факторы, увеличивающие рост ВБИ, которые непосредственно связаны с медицинским персоналом.
1. Искусственно сформировался мощный механизм передачи возбудителей инфекций, связанный с инвазивными вмешательствами, лечебными и диагностическими процедурами, использованием медицинской аппаратуры.
2. Активизировался естественный механизм передачи возбудителей инфекционных болезней, особенно воздушно-капельный и контактно-бытовой в условиях тесного общения пациентов и медицинского персонала ЛПУ.
Слайд 53. Широкое использование для диагностики и лечения сложной техники приводит к травмированию

слизистых оболочек и кожного покрова, формируя «ворота» для возбудителей инфекции, поэтому требуются особые методы стерилизации. А они часто отсутствуют.
4. Медленная психологическая перестройка части клиницистов, по-прежнему рассматривающих ВБИ (пневмония, пиелонефрит, воспалительные заболевания кожи, подкожной клетчатки, в т.ч. постинъекционные инфильтраты) как неинфекционную патологию. Это приводит к несвоевременным профилактическим и противоэпидемическим мероприятиям.»
Слайд 6В структуре ВБИ ведущее место — 75-80%, особенно в крупных городах, занимают

гнойно - септические инфекции (ГСИ). Основные пути ее передачи — контактный и воздушно-капельный (аэрозольный). Факторы риска возникновения ГСИ:
увеличение среди сотрудников числа носителей штаммов резидентного типа;
формирование госпитальных штаммов;
увеличение обсемененности воздуха, окружающих предметов и рук персонала;
диагностические и лечебные манипуляции;
несоблюдение правил размещения пациентов;
несоблюдение правил инфекционной безопасности при уходе за пациентами; др.
Слайд 7Среди заболеваний, относящихся к ВБИ, большинство связанно с медицинскими вмешательствами. В частности,

это постинъекционные осложнения (инфильтраты, абсцессы, флегмоны). Следует отметить, что многочисленные литературные данные не позволяют получить объективное представление о частоте ВБИ, развивающихся в результате диагностических и лечебных процедур, вакцинаций и профилактических осмотров.
Итак, у 69,3% госпитализированных пациентов с постинъекционными нагноениями, инъекция производилась медицинскими работниками поликлиник и скорой помощи.
Смертность пациентов с постинъекционной патологией составляет 2%, так как у 1,7% пациентов происходит генерализация инфекции.
Слайд 8Передаче ВИЧ и вирусов гепатита В, С, Д также способствуют инъекции. Так,

серьезный первичный очаг ВИЧ был зарегистрирован в 1988 г. в Элисте и соседних городах — 250 инфицированных. Сегодня, учитывая увеличение ВИЧ-инфицированных, в том числе среди медицинского персонала, риск передачи ВИЧ во время диагностических и лечебных процедур значительно возрастает.
Вирусные гепатиты В, С, Д составляют 6-7% в общей структуре ВБИ. При росте заболеваемости гепатитом В в Российской Федерации можно ожидать в ЛПУ увеличения риска инфицирования вирусом гепатита В.
Слайд 97 - 1 2 % - кишечные инфекции, при этом 80% случаев

— сальмонелез. 7-9% внутрибольничного сальмонеллеза выявлено у медицинского персонала ЛПУ. Исследователи отмечают, что «медицинский персонал является основным резервуаром инфекции, за счет которого обеспечивается циркуляция и сохранение возбудителя, вызывающего формирование стойких очагов сальмонелеза в ЛПУ.»
Слайд 10Передача патогенных микроорганизмов от пациента к пациенту происходит также, как и от

пациента к персоналу.
В частности, через руки персонала передаются: золотистый стафилококк, эпидермальный стафилококк, стрептококк А, энтерококк, эшерихии, клебсиелла, энтеробактер, протей, сальмонелла, синегнойная палочка, анаэробные бактерии, дрожжеподобный гриб рода кандида, простой герпес, вирус полиомиелита, вирус гепатита А.
Учитывая количество микроорганизмов, следует помнить, что мытье рук — серьезная мера профилактики ВБИ.
Слайд 111.2. ПРОФИЛАКТИКА ВНУТРИБОЛЬНИЧНОЙ ИНФЕКЦИИ
При уходе за пациентами профилактика внутрибольничной инфекции (ВБИ) возможна

при соблюдении общих мер предосторожности:
мыть руки сразу после контакта с инфицированным материалом и пациентами (кровью и другими биологическими жидкостями организма, инфицированным пациентом или предметами ухода за ним);
по возможности не прикасаться к инфицированному материалу;
надевать перчатки при контакте с кровью, инфицированным материалом и биологическими жидкостями;
мыть руки сразу после снятия перчаток;
немедленно убирать просыпанный или пролитый инфицированный материал;
дезинфицировать оборудование по уходу сразу после использования;
использованный перевязочный материал сжигать.
Слайд 12Мытье рук — важнейшая процедура, позволяющая предупредить ВБИ. Выделяют три уровня деконтаминации

рук: социальный, гигиенический (дезинфекция), хирургический (в данном руководстве освещаются первые два уровня).
Социальный уровень: мытье не сильно загрязненных рук мылом с водой позволяет удалить с кожи большинство транзиторных микроорганизмов. Социальная обработка рук проводится:
перед приемом пищи;
после посещения туалета;
перед и после ухода за пациентом;
при загрязнении рук.
Слайд 13На рис. 1.2 показаны поверхности, которые часто пропускают во время мытья рук,
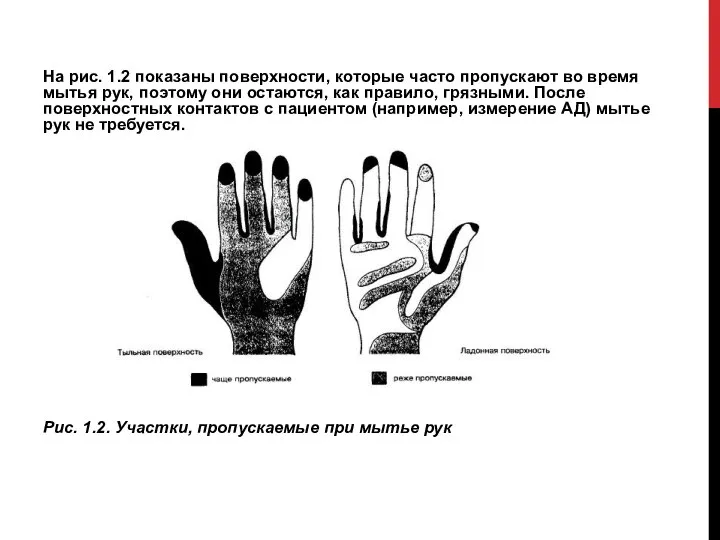
поэтому они остаются, как правило, грязными. После поверхностных контактов с пациентом (например, измерение АД) мытье рук не требуется.
Рис. 1.2. Участки, пропускаемые при мытье рук
Слайд 14Мытье рук (социальный уровень)
Оснащение: жидкое мыло (мыльница с решеткой и кусок мыла),
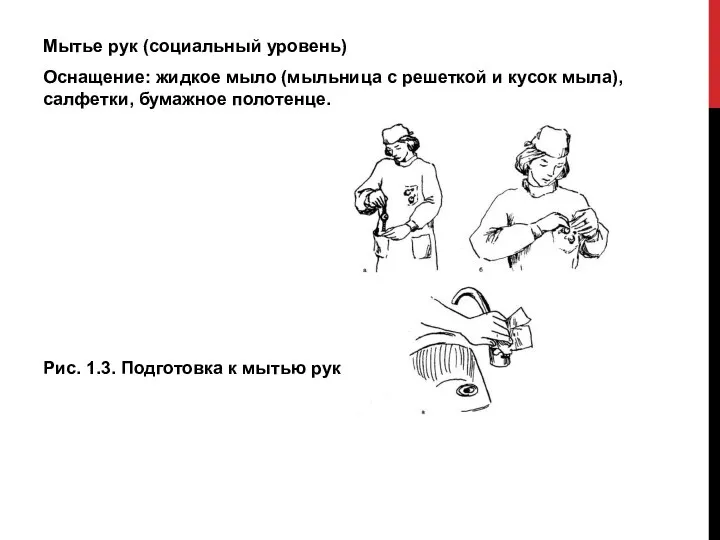
салфетки, бумажное полотенце.
Рис. 1.3. Подготовка к мытью рук
Слайд 15I. Подготовка к процедуре
Снимите все кольца с рук, за исключением обручального (углубления

на поверхности ювелирных изделий являются местом размножения микроорганизмов).
Сдвиньте часы выше запястья или снимите их, положите в карман или прикрепите булавкой к халату.
Откройте водопроводный кран, используя бумажную салфетку, чтобы избежать контакта с имеющимися на кране микроорганизмами, отрегулируйте температуру воды.
Слайд 16II. Выполнение процедуры
Намыльте ладони (при использовании кускового мыла ополосните его и положите

в мыльницу с решеткой).
Вымойте руки путем энергичного механического трения намыленных ладоней между собой в течение 10 с.
Смойте мыло под проточной водой: держите руки так, чтобы запястья и кисти были ниже уровня локтей (в этом положении вода течет от чистой зоны к грязной).
Слайд 17III. Завершение процедуры
Закройте водопроводный кран, используя бумажную салфетку.
Осушите руки бумажным полотенцем (полотенце

из ткани быстро становится влажным и является идеальным резервуаром для размножения микроорганизмов).
Примечание. При отсутствии проточной воды может быть использован таз с чистой водой.
Слайд 18Мытье рук (гигиенический уровень)
Оснащение:жидкое мыло (мыльница с решеткой и кусок мыла), кожный

антисептик, салфетки, бумажное полотенце.
Гигиенический уровень обработки рук — мытье с использованием антисептических средств. Это более эффективный метод удаления и уничтожения микроорганизмов.
Гигиеническая обработка рук проводится:
перед выполнением инвазивных процедур;
перед уходом за пациентами с ослабленным иммунитетом;
перед и после ухода за раной и мочевым катетером;
перед одеванием и после снятия перчаток;
после контакта с биологическими жидкостями организма или после возможного микробного загрязнения.
Слайд 19I. Подготовка к процедуре
См. «Социальный уровень» — п.п. 1-3.
II. Выполнение процедуры
Намочите руки

под струей проточной воды или в тазу с водой.
Нанесите на руки 3-5 мл антисептика или тщательно намыльте руки мылом.
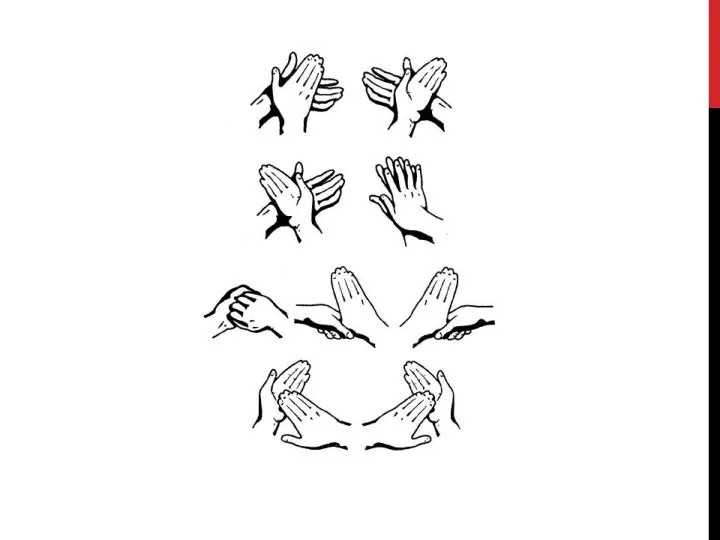
Вымойте руки, используя технику, показанную на рис. 1.4:
Слайд 21а) энергичное механическое трение ладоней — 10 с, повторить 5 раз;
б) правая

ладонь растирающими движениями моет (дезинфицирует) тыльную сторону левой кисти, затем левая ладонь также моет правую, повторить 5 раз;
в) левая ладонь находится на правой кисти; пальцы рук переплетены, повторить 5 раз;
г) пальцы одной руки согнуты и находятся на другой ладони (пальцы переплетены), повторить 5 раз;
д) чередующее трение больших пальцев одной руки ладонями другой; ладони сжаты, повторить 5 раз;
е) переменное трение ладони одной руки сомкнутыми пальцами другой руки, повторить 5 раз.
Промойте руки под проточной водой, держите их так, чтобы запястья и кисти были ниже уровня локтей.
Слайд 22III. Завершение процедуры
Закройте кран, используя бумажную салфетку.
Осушите руки бумажным полотенцем. Примечание. Если

невозможно гигиеническое мытье рук водой, можно обрабатывать их с помощью 3-5 мл антисептика (на основе 70-градусного спирта) в течение 2 мин.




















 Неонатальный период
Неонатальный период Перитонит. Сепсис. Мастит
Перитонит. Сепсис. Мастит Врожденные пороки сердца (№ 2)
Врожденные пороки сердца (№ 2) Нарушения нижней конечности (косолапость, дисплазия и вывих тазобедренного сустава)
Нарушения нижней конечности (косолапость, дисплазия и вывих тазобедренного сустава) Характеристика и состав крови
Характеристика и состав крови Пневмония. Виды пневмонии
Пневмония. Виды пневмонии Міндетті медициналық сақтандыру
Міндетті медициналық сақтандыру Первая помощь при обморожениях
Первая помощь при обморожениях ЛФК с точки зрения медицины
ЛФК с точки зрения медицины ИВЛ. Что это такое?
ИВЛ. Что это такое? Двурядный серозно-мышечноподслизистый шов Кирпатовского
Двурядный серозно-мышечноподслизистый шов Кирпатовского Антибиотики
Антибиотики Аффективные психозы. Клиника, дифференциальная диагностика, лечение
Аффективные психозы. Клиника, дифференциальная диагностика, лечение In vitro (в стекле)
In vitro (в стекле) Здоровье старшего поколения
Здоровье старшего поколения Терапевтический потенциал масла чайного дерева при чесотке
Терапевтический потенциал масла чайного дерева при чесотке Пренатальная диагностика ВПР и тактика ведения беременности
Пренатальная диагностика ВПР и тактика ведения беременности Эндовидеохирургия. Области применения
Эндовидеохирургия. Области применения Обучение пациентов ревматологического отделения лечебному питанию при подагре
Обучение пациентов ревматологического отделения лечебному питанию при подагре Научные направления кафедры анестезиологии, реанимации и интенсивной терапии СОГМА с 2000 по 2015 годы
Научные направления кафедры анестезиологии, реанимации и интенсивной терапии СОГМА с 2000 по 2015 годы Рак уротелия. Этиология. Факторы риска
Рак уротелия. Этиология. Факторы риска Конструкция шприцев
Конструкция шприцев Войта-диагностика и Войта-терапия
Войта-диагностика и Войта-терапия Чесотка: возбудитель, условия заражения, клинические проявления
Чесотка: возбудитель, условия заражения, клинические проявления Острая почечная недостаточность при инфекционных заболеваниях
Острая почечная недостаточность при инфекционных заболеваниях Пищевые инфекции и отравления
Пищевые инфекции и отравления Лептоспироз. Характеристика возбудителя
Лептоспироз. Характеристика возбудителя