Содержание
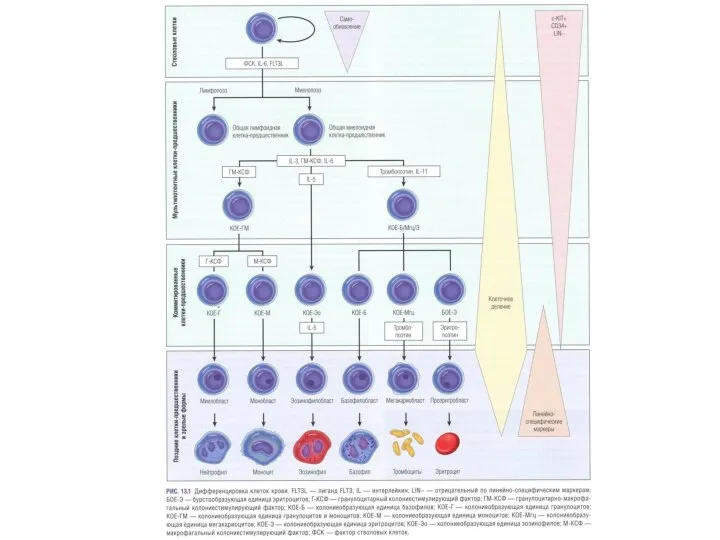
- 4. Лейкоциты - клетки крови, выполняющие защитные функции. Лейкоциты – представляют собой гетерогенную популяцию ядросодержащих клеток, отличающихся
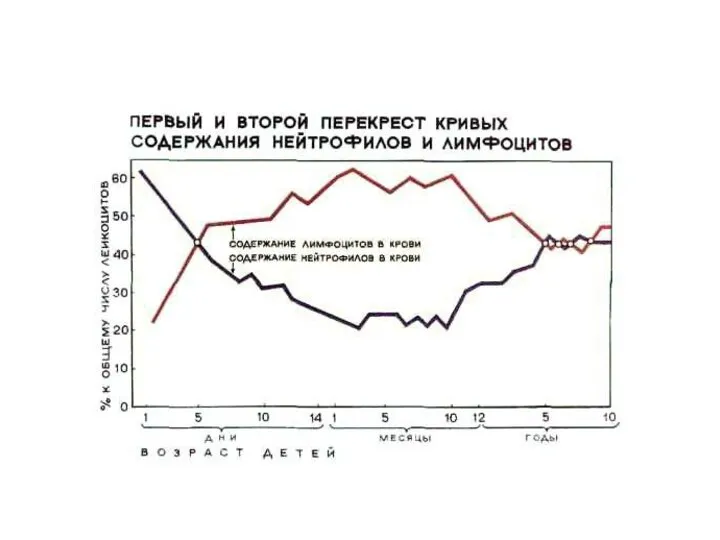
- 5. Общее количество лейкоцитов в крови здорового взрослого человека в условиях покоя и натощак колеблется от 4
- 6. Лейкоцитарная формула (лейкограмма) — процентное соотношение различных видов лейкоцитов, определяемое при подсчёте их в окрашенном мазке
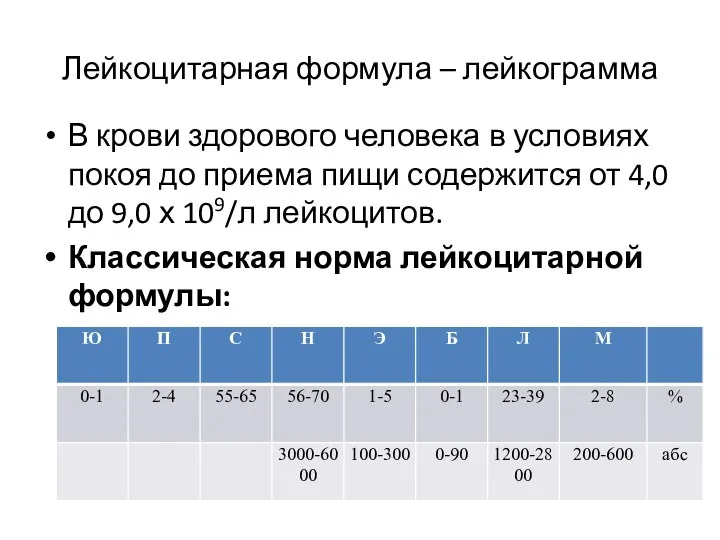
- 8. Лейкоцитарная формула – лейкограмма В крови здорового человека в условиях покоя до приема пищи содержится от
- 9. Лейкоцитоз 9-20 х 10*9 – умеренный лейкоцитоз Больше 20 х 10*9 /л – выраженный лейкоцитоз
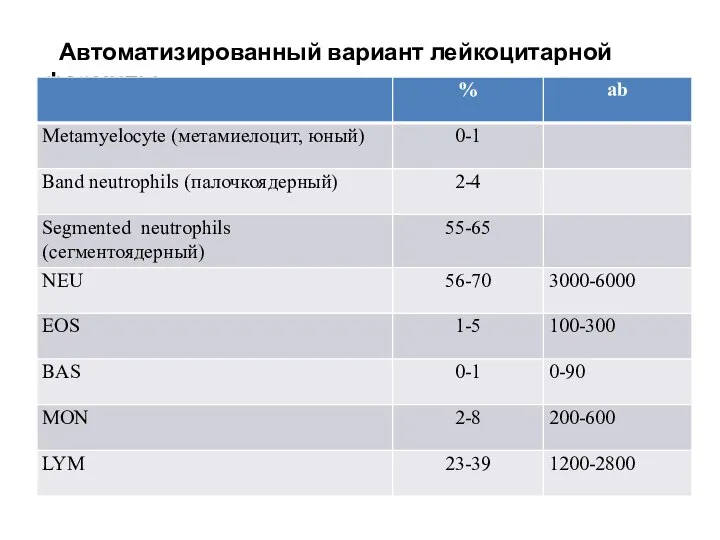
- 10. Автоматизированный вариант лейкоцитарной формулы
- 11. Изменения в системе лейкоцитов включают Лейкопении Лейкоцитозы, лейкемоидные реакции Лейкозы
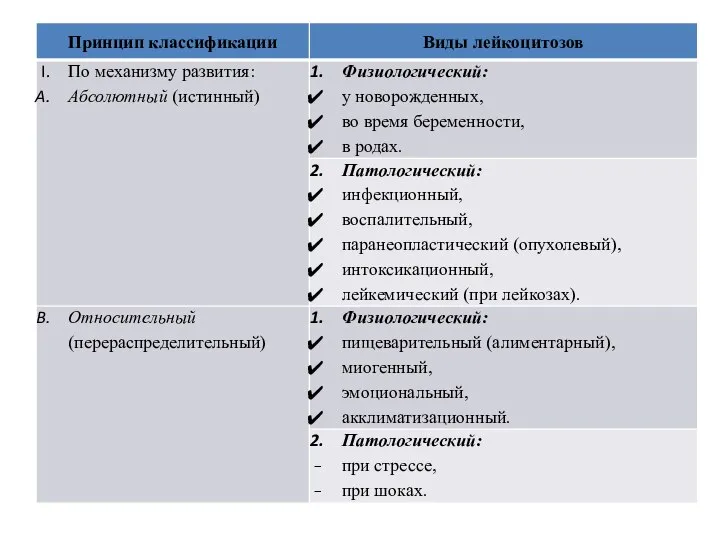
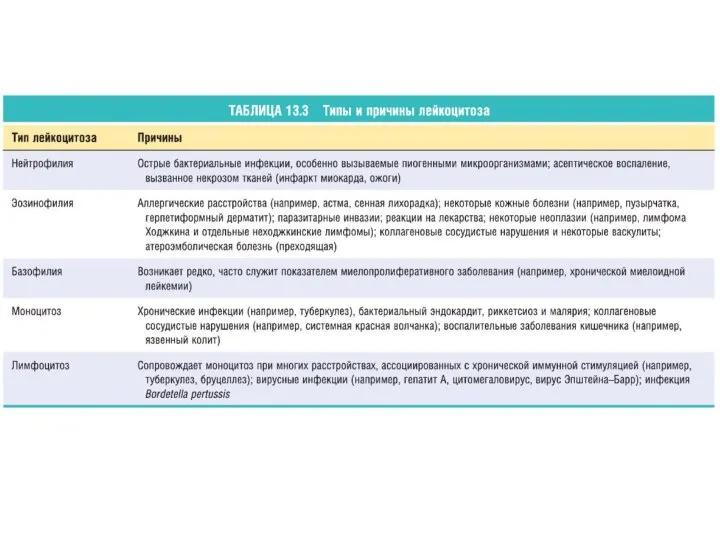
- 12. Лейкоцитозы увеличение количества лейкоцитов более 9,0х109/л. Классификация лейкоцитозов
- 15. Нейтрофилы обладают, в основном, бактерицидной и дезинтоксикационной функциями (ведущий механизм их иммунной функции — фагоцитоз). Выделяют:
- 16. Продолжительность их жизни около 15 дней. В их жизни выделяются три периода: Жизнь в костном мозге
- 17. Нейтрофильный лейкоцитоз (нейтрофилия): - инфекции (стрепто- и стафилококковое воспаление – фурункул, карбункул, крупозная пневмония, менингит, острый
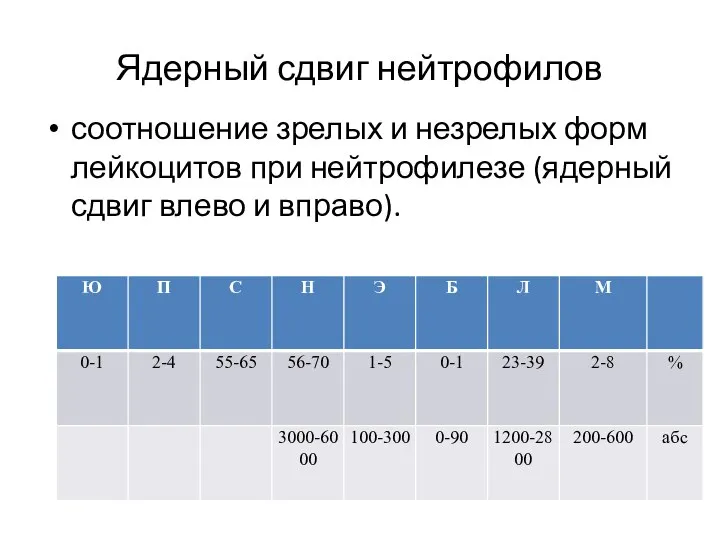
- 18. Ядерный сдвиг нейтрофилов соотношение зрелых и незрелых форм лейкоцитов при нейтрофилезе (ядерный сдвиг влево и вправо).
- 19. Классификация ядерных сдвигов нейтрофилов влево
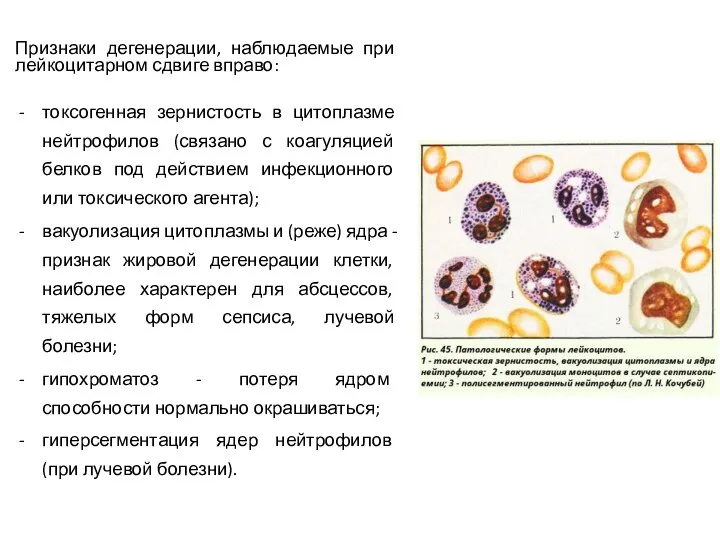
- 20. Признаки дегенерации, наблюдаемые при лейкоцитарном сдвиге вправо: токсогенная зернистость в цитоплазме нейтрофилов (связано с коагуляцией белков
- 21. Уменьшение абсолютного числа нейтрофилов в единице объема крови – нейтропения: селективная (когда количество других лейкоцитов не
- 22. Приобретенная нейтропения: угнетение процесса продуцирования нейтрофилов ускорение их гибели Причины: вирусные инфекции (гепатит, корь, краснуха, грипп,
- 23. Лейкопения - уменьшение общего количества лейкоцитов ниже 4х109 /л. Патогенез лейкопении (нейтропении): угнетение лейко-поэтической функции костного
- 24. Уменьшение продукции нейтрофилов в костном мозге: - нарушение пролиферации, дифференцировки и созревания стволовых гемопоэтических клеток (при
- 25. 2. Разрушение нейтрофилов может происходить: под влиянием антител типа лейко- агглютининов, которые образуются при переливании крови
- 26. 3. Нейтропения, связанная с перераспределением нейтрофилов внутри сосудистого русла. Наблюдается в результате скопления клеток в расширенных
- 27. Эозинофилы — также обладают фагоцитарными свойствами, участвуют в аллергическом процессе. Они фагоцитируют комплекс антиген-антитело, образованные преимущественно
- 28. Эозинофилия развивается при: - аллергических процессах (БА, поллинозы, атонический дерматит, отек Квинке, крапивница, лекарственный анафилактический синдром);
- 29. Базофилы — участвуют в воспалительных и аллергических процессах в организме. В норме: 0 — 1 %
- 30. Моноциты — относятся к системе фагоцитирующих мононуклеаров. Они удаляют из организма отмирающие клетки, остатки разрушенных клеток,
- 31. В тканях моноциты представляют собой макрофаги: гистиоциты соединительной ткани, купферовские клетки печени, альвеолярные макрофаги, свободные и
- 32. Моноцитоз (более 8%) встречается при: инфекционных заболеваниях (туберкулез, сифилис, протозойные инфекции); неспецифический язвенный колит, хронический гранулематозный
- 33. Моноцитоз Относительный при инфекциях, протекающих с нейтро- и эозинопенией. Абсолютный при инфекционном мононуклеозе
- 34. Лимфоциты бывают трёх видов: Т-, В- и NK-лимфоциты. Они участвуют в распознавании антигенов. Т-лимфоциты участвуют в
- 35. Лимфоцитоз (свыше 40%): Физиологический лимфоцитоз наблюдается на 4 – 5-ый день после рож- дения и продолжается
- 36. Причины лимфоцитоза: вирусные инфекции (герпес, ветряная оспа, свинка, коклюш, опоясы- вающий лишай, вирусный гепатит и др.),
- 37. Лимфоцитоз абсолютный острые вирусные инфекции (герпетическое поражение слизистых оболочек), хронический лимфолейкоз относительный Отмечается при тех заболеваниях,
- 38. Уменьшение (лимфопения) встречается при: вторичных иммунных дефицитах; лимфогранулематозе; тяжелых вирусных заболеваниях; приеме кортикостероидов; злокачественных новообразованиях.
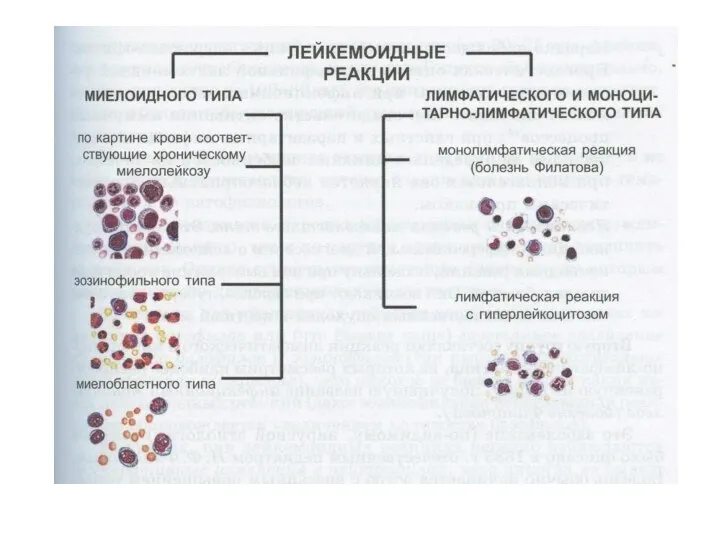
- 40. Лейкемоидные реакции (подобные лейкозам) - патологические реакции системы крови, характеризующиеся изменениями в периферической крови (увеличением общего
- 42. Лейкемоидные реакции миелоидного типа Этиология: инфекции (сепсис, скарлатина, рожа, дифтерия, крупозная пневмония, tbc, дизентерия), радиация, шок,
- 43. Лейкемоидные реакции лимфатического и моноцитарно-лимфатического типов Болезнь Филатова. Предположительно, вирусная этиология. Острое начало с подъёма темп.
- 44. Лейкоцитарные неоплазии
- 45. Классификация I. Лимфоидные неоплазии (опухоли B-, T-, NK-клеточного происхождения) II. Миелоидные неоплазии (острые миелоидные лейкемии, миелодиспластические
- 46. Лейкозы (относятся к лимфоидным и миелоидным неоплазиям) Заболевание крови, характеризующееся безудержной пролиферацией и омоложением кроветворных элементов
- 47. Классификация лейкозов По течению: Острые – основной субстрат опухоли – низкодифференцированные, незрелые клетки (бласты). Костный мозг
- 48. Лейкозы лимфолейкозы миелолейкозы Острый: Лимфобласты > 5% «лейкемоидное зияние» «лейкемоидный провал»: В л/ф есть 4 класс
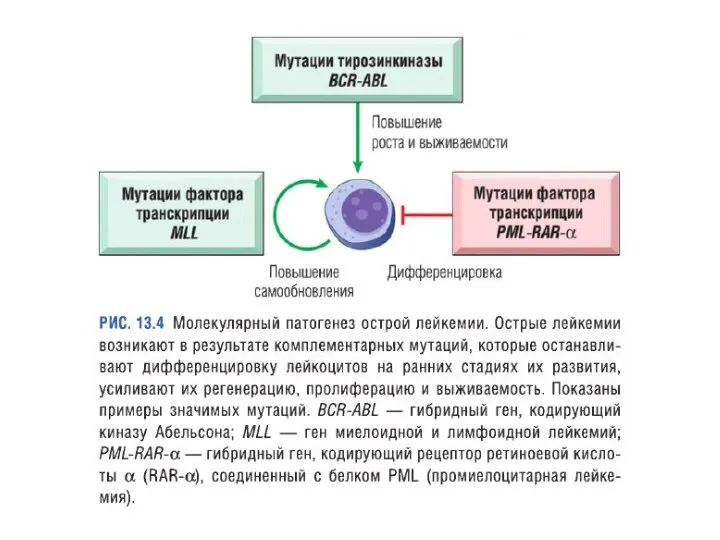
- 50. Этиология Хромосомные транслокации и другие приобретенные мутации (образование доминантно-негативного белка, нарушающего функцию клетки (утрата функции), или
- 51. Этиология Хроническая иммунная стимуляция (воспаленная ткань -> хроническая местная иммунная стимуляция -> лимфоидная неоплазия), н-р, H.pylori
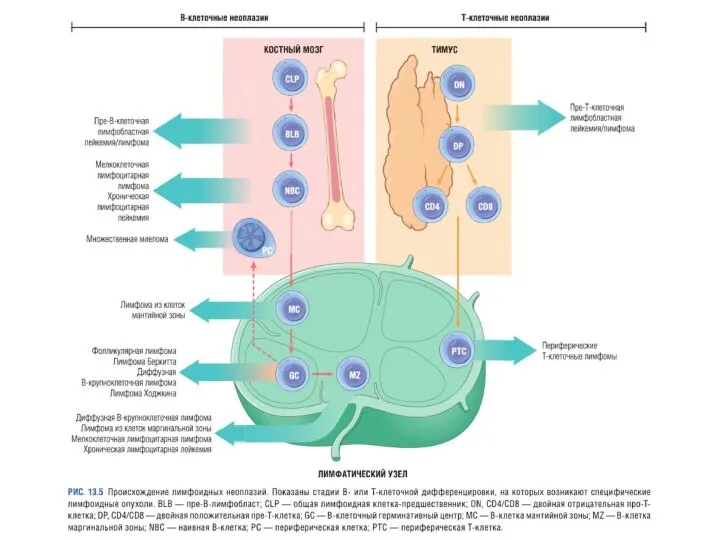
- 53. I. Лимфоидные неоплазии Пре-В-клеточные неоплазии Периферические В-клеточные неоплазии Пре-Т-клеточные неоплазии Периферические Т- и NK-клеточные неоплазии Лимфома
- 54. Общие черты лимфоидных неоплазий Лимфоидную неоплазию можно заподозрить на основании клинических признаков, но для постановки диагноза
- 56. Острый лимфобластный лейкоз/лейкемия/лимфома (ОЛЛ) Незрелые В- или Т-клетки – лимфобласты 85% - В-клеточная ОЛЛ (наиболее типичная
- 57. ОЛЛ и ОМЛ имеют схожий патогенез Происходит накопление неопластических бластов (лимфо- или миелобластов) в костном мозге
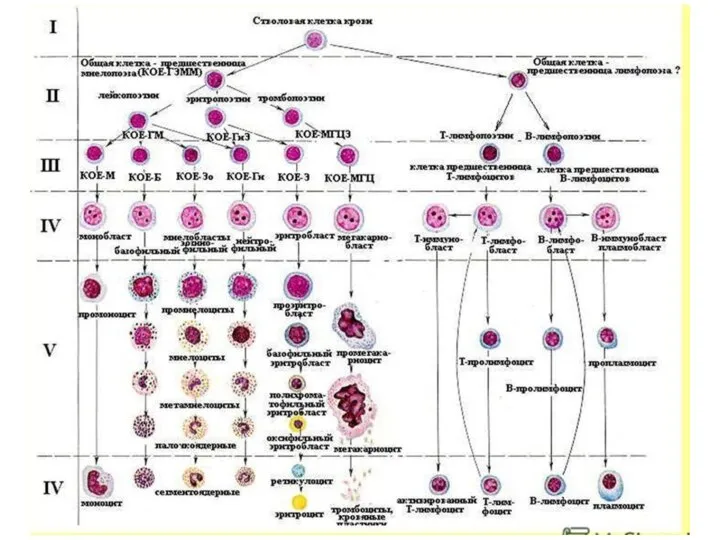
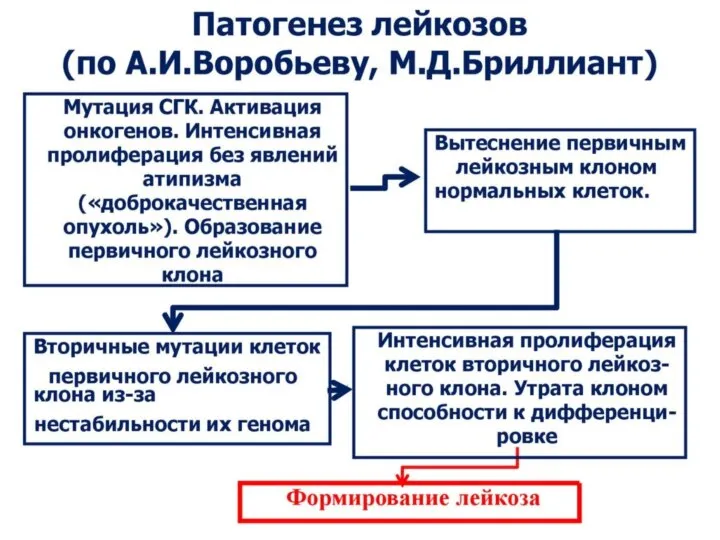
- 59. Патогенез лейкозов Лейкозогенный фактор действует на стволовую кроветворную клетку (II и III классов), вызывая ее опухолевую
- 60. 3. Распространение и инфильтрация опухолевого клона на весь костный мозг. Нормальное кроветворение угнетается. Нормальный гемопоэз заменяется
- 61. Патогенез лейкозов 4. Опухоль из моноклоновой превращается в поликлоновую. Возникает естественный отбор. Отмечается опухолевая прогрессия (озлокачествление).
- 62. Общие нарушения в организме при лейкозах Клинически они проявляются в виде 5 синдромов: Анемический Геморрагический Интоксикационный
- 63. Клиническая картина острых лейкозов Резкое, бурное начало Утомляемость (анемия), лихорадка (инфекции из-за нейтропении), кровоточивость (тромбоцитопении) Боль
- 64. Прогноз Благоприятный прогноз, если: возраст от 2 до 10 лет; низкое количество лейкоцитов; гиперплоидия; трисомия по
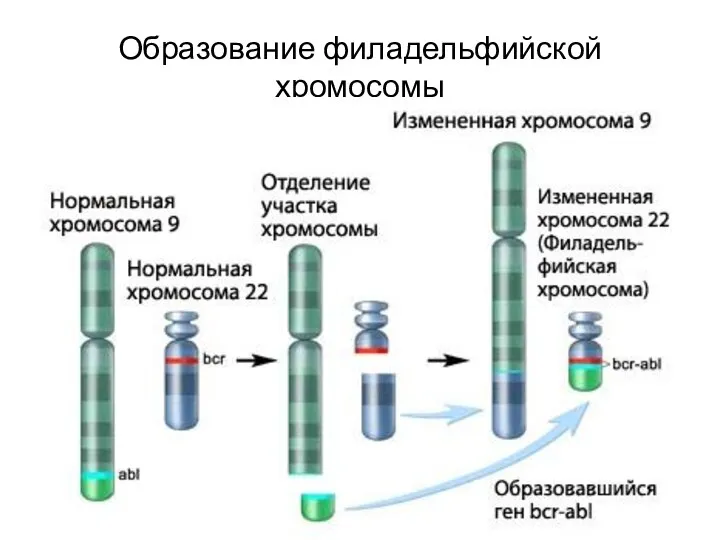
- 65. Образование филадельфийской хромосомы
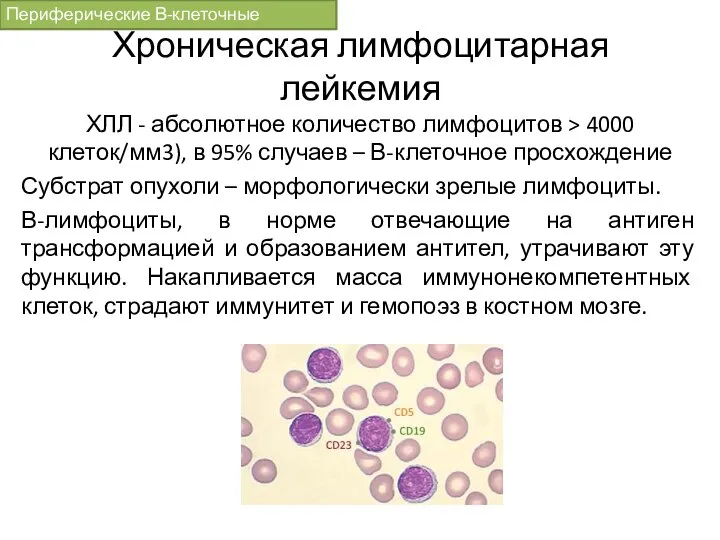
- 66. Хроническая лимфоцитарная лейкемия ХЛЛ - абсолютное количество лимфоцитов > 4000 клеток/мм3), в 95% случаев – В-клеточное
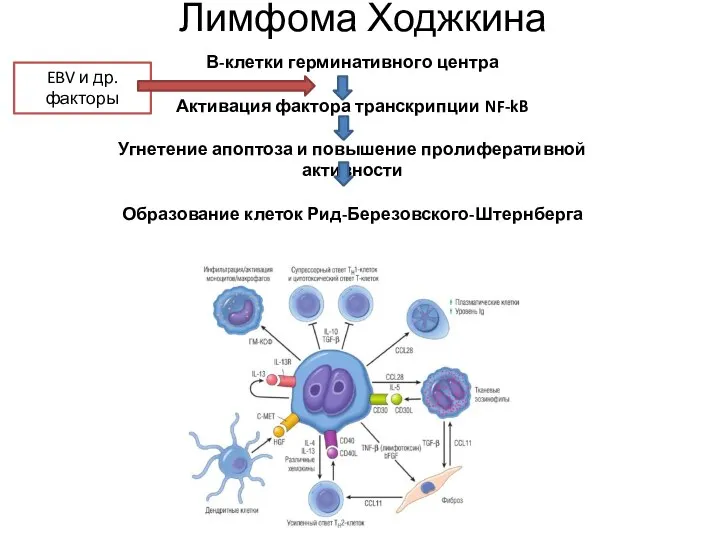
- 67. Лимфома Ходжкина В-клетки герминативного центра Активация фактора транскрипции NF-kB Угнетение апоптоза и повышение пролиферативной активности Образование
- 70. Гемограмма №2
- 72. Гемограмма №3 В анамнезе признаки острого аднексита
- 74. Гемограмма №4
- 76. Гемограмма №5 В анамнезе ангина с некротическим налётом
- 78. Гемограмма №6 В анамнезе спонтанные геморрагии
- 80. Гемограмма №7
- 83. Скачать презентацию
































































 Болезни животных, вызываемые пастбищными клещами
Болезни животных, вызываемые пастбищными клещами Тамшылардың сапасы мен технологиясын жақсарту жолдары
Тамшылардың сапасы мен технологиясын жақсарту жолдары Грипп (Grippus, Influenza)
Грипп (Grippus, Influenza) Боррелиозы. Диагностика
Боррелиозы. Диагностика Заболевания языка
Заболевания языка Интеллект и интеллектуальная недостаточность. Практика 9
Интеллект и интеллектуальная недостаточность. Практика 9 Принципы организации медицины катастроф
Принципы организации медицины катастроф Disorder of minerals metabolism. Disorder of calcium metabolism – calcinosis. Formation of stones
Disorder of minerals metabolism. Disorder of calcium metabolism – calcinosis. Formation of stones Правильное питание. Тест
Правильное питание. Тест Витамины в сухих кормах
Витамины в сухих кормах Тяжелая бронхиальная астма
Тяжелая бронхиальная астма Вирус Зика
Вирус Зика Ганглиоблокаторы
Ганглиоблокаторы Гимнастика при плоскостопии
Гимнастика при плоскостопии Острая кишечная непроходимость
Острая кишечная непроходимость Негативные расстройства мышления
Негативные расстройства мышления Вопросы и ответы по KOVID-инфекции
Вопросы и ответы по KOVID-инфекции Аномалии родовой деятельности
Аномалии родовой деятельности Бронхиальная астма
Бронхиальная астма УЗИ органов брюшной полости
УЗИ органов брюшной полости Эмфизема легких
Эмфизема легких Стерилизация. Дезинфекция. Сбор, хранение, утилизация медицинских отходов. Практическое занятие
Стерилизация. Дезинфекция. Сбор, хранение, утилизация медицинских отходов. Практическое занятие Хвороба Гамбора
Хвороба Гамбора Внутриутробное развитие плода (8-16 неделя)
Внутриутробное развитие плода (8-16 неделя) Метаболизм железа в организме
Метаболизм железа в организме Расстройство внимания
Расстройство внимания Общие основы массажа
Общие основы массажа Криоконсервация в репродуктологии. Искусственная инсеминация. Суррогатное материнство
Криоконсервация в репродуктологии. Искусственная инсеминация. Суррогатное материнство