Содержание
- 2. Рак печени - составляет 0,2-3% всех злокачественных опухолей. Ежегодно от первичного рака печени в мире умирают
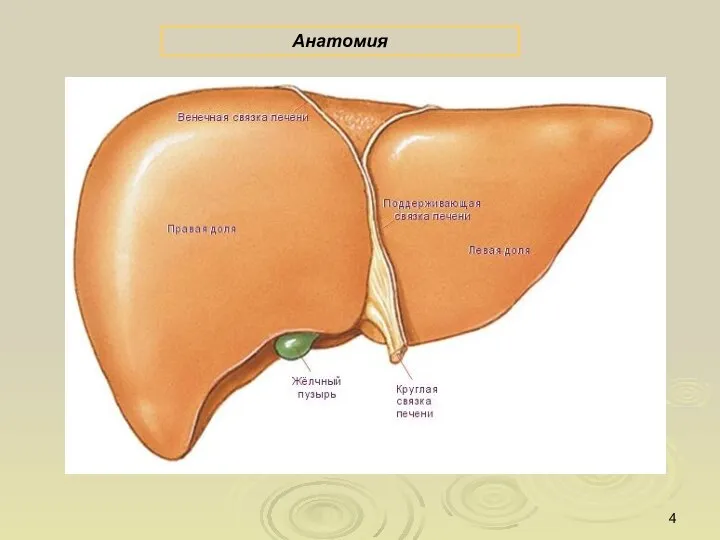
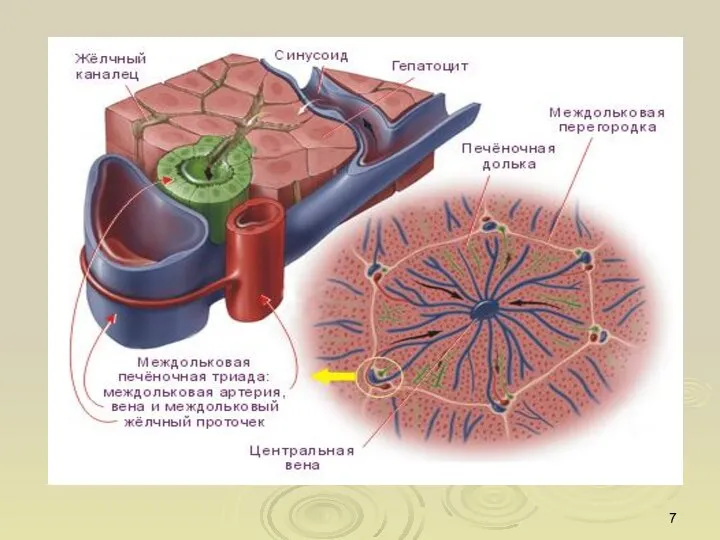
- 4. Анатомия
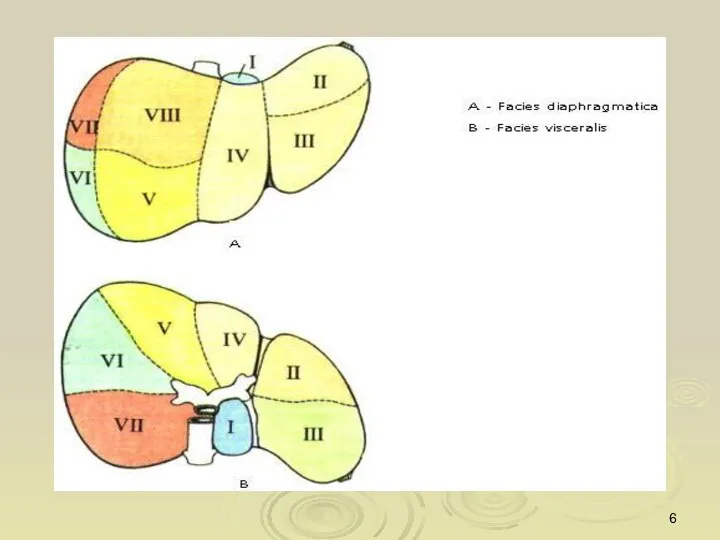
- 5. Сегментарное строение печени
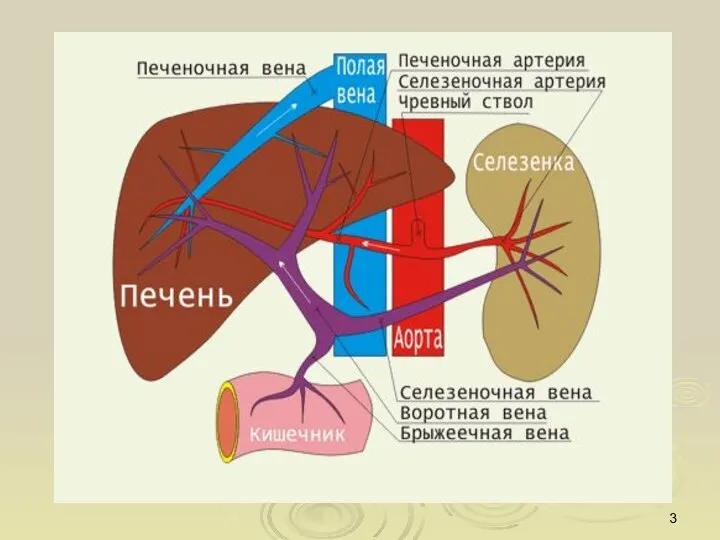
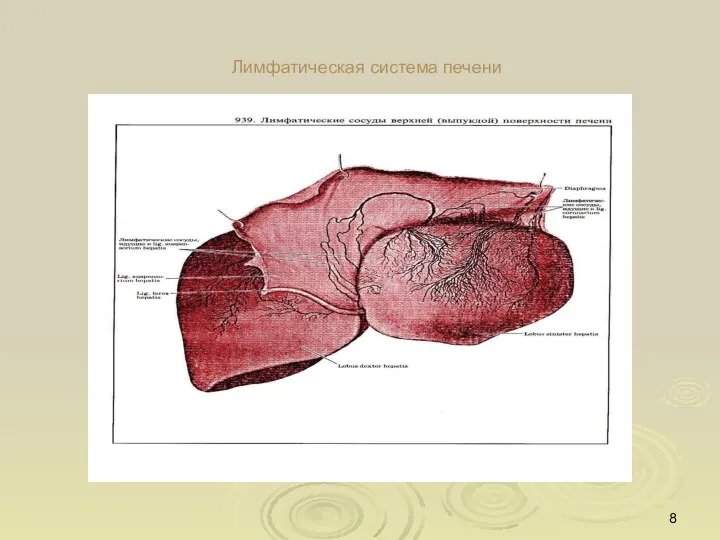
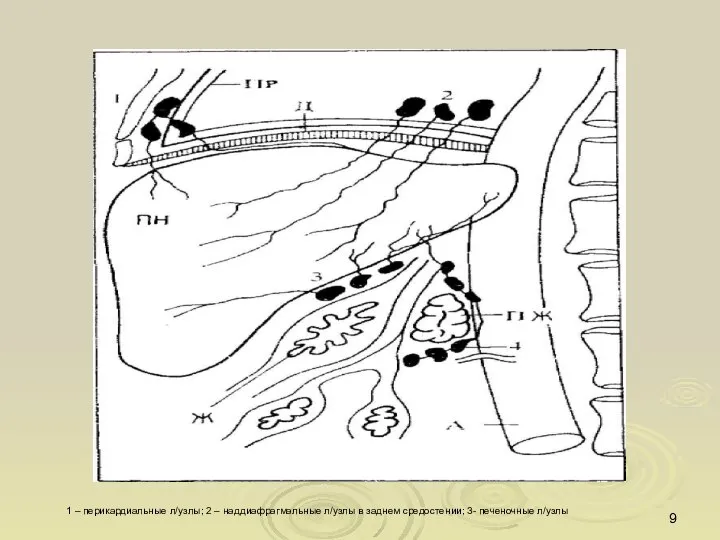
- 8. Лимфатическая система печени
- 9. 1 – перикардиальные л/узлы; 2 – наддиафрагмальные л/узлы в заднем средостении; 3- печеночные л/узлы
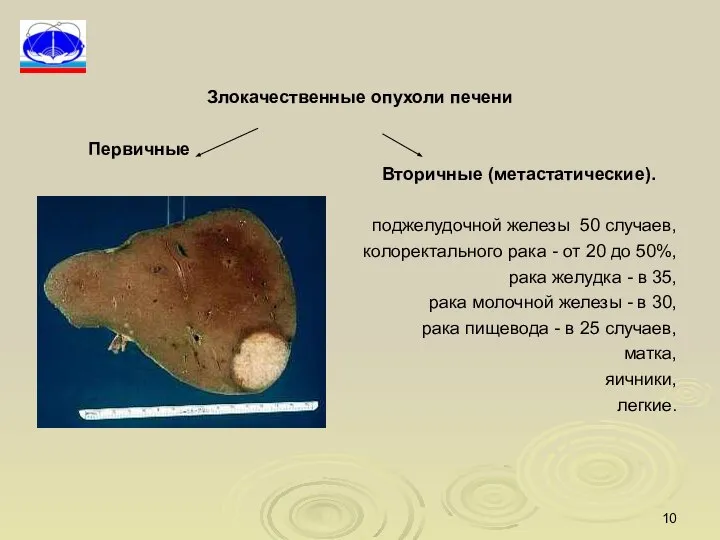
- 10. Злокачественные опухоли печени Первичные Вторичные (метастатические). поджелудочной железы 50 случаев, колоректального рака - от 20 до
- 11. Причины возникновения рака печени. Развитие рака печени происходит путем трансформации нормальной печени через воспаление и гепатит
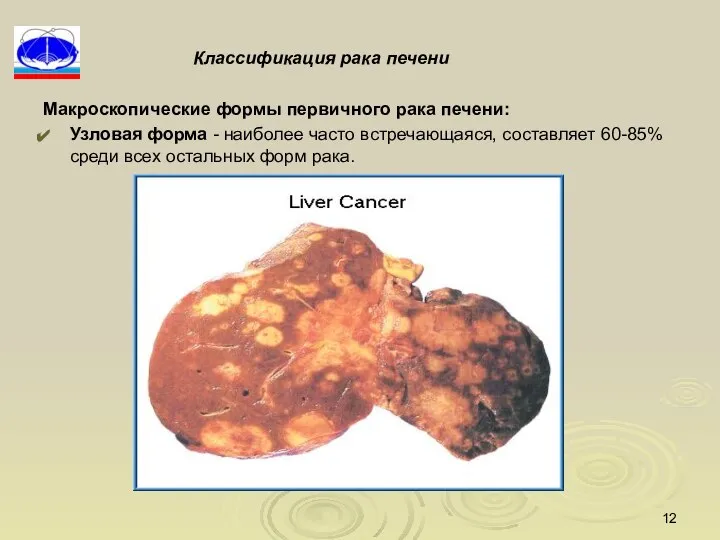
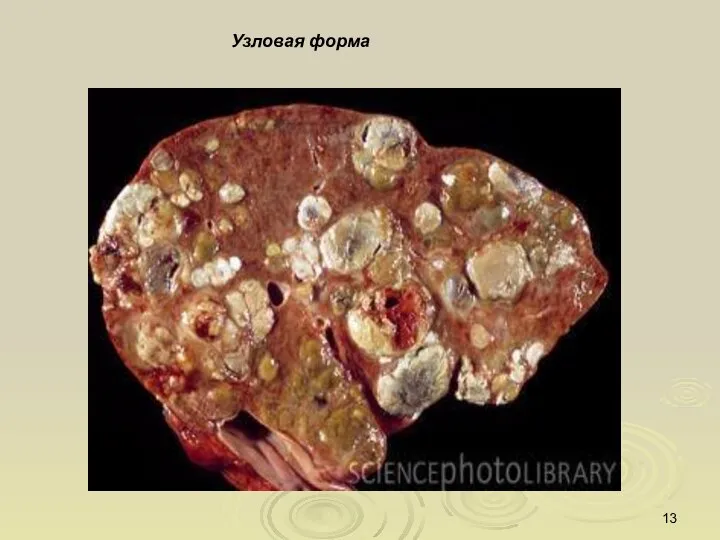
- 12. Классификация рака печени Макроскопические формы первичного рака печени: Узловая форма - наиболее часто встречающаяся, составляет 60-85%
- 13. Узловая форма
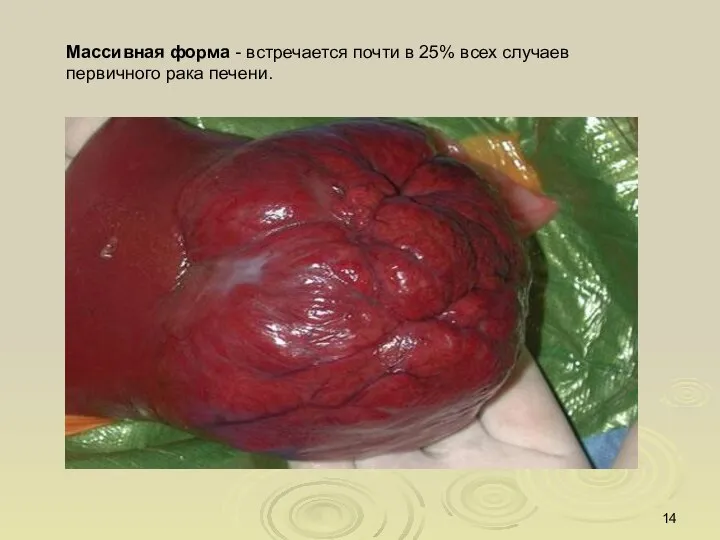
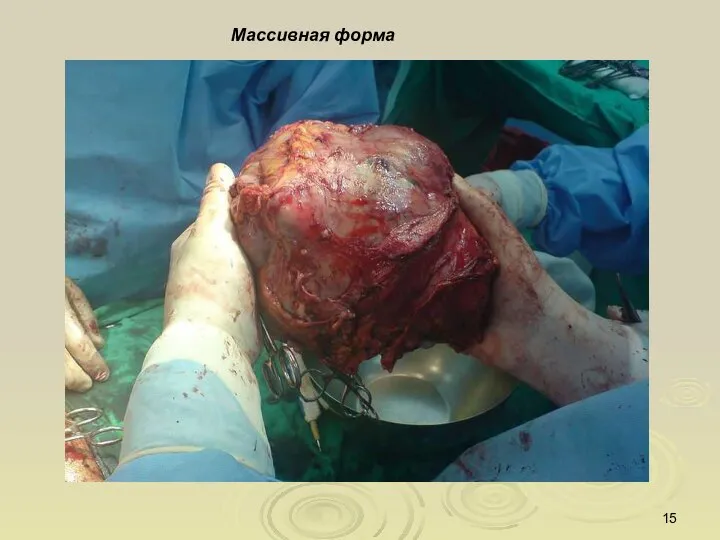
- 14. Массивная форма - встречается почти в 25% всех случаев первичного рака печени.
- 15. Массивная форма
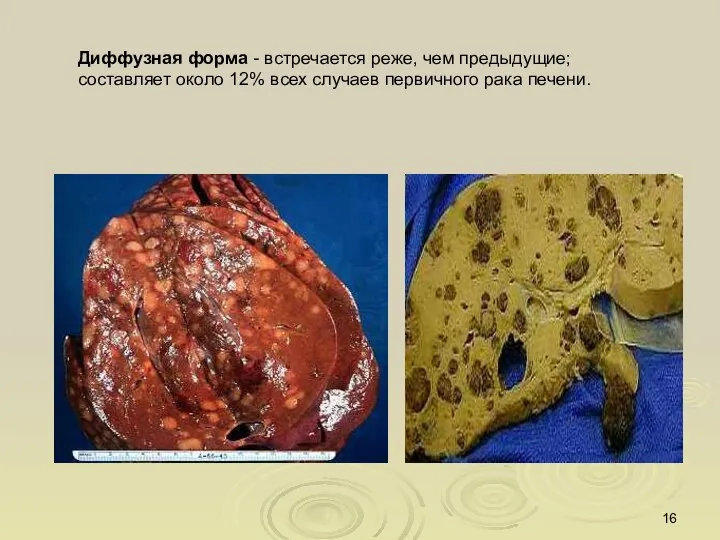
- 16. Диффузная форма - встречается реже, чем предыдущие; составляет около 12% всех случаев первичного рака печени.
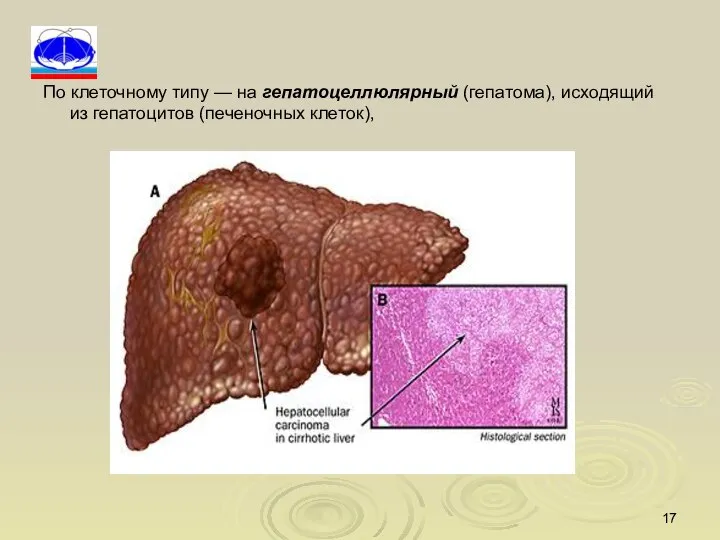
- 17. По клеточному типу — на гепатоцеллюлярный (гепатома), исходящий из гепатоцитов (печеночных клеток),
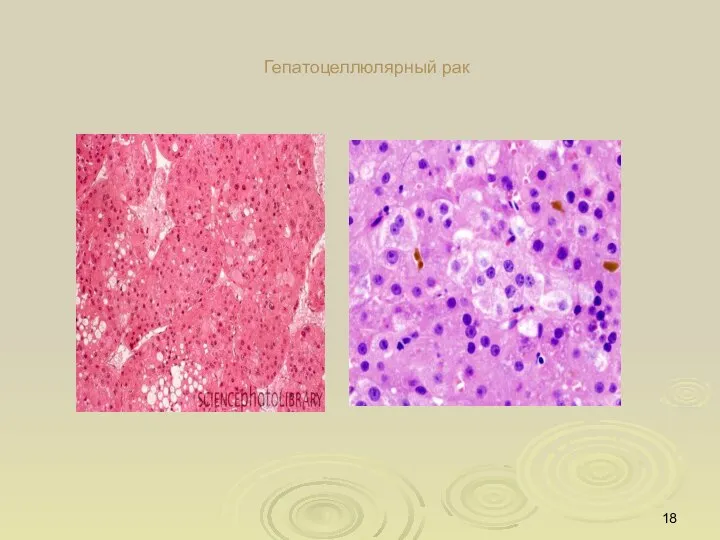
- 18. Гепатоцеллюлярный рак
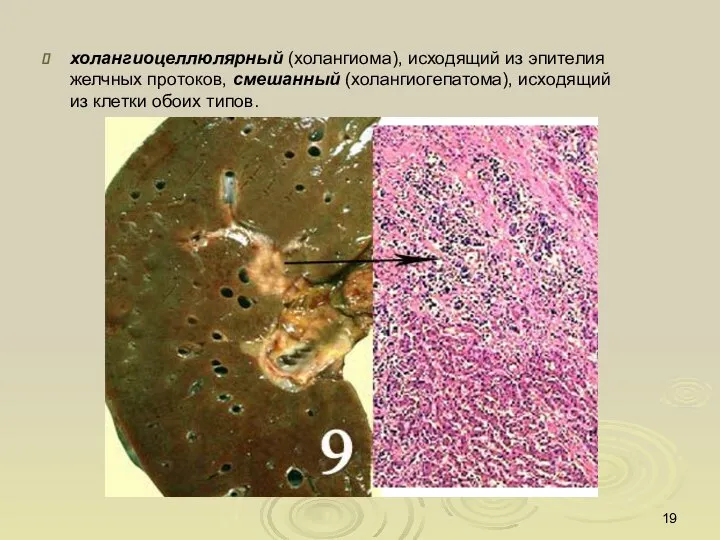
- 19. холангиоцеллюлярный (холангиома), исходящий из эпителия желчных протоков, смешанный (холангиогепатома), исходящий из клетки обоих типов.
- 20. Рак печени, TNM (7-е издание, 2009 г.) классификация: Т – опухоль Tх опухоль не может быть
- 21. N - поражение регионарных лимфатических узлов (ворот печени, вдоль собственной печеночной артерии, портальной вены, вдоль нижней
- 22. Группировка по стадиям Стадия 0 Tis N0 М0 Стадия I Т1 N0 М0 Стадия II Т2
- 23. Степень дифференцировки Для оценки степени дифференцировки рака печени рекомендуют использовать схему Эдмондсона и Штейнера: G1 –
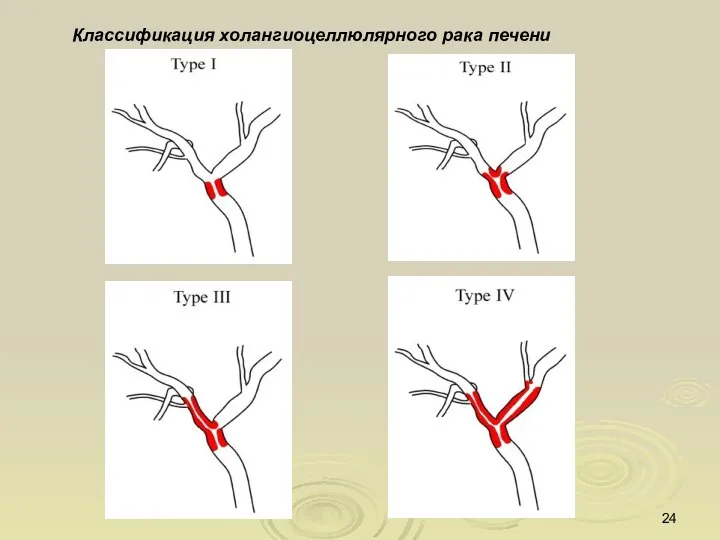
- 24. Классификация холангиоцеллюлярного рака печени
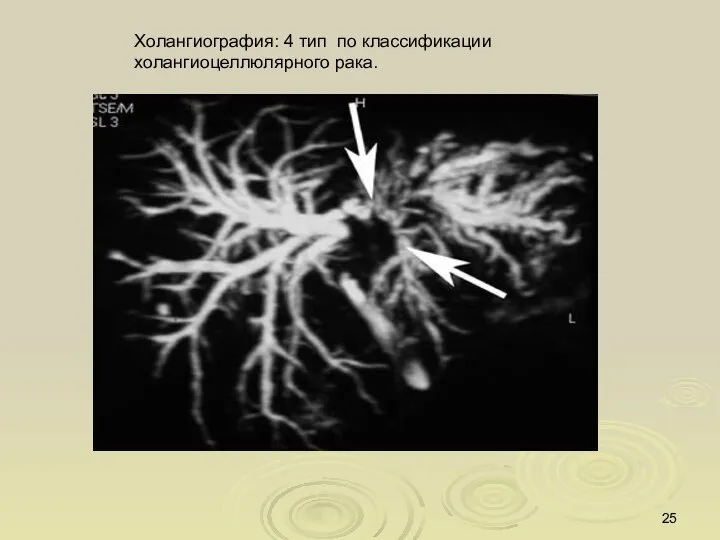
- 25. Холангиография: 4 тип по классификации холангиоцеллюлярного рака.
- 26. Клиническая картина рака печени Особенностями клинической картины первичного рака печени являются незаметное начало, неспецифичность субъективных симптомов,
- 27. Основные жалобы при раке печени: увеличение размеров живота (гепатомегалия, асцит), ощущение распирания в эпигастральной области; на
- 28. По преобладанию одного симптома или группы симптомов описаны различные клинические формы первичного рака печени. Различают следующие
- 29. 4 клинические формы по Payet: Опухолевидная форма (около 70% случаев); соотвествует гепатомегалической форме. Фебрильная форма, симулирующая
- 30. Возможными осложнениями рака печени могут быть: - нагноение и распад опухоли (высокая температура, боли в животе,
- 31. Диагностика рака печени данные анамнеза (лихорадка, боли в правой половине живота, увеличение печени), клинического обследования (увеличение
- 32. УЗИ печени и органов брюшной полости, забрюшинного пространства и малого таза; КТ печени; Магнитно-резонансная томография печени
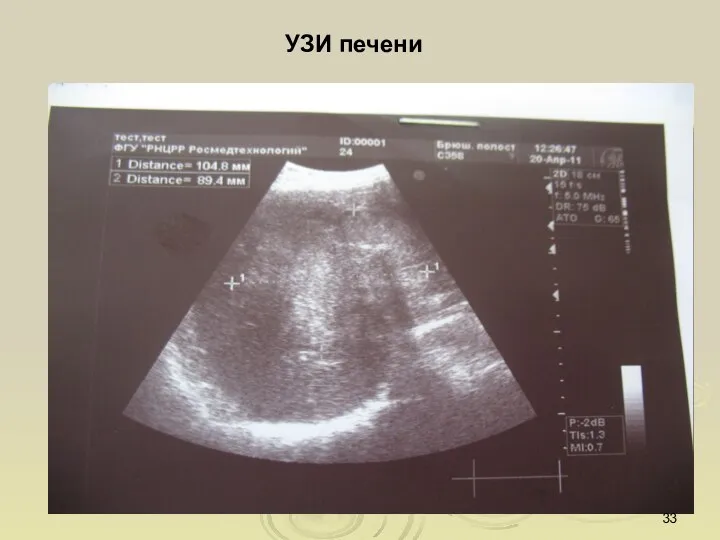
- 33. УЗИ печени
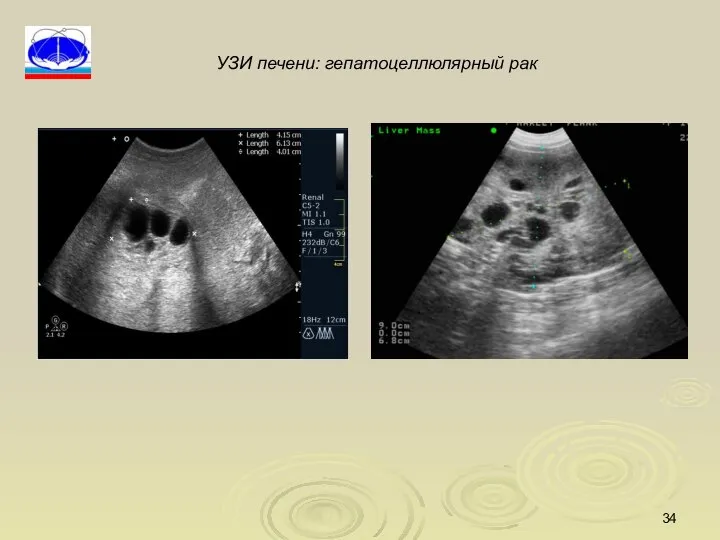
- 34. УЗИ печени: гепатоцеллюлярный рак
- 35. КТ печени
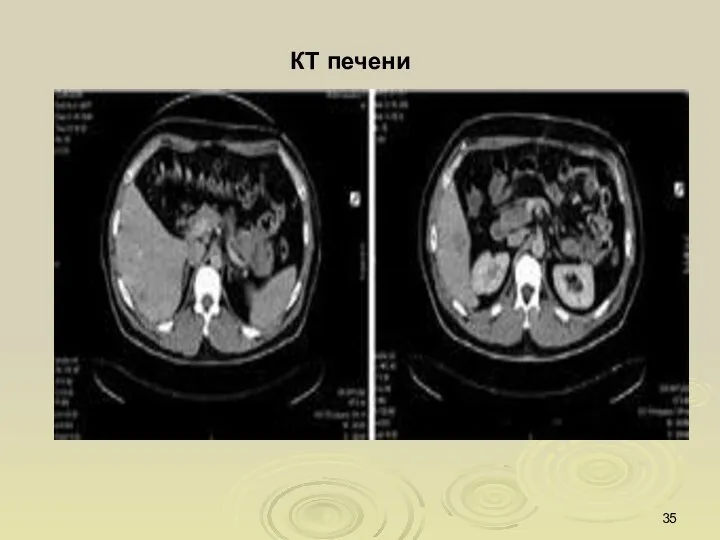
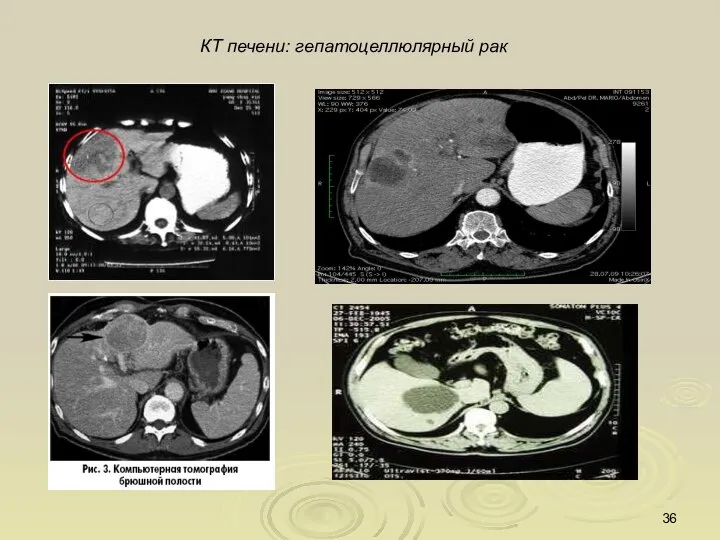
- 36. КТ печени: гепатоцеллюлярный рак
- 37. Аппарат МРТ
- 38. Радиоизотопное сканирование печени с 131I, 198Au
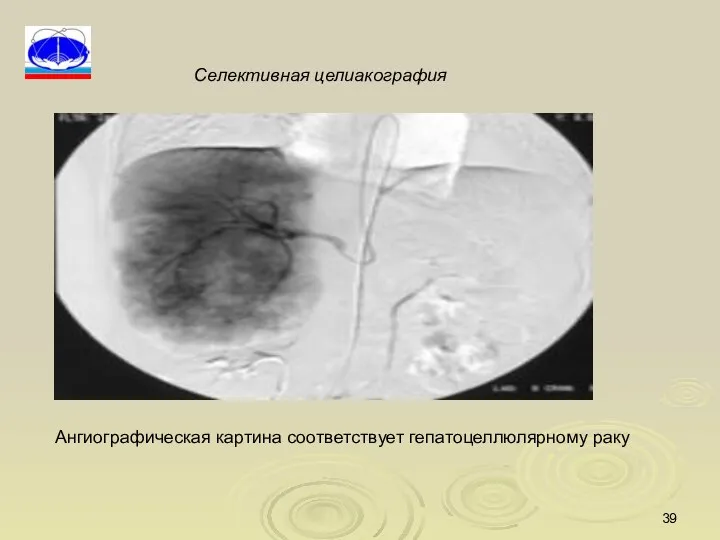
- 39. Ангиографическая картина соответствует гепатоцеллюлярному раку Селективная целиакография
- 40. Пункционная биопсия печени В кабинете проводятся слепая и под контролем УЗИ\КТ биопсия печени на аппарате FibroScan.
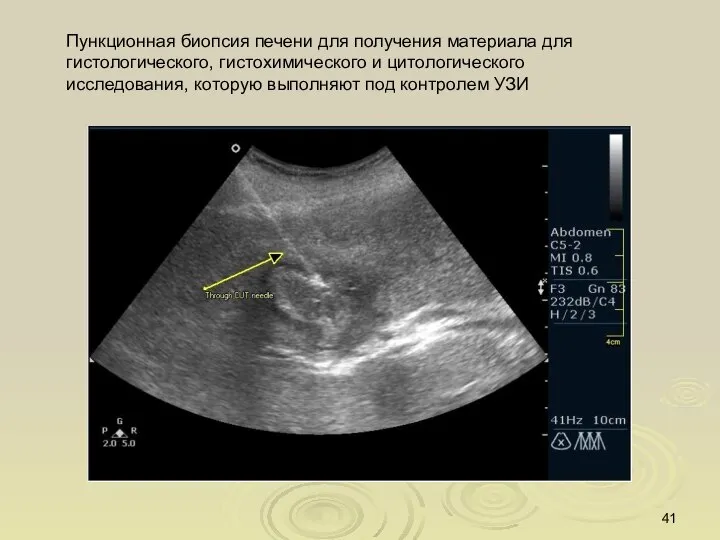
- 41. Пункционная биопсия печени для получения материала для гистологического, гистохимического и цитологического исследования, которую выполняют под контролем
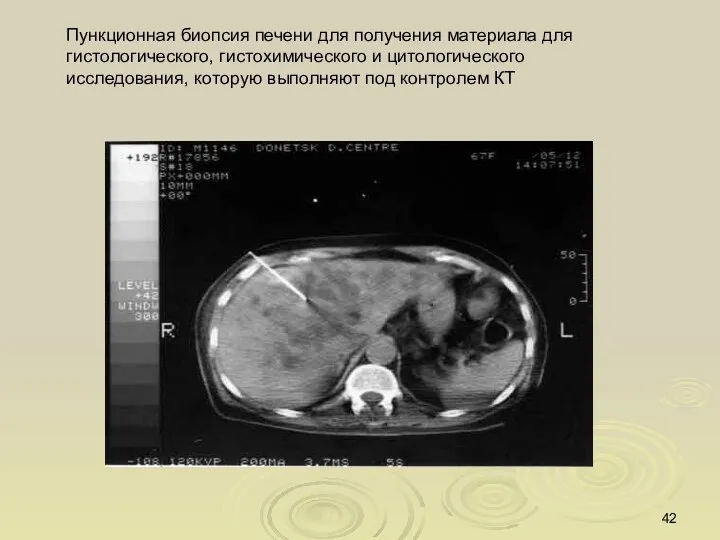
- 42. Пункционная биопсия печени для получения материала для гистологического, гистохимического и цитологического исследования, которую выполняют под контролем
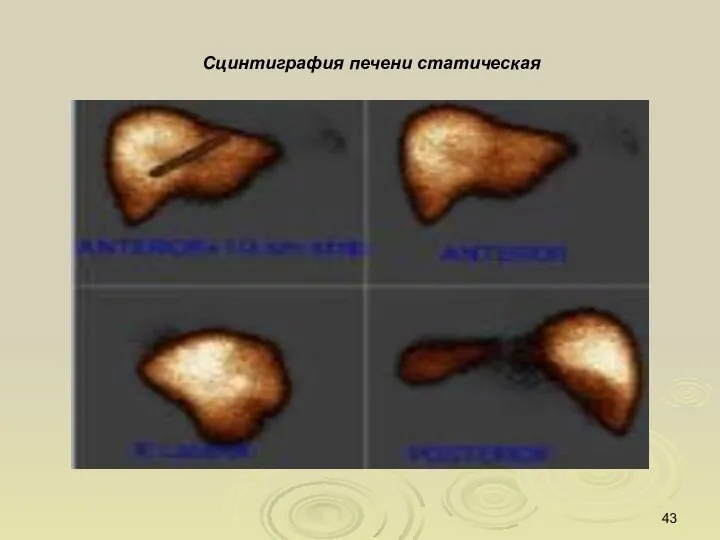
- 43. Сцинтиграфия печени статическая
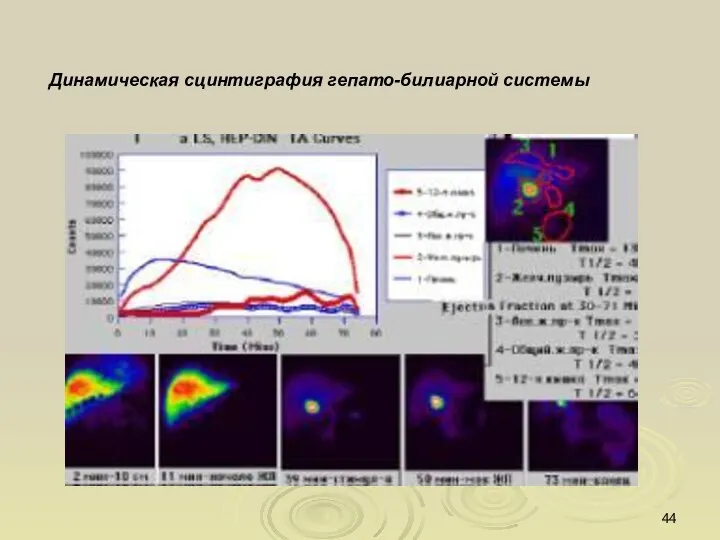
- 44. Динамическая сцинтиграфия гепато-билиарной системы
- 45. Дифференциальная диагностика с вторичными (метастатическими) опухолями этого органа, циррозом, неопухолевыми заболеваниями печени: кисты печени непаразитарной природы
- 46. ЛЕЧЕНИЕ РАКА ПЕЧЕНИ В СТАДИИ I(T1N0М0) - II(T2N0М0) Хирургическое (резекция, гемигепатэктомия) Комбинированное (хирургическое + химиотерапия) Комбинированное
- 47. ЛЕЧЕНИЕ РАКА ПЕЧЕНИ В СТАДИИ III (Т3N0M0) Хирургическое (Гемигепатэктомия (при локализации опухоли/опухолей в одной доле печени),
- 48. ЛЕЧЕНИЕ РАКА ПЕЧЕНИ В СТАДИИ IV (Тлюб N1M0, Tлюб Nлюб, М1) Химиотерапия У больных, осложненных механической
- 49. Лечение рака печени Эндоскопические и рентгенохирургические операции и методы лечения Чрезкожное транспеченочное наружное, внутреннее или наружно-внутреннее
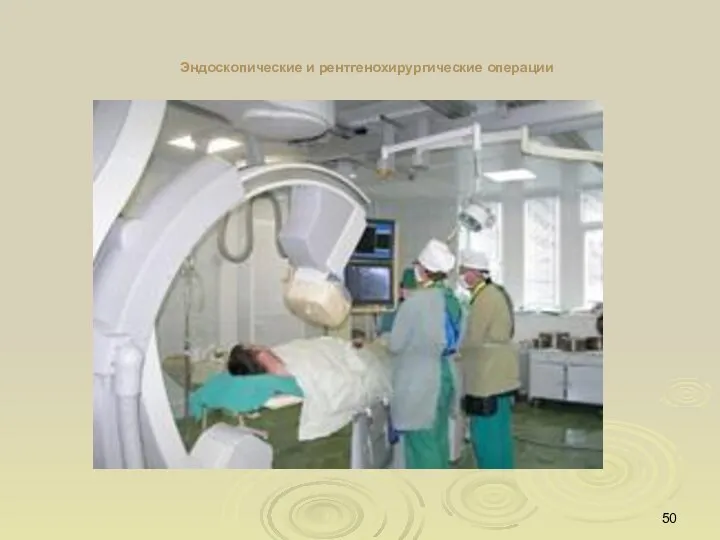
- 50. Эндоскопические и рентгенохирургические операции
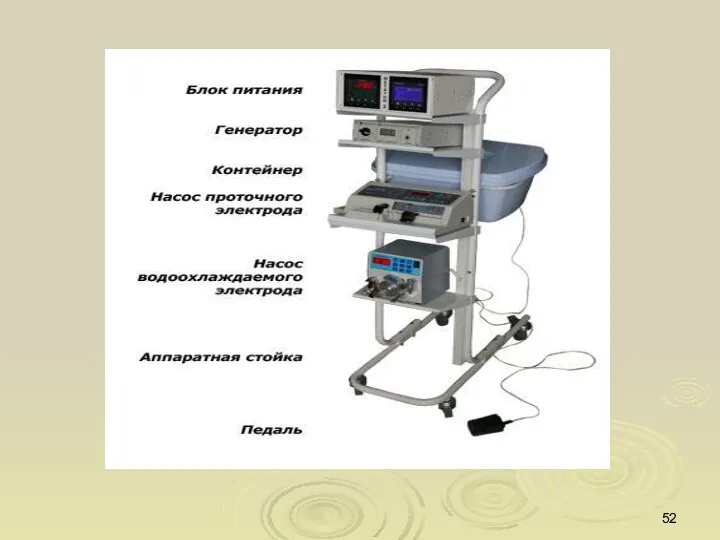
- 51. Радиочастотная термодеструкция (аблация) опухоли печени проводится под контролем УЗИ, В очаг поражения печени вводятся параллельно на
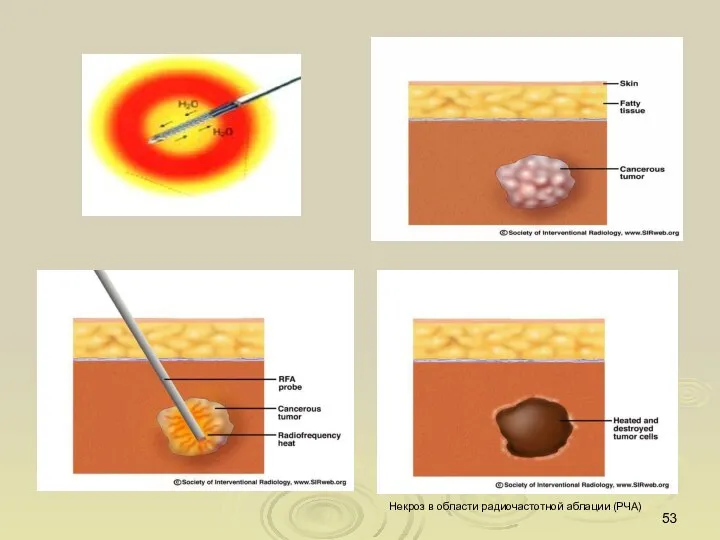
- 53. Некроз в области радиочастотной аблации (РЧА)
- 55. К преимуществам метода относят: Малоинвазивность. - Возможность проведения процедур больным с отягощенным соматическим анамнезом. - Возможность
- 56. Методики выполнения РЧА: Чрезкожно пункционно под контролем УЗИ; Резекция печени (так называемая бескровная резекция печени); Циторедуктивные
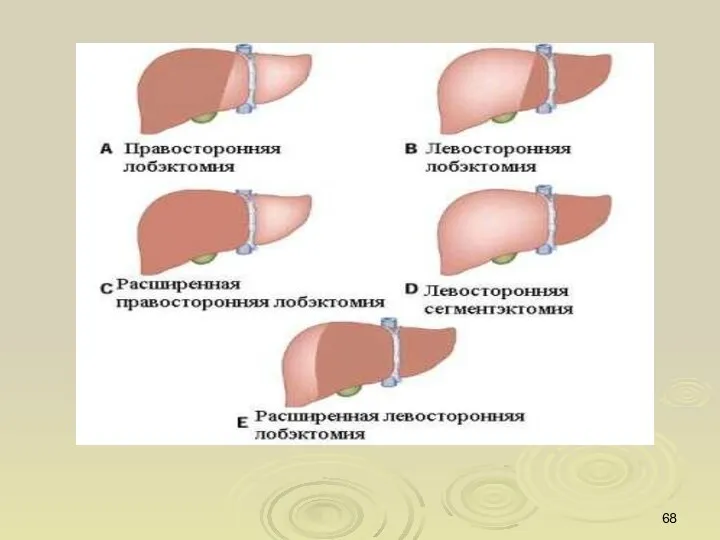
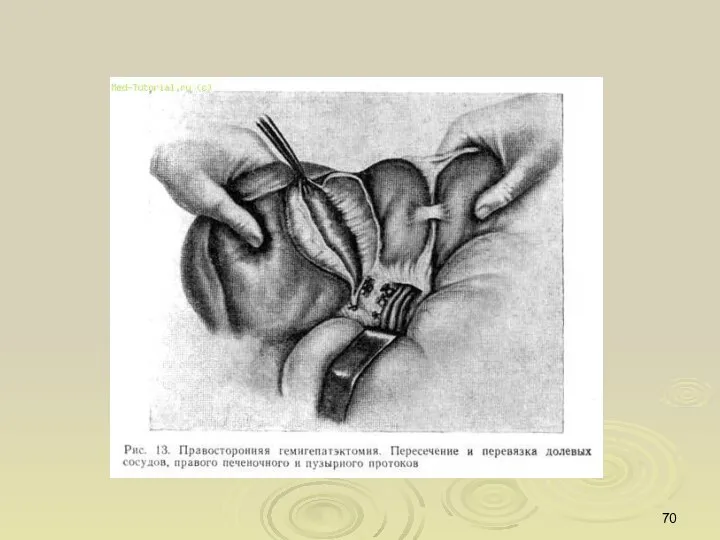
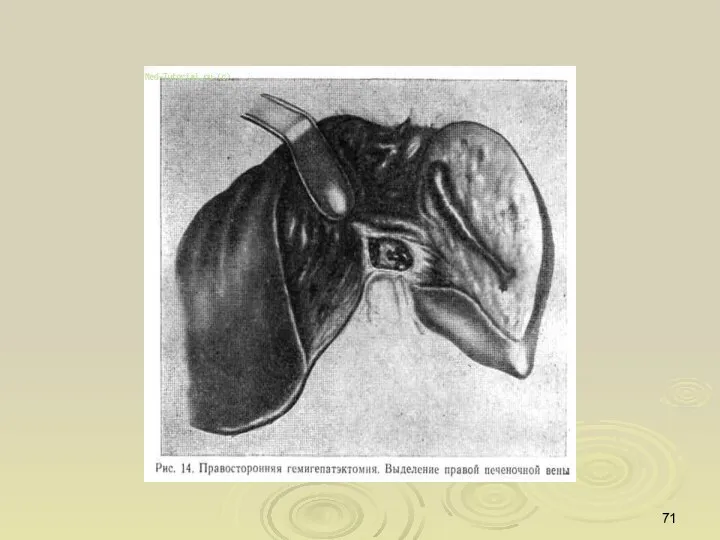
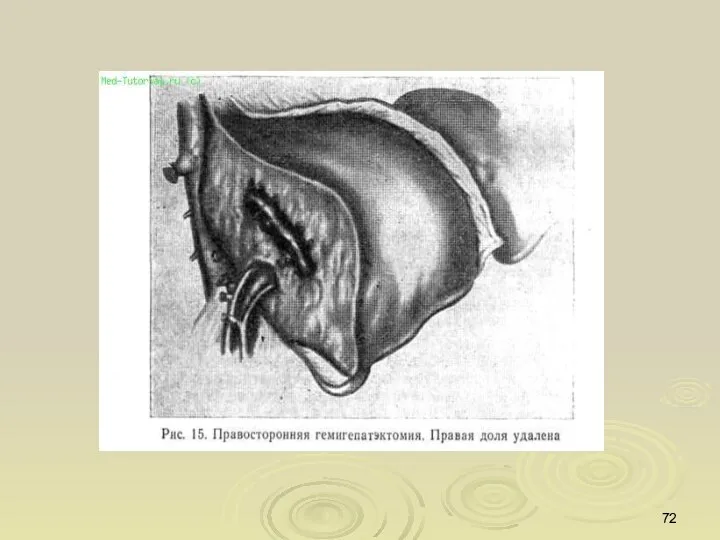
- 59. Хирургическое лечение: Резекция печени Гемигепатэктомия Гепатэктомия с ортотопической трансплантацией печени Хирургическое лечение проводится в основном больным
- 60. Принципиальные моменты операций при злокачественных опухолях печени. Необходимыми условиями для выполнения обширных резекций печени являются: ·
- 61. Показаниями к хирургическому лечению следует считать: 1) единичные крупные опухоли; 2) осложнения опухоли — кровотечение, перитонит,
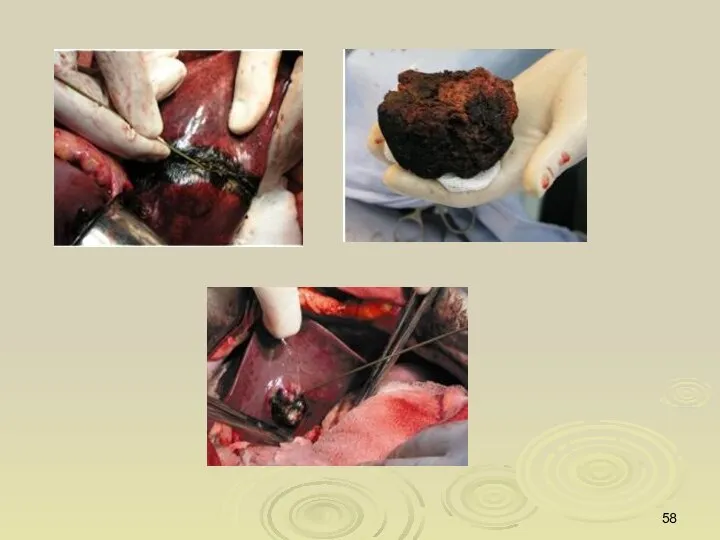
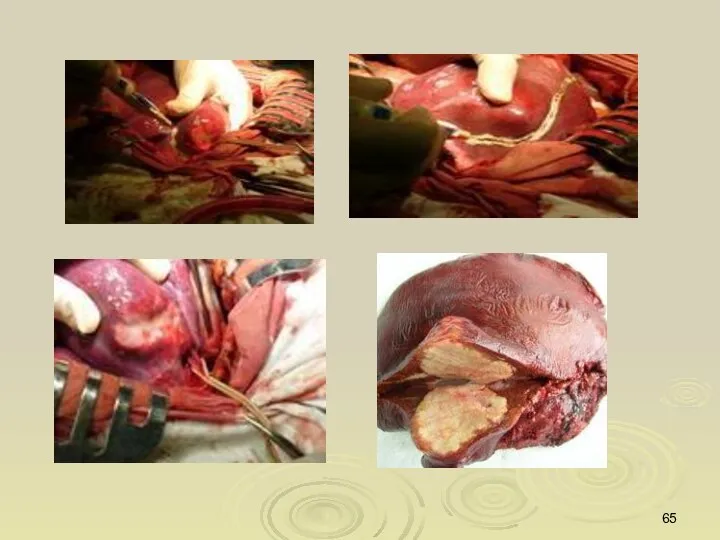
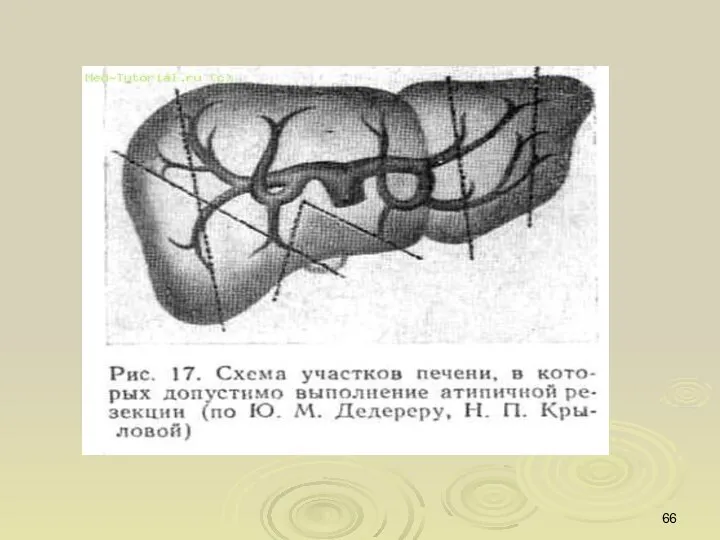
- 62. Резекции печени включают выполнение двух основных групп операций: 1.Типичные (центральные) резекции; 2.Атипичные (периферические) резекции. При типичных
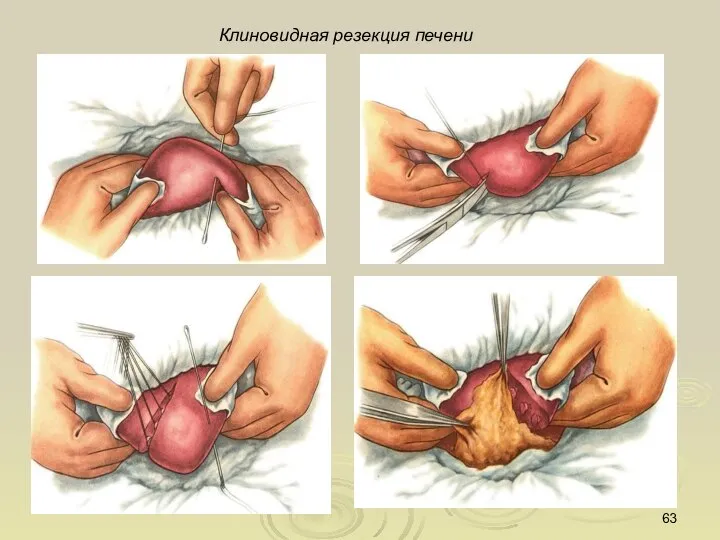
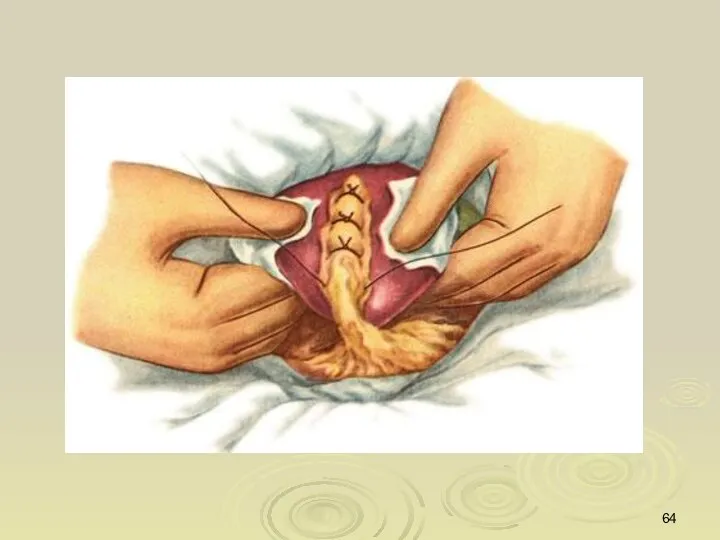
- 63. Клиновидная резекция печени
- 67. Классификация операций на печени основана на учете сегментарного строения печени и характера выполнения операций. Европейская терминология:
- 73. Адъювантная химиотерапия при раке печени (T1-2N0M0) в т.ч. внутриартериальная химиотерапия (с использованием порта) или внутриартериально с
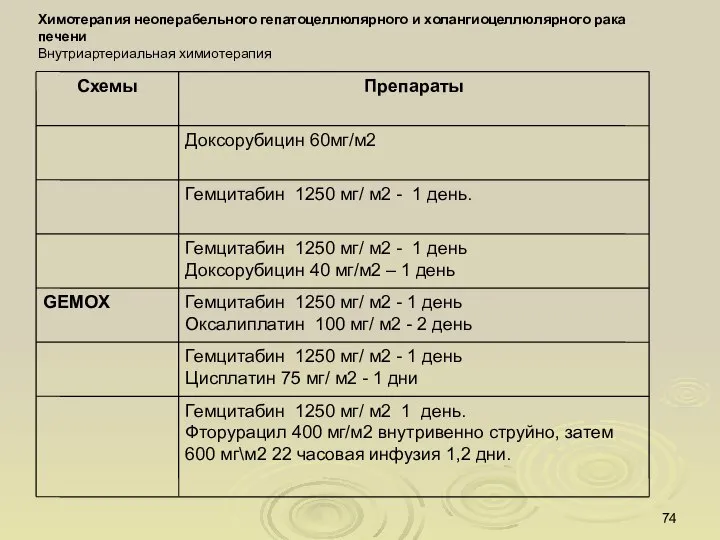
- 74. Химотерапия неоперабельного гепатоцеллюлярного и холангиоцеллюлярного рака печени Внутриартериальная химиотерапия
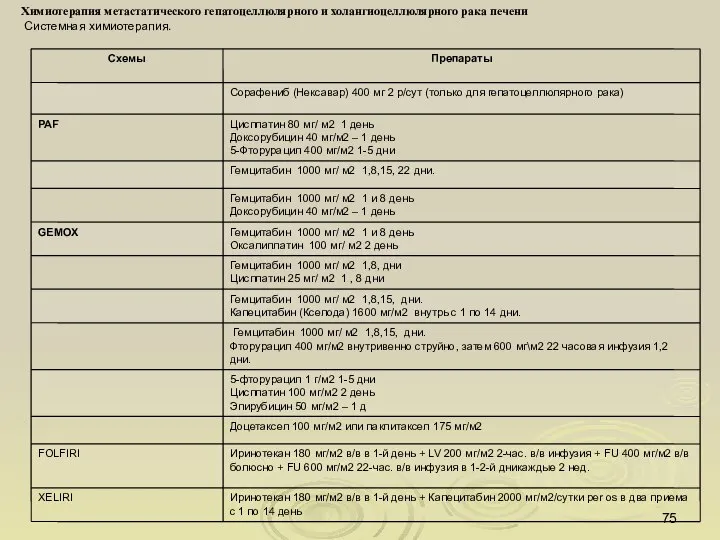
- 75. Химиотерапия метастатического гепатоцеллюлярного и холангиоцеллюлярного рака печени Системная химиотерапия.
- 76. Лучевая терапия
- 77. Лучевая терапия Конформная ЛТ (облучение, когда форма облучаемого объема максимально приближена к форме опухоли)– РОД 2Гр,
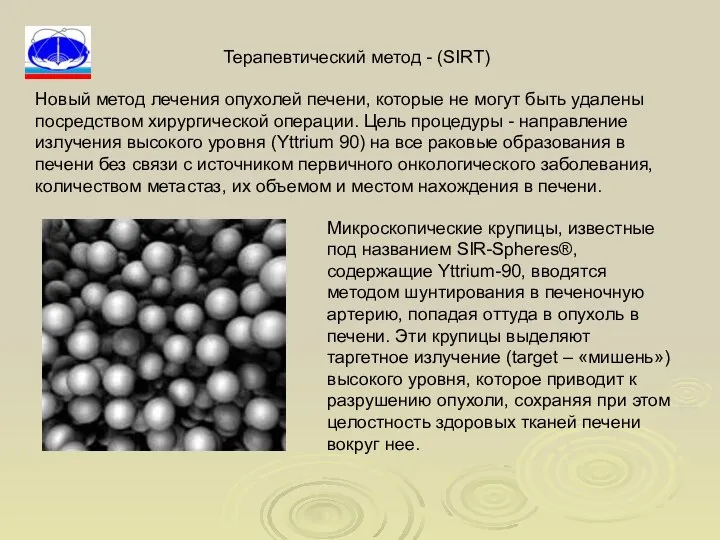
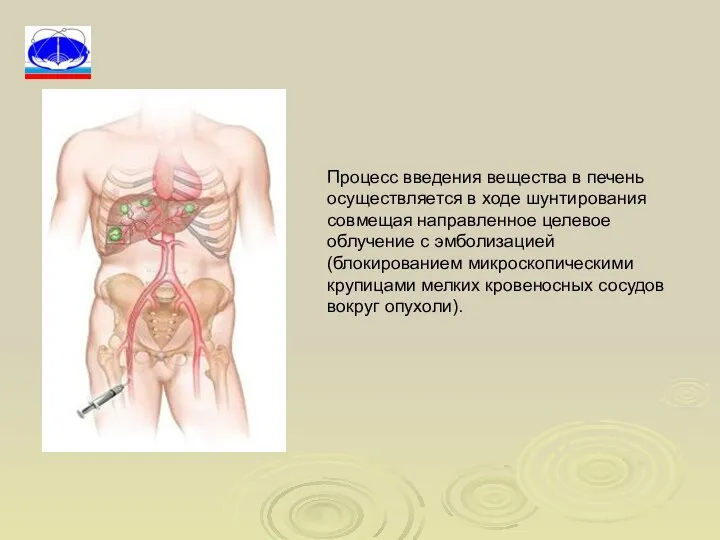
- 78. Новый метод лечения опухолей печени, которые не могут быть удалены посредством хирургической операции. Цель процедуры -
- 79. Процесс введения вещества в печень осуществляется в ходе шунтирования совмещая направленное целевое облучение с эмболизацией (блокированием
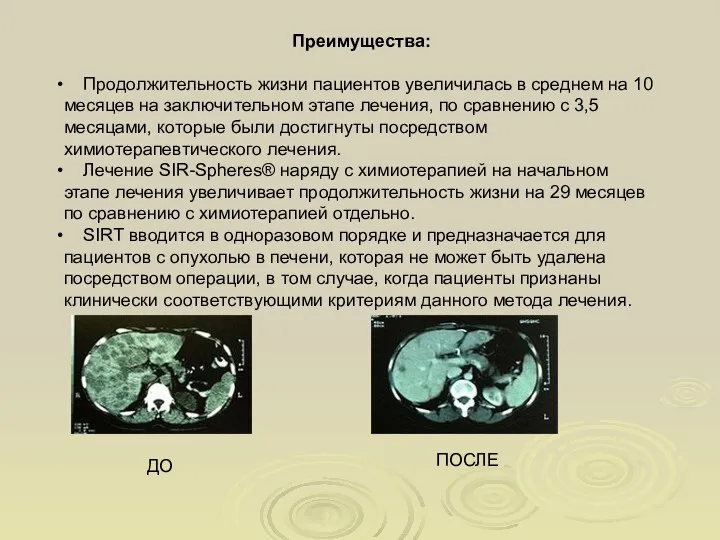
- 80. Преимущества: Продолжительность жизни пациентов увеличилась в среднем на 10 месяцев на заключительном этапе лечения, по сравнению
- 81. Прогноз Первичный рак печени мало излечим. Излечения после хирургического удаления пораженного участка печени удается достичь лишь
- 82. Среди причин смерти основное значение имеют осложнения, связанные с неправильным выбором объема оперативного вмешательства и недостаточно
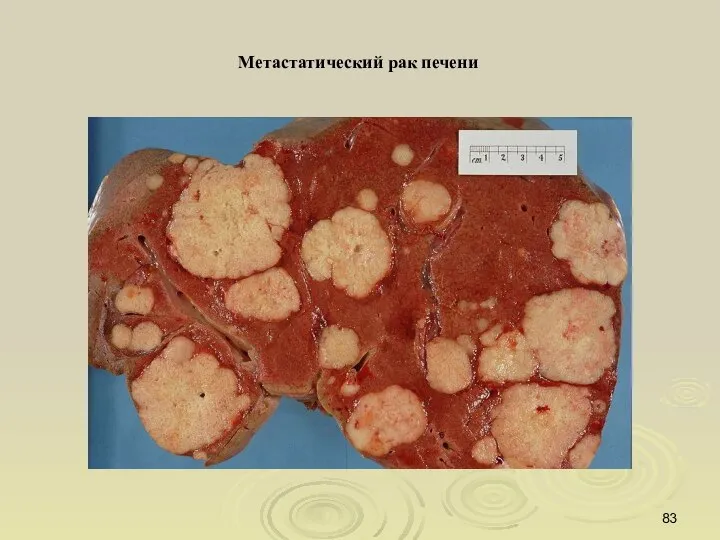
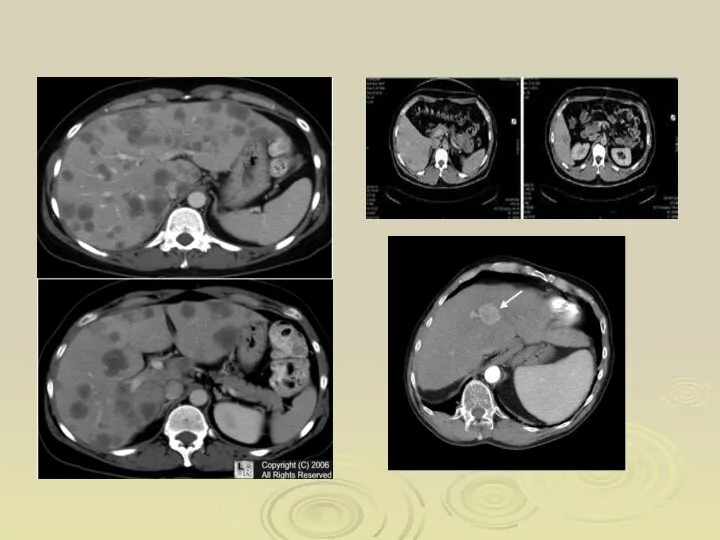
- 83. Метастатический рак печени
- 85. Классификация метастазов в печени по L. Gennary с соавт. Н (объем опухоли): H1 — менее 25
- 87. Скачать презентацию




































 Бронхоэктатическая болезнь у детей
Бронхоэктатическая болезнь у детей Балалардағы артериальды гипертензияның клиникалық белгілері
Балалардағы артериальды гипертензияның клиникалық белгілері Аноректальные пороки
Аноректальные пороки Массаж при сколиозе. Выбор приёмов в зависимости от тонуса мышц пациента
Массаж при сколиозе. Выбор приёмов в зависимости от тонуса мышц пациента Аюрведа: 5 шагов к здоровью. 1 день
Аюрведа: 5 шагов к здоровью. 1 день Маниакально-депрессивный психоз (биполярное аффективное расстройство)
Маниакально-депрессивный психоз (биполярное аффективное расстройство) Денсаулықпен байланысты өмір сапасы
Денсаулықпен байланысты өмір сапасы Гестозы. Классификация
Гестозы. Классификация Нормирование труда в здравоохранении
Нормирование труда в здравоохранении Le bloc opératoire
Le bloc opératoire Острый лейкоз
Острый лейкоз Частная психология
Частная психология Лечение экзо- и эндоцервицитов, ассоциированных с неспецифической микстинфекцией нижнего отдела гениталий у женщин
Лечение экзо- и эндоцервицитов, ассоциированных с неспецифической микстинфекцией нижнего отдела гениталий у женщин Эмбриологические аспекты программы ЭКО
Эмбриологические аспекты программы ЭКО Аптечка доврачебной помощи
Аптечка доврачебной помощи Алкоголизм и его влияние на развитие здоровой личности
Алкоголизм и его влияние на развитие здоровой личности Выявление факторов, влияющих на ожирение
Выявление факторов, влияющих на ожирение Медики в годы Великой Отечественной войны
Медики в годы Великой Отечественной войны Неотложные состояния в педиатрии
Неотложные состояния в педиатрии Защитно-приспособительные реакции при гипоксии
Защитно-приспособительные реакции при гипоксии Врачебная тактика при острой лихорадке неясного происхождения
Врачебная тактика при острой лихорадке неясного происхождения Этиопатогенез зубочелюстных аномалий
Этиопатогенез зубочелюстных аномалий Алыптасу кезеңіндегі (бозбалалық, бойжеткендік) негізгі проблемалар және оның шешу жолдары
Алыптасу кезеңіндегі (бозбалалық, бойжеткендік) негізгі проблемалар және оның шешу жолдары Кровотечения на фоне менопаузальной гормональной терапии (МГТ)
Кровотечения на фоне менопаузальной гормональной терапии (МГТ) Предмет, задачи и методы патологии. Понятие о болезни
Предмет, задачи и методы патологии. Понятие о болезни Безопасная беременность
Безопасная беременность Гипертоническая болезнь
Гипертоническая болезнь Сестринский уход при физиологической беременности
Сестринский уход при физиологической беременности