Содержание
- 2. САХАРНЫЙ ДИАБЕТ - болезнь, которая обусловлена недостатком в организме (абсолютным и/или относительным) ключевого в регуляции энергетического
- 3. ТЕРМИНЫ Препрандиальный период – период перед едой; Прандиальный период – период во время еды; Постпрандиальный период
- 4. ИНСУЛИН — это гормон, влияющий на все виды обмена веществ – углеводный, беловый и жировой. Вырабатывается
- 5. ИНКРЕТИНЫ Полипептидные гормоны инкретины – глюкагоноподобный полипептид (ГПП-1) и глюкозозависимый инсулинотропный полипептид. Они образуются в стенке
- 6. ИНСУЛИНЗАВИСИМЫЕ ТКАНИ Печень: гликогеногенез и гликогенолиз, липогенез и липолиз, кетогенез, глюконеогенез; Мышцы: окисление глюкозы, либо кетонов,
- 7. ВЫРАБОТКА ИНСУЛИНА В НОРМЕ Покушали: глюкоза всасывается в кровь, гликемия повышается. Запасаем избыток с помощью инсулина,
- 8. КОНТРИНСУЛИНОВЫЕ ГОРМОНЫ Гликемия! – рост выше тощаковых значений стимулирует секрецию инсулина и подавляет секрецию глюкагона и
- 9. САХАРНЫЙ ДИАБЕТ (СД) – это группа метаболических (обменных) заболеваний, характеризующихся хронической гипергликемией, которая является результатом нарушения
- 10. ИСТОРИЯ В 1955 году Фредерик Сангер, дважды лауреат Нобелевской премии, расшифровал структурную формулу инсулина, определив аминокислотную
- 11. КЛЮЧЕВОЙ КРИТЕРИЙ СД Определение глюкозы в крови уже долгое время является методом диагностики сахарного диабета. Однако
- 12. ЭПИДЕМИОЛОГИЯ По данным международной диабетической организации 2015 г. 5 млн. человек в возрасте 20-79 лет умерли
- 13. КЛАССИФИКАЦИЯ СД • Иммуноопосредованный • Идиопатический Деструкция β-клеток поджелудочной железы, обычно приводящая к абсолютной инсулиновой недостаточности
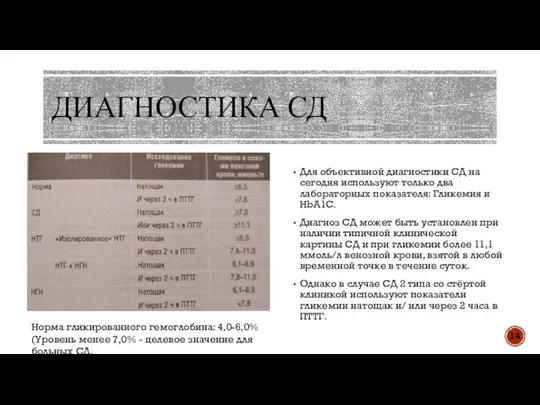
- 14. ДИАГНОСТИКА СД Для объективной диагностики СД на сегодня используют только два лабораторных показателя: Гликемия и HbA1C.
- 15. ОТЛИЧИТЕЛЬНЫЕ ОСОБЕННОСТИ СД 1 И 2 ТИПА 15
- 16. ПАТОГЕНЕЗ СД 1 ТИПА Ведущим звеном патогенеза СД 1 типа является деструкция β-клеток поджелудочной железы и,
- 17. ПАТОГЕНЕЗ СД 2 ТИПА Ведущим звеном патогенеза СД2 является инсулинорезистентность (недостаточная чувствительность инсулинзависимых тканей к инсулину),
- 18. НАРУШЕНИЕ УГЛЕВОДНОГО ОБМЕНА 18
- 19. НАРУШЕНИЕ БЕЛКОВОГО ОБМЕНА 19
- 20. НАРУШЕНИЕ ЖИРОВОГО ОБМЕНА 20
- 21. ОСТРЫЕ МЕТАБОЛИЧЕСКИЕ НАРУШЕНИЯ ПРИ СД Диабетический кетоацидоз Молочнокислый ацидоз Гиперосмолярное гипергликемическое состояние 21 Гипогликемия и гипокликемическая
- 22. ДИАБЕТИЧЕСКИЙ КЕТОАЦИДОЗ ДКА – острая диабетическая декомпенсация обмена веществ, характеризующаяся абсолютной или относительной инсулиновой недостаточностью и
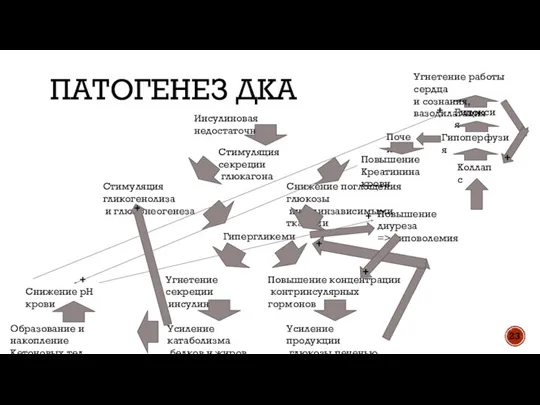
- 23. ПАТОГЕНЕЗ ДКА Инсулиновая недостаточность Стимуляция гликогенолиза и глюконеогенеза Гипергликемия Угнетение секреции инсулина Повышение концентрации контринсулярных гормонов
- 24. ГИПЕРОСМОЛЯРНОЕ ГИПЕРГЛИКЕМИЧЕСКОЕ СОСТОЯНИЕ ГГС – острая метаболическая декомпенсация СД, характеризующаяся отсутствием кетоза и ацидоза, резко выраженной
- 25. ПАТОГЕНЕЗ ГГС Это состояние развивается при относительной инсулиновой недостаточности, когда секреции хватает для подавления липолиза и
- 26. ОСЛОЖНЕНИЯ ДКС И ГГС, А ТАКЖЕ ИХ ЛЕЧЕНИЯ 26
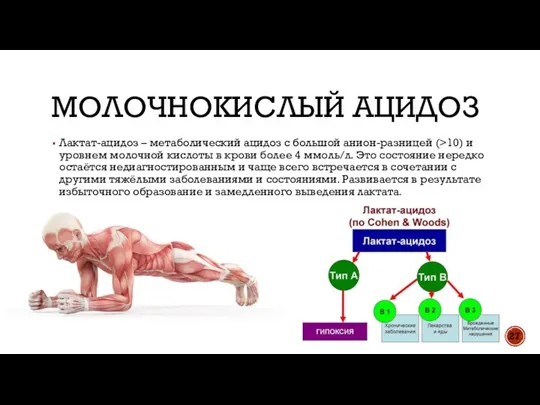
- 27. МОЛОЧНОКИСЛЫЙ АЦИДОЗ Лактат-ацидоз – метаболический ацидоз с большой анион-разницей (>10) и уровнем молочной кислоты в крови
- 28. ГИПОГЛИКЕМИЯ И ГИПОГЛИКЕМИЧЕСКАЯ КОМА У человека без СД гипогликемией считают снижение глюкозы в плазме крови менее
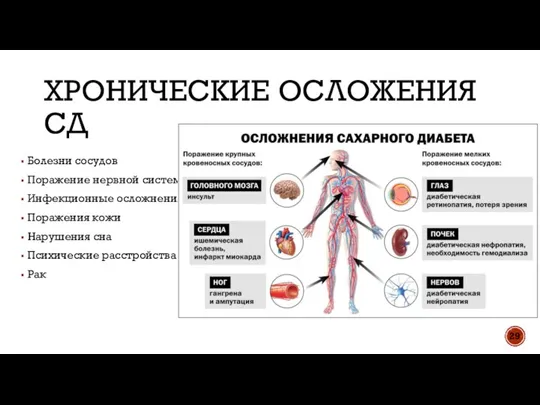
- 29. ХРОНИЧЕСКИЕ ОСЛОЖЕНИЯ СД Болезни сосудов Поражение нервной системы Инфекционные осложнения Поражения кожи Нарушения сна Психические расстройства
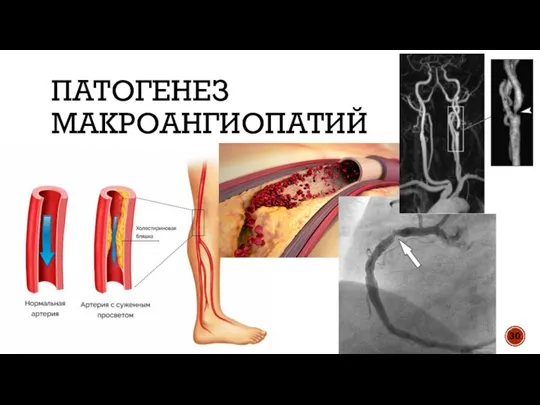
- 30. ПАТОГЕНЕЗ МАКРОАНГИОПАТИЙ 30
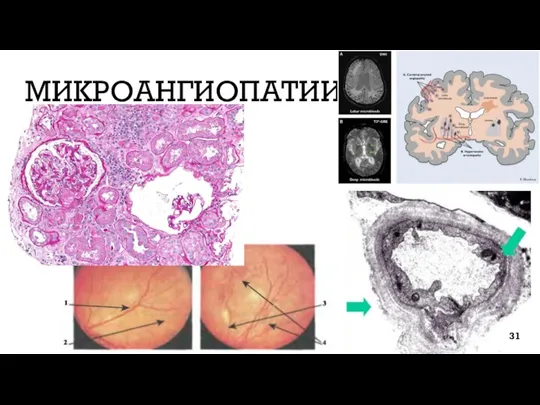
- 31. МИКРОАНГИОПАТИИ 31
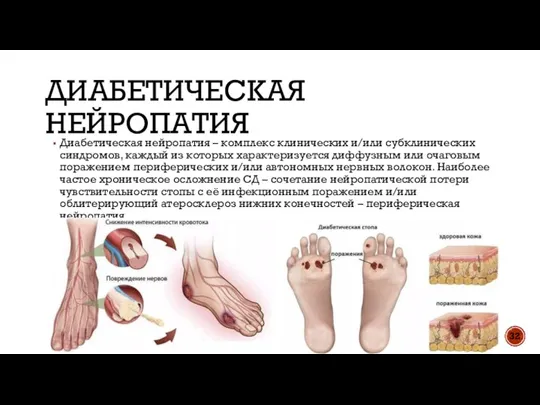
- 32. ДИАБЕТИЧЕСКАЯ НЕЙРОПАТИЯ Диабетическая нейропатия – комплекс клинических и/или субклинических синдромов, каждый из которых характеризуется диффузным или
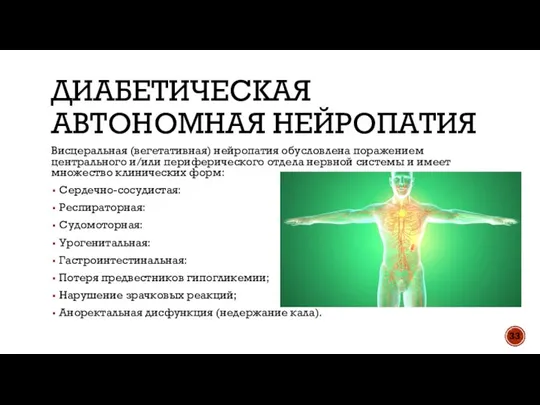
- 33. ДИАБЕТИЧЕСКАЯ АВТОНОМНАЯ НЕЙРОПАТИЯ Висцеральная (вегетативная) нейропатия обусловлена поражением центрального и/или периферического отдела нервной системы и имеет
- 34. СД И ИНФЕКЦИИ Инфекционные заболевания не являются прямым осложнением сахарного диабета. Однако их развитие может приводить
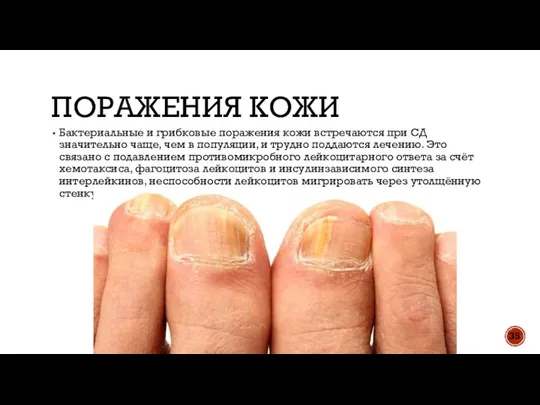
- 35. ПОРАЖЕНИЯ КОЖИ Бактериальные и грибковые поражения кожи встречаются при СД значительно чаще, чем в популяции, и
- 36. Нарушения сна: 1) Депривация сна; 2) Нарушение суточных ритмов; 3) Нарушение дыхания во сне. Психические расстройства:
- 37. РАК ПРИ СД Плохо контролируемая инсулинотерапия при СД может приводить к гиперинсулинемии. Она может быть как
- 38. МЕТОДЫ ЛЕЧЕНИЯ СД Диетотерапия Активизация физической активности Лекарственное лечение 38
- 39. МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ Препараты инсулина: ультракороткие, короткие, средне, длительно и сверхдлительно действующие; Стимуляторы секреции инсулина: сульфаниламиды, метиглиниды,
- 40. ВАКЦИНАЦИЯ У БОЛЬНЫХ СД Рекомендуется обеспечить стандартно рекомендуемую вакцинацию взрослых пациентов с СД в соответствии с
- 41. СПАСИБО ЗА ВНИМАНИЕ! 41
- 43. Скачать презентацию



























 Туберкулез және Нашақорлық
Туберкулез және Нашақорлық Ошибки в экспертизах наркотических средств и психотропных веществ
Ошибки в экспертизах наркотических средств и психотропных веществ Азбука здоровья
Азбука здоровья Кардиотоксичность антрациклинов
Кардиотоксичность антрациклинов Микроцефалия
Микроцефалия Дәнді дақылдардың ұнды кондитер өнімдерінің сапасына тигізетін әсерін зерттеу
Дәнді дақылдардың ұнды кондитер өнімдерінің сапасына тигізетін әсерін зерттеу Онтофилогенетические пороки развития женской половой системы
Онтофилогенетические пороки развития женской половой системы Наш продукт – Simple Watch
Наш продукт – Simple Watch Нейрокогнитивный массаж
Нейрокогнитивный массаж Лечение язвенной болезни
Лечение язвенной болезни Рак половго члена
Рак половго члена Сладж-феномен
Сладж-феномен Рентгендиагностика при кариесе
Рентгендиагностика при кариесе Пестициды. Токсикология ФОС, ХОС
Пестициды. Токсикология ФОС, ХОС Частная психопатология
Частная психопатология Основные инфекционные заболевания и их профилактика
Основные инфекционные заболевания и их профилактика Древний Китай. Зарождение медицины в Китае
Древний Китай. Зарождение медицины в Китае Гальванизация и гальванизм в стоматологии
Гальванизация и гальванизм в стоматологии Конкурс Сосудистая хирургия
Конкурс Сосудистая хирургия Пищевые отравления и их классификация
Пищевые отравления и их классификация Гипотиреоз у детей
Гипотиреоз у детей Теоретические основы психологии лиц с нарушениями опорно-двигательного аппарата
Теоретические основы психологии лиц с нарушениями опорно-двигательного аппарата 1551816141 (2) мозаика слайд
1551816141 (2) мозаика слайд Патологии зубочелюстной области и их роль в возникновении заболеваний внутренних органов
Патологии зубочелюстной области и их роль в возникновении заболеваний внутренних органов Сестринский процесс при сахарном диабете, диффузнотоксическом зобе, гипотиреозе
Сестринский процесс при сахарном диабете, диффузнотоксическом зобе, гипотиреозе Химиотерапевтические средства
Химиотерапевтические средства Злокачественный наружный отит
Злокачественный наружный отит Санаторий “Белая Русь”
Санаторий “Белая Русь”