Содержание
- 2. Эпидемиология. Количество вновь выявляемых первичных опухолей головного мозга на 100 000 человек в год - 10
- 3. Гистологическая классификация опухолей ЦНС ВОЗ 2016г.(гистологические группы). Диффузные астроцитарные и олигодендроглиальные опухоли. Другие виды астроцитарных опухолей.
- 4. Гистологическая классификация опухолей ЦНС ВОЗ 2016г.(гистологические группы). Первичные опухоли. Диффузные астроцитарные и олигодендроглиальные опухоли. Другие виды
- 5. Гистологическая классификация опухолей ЦНС ВОЗ 2016г.(гистологические группы). Вторичные опухоли. Диффузные астроцитарные и олигодендроглиальные опухоли. Другие виды
- 6. Наиболее распространенные группы первичных опухолей ЦНС. Диффузные астроцитарные и олигодендроглиальные опухоли (глиомы) – 50-60%. Опухоли краниальных
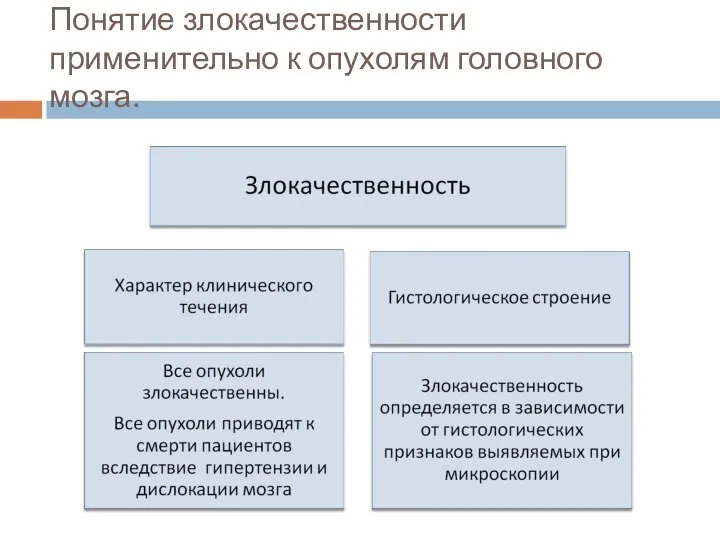
- 7. Понятие злокачественности применительно к опухолям головного мозга.
- 8. Диффузные астроцитарные и олигодендроглиальные опухоли (глиомы) - 60% всех опухолей головного мозга у взрослых. Опухоли астроцитарного
- 9. Характер роста диффузных астроцитарных и олигодендроглиальных опухолей. Инфильтративный рост – ростовая зона расположена на периферии образования,
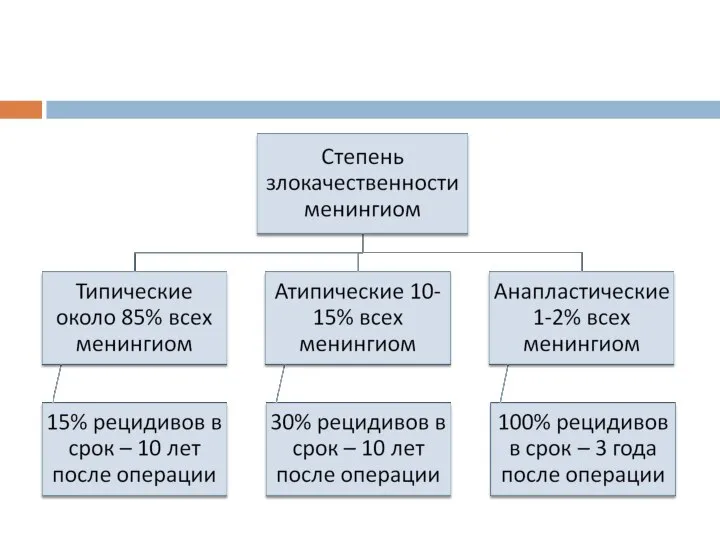
- 10. Степени злокачественности диффузных астроцитарных и олигодендроглиальных опухолей. Первая степень злокачественности среди диффузных опухолей не встречается. Вторая
- 11. Цитологические признаки определяющие злокачественность диффузных астроцитарных и олигодендроглиальных опухолей. Ядерный атипизм. Наличие митозов. Наличие пролиферации эндотелия
- 12. Определение степени злокачественности диффузных опухолей с использованием цитологических признаков. 1 признак - опухоли низкой степени злокачественности.
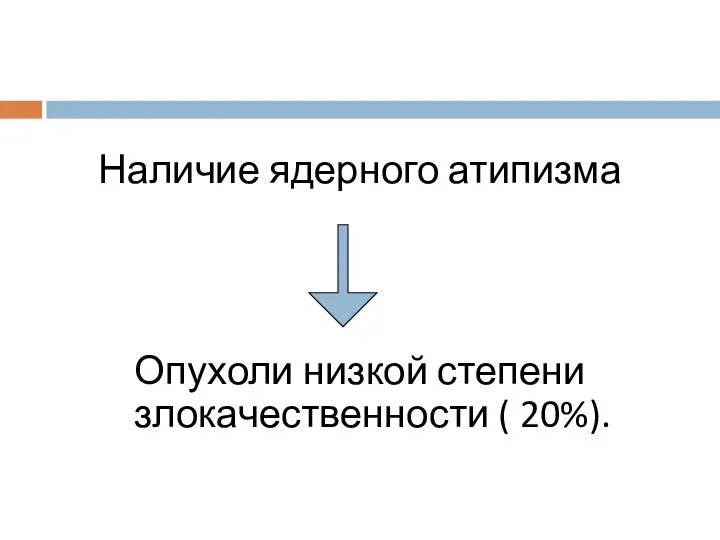
- 13. Наличие ядерного атипизма Опухоли низкой степени злокачественности ( 20%).
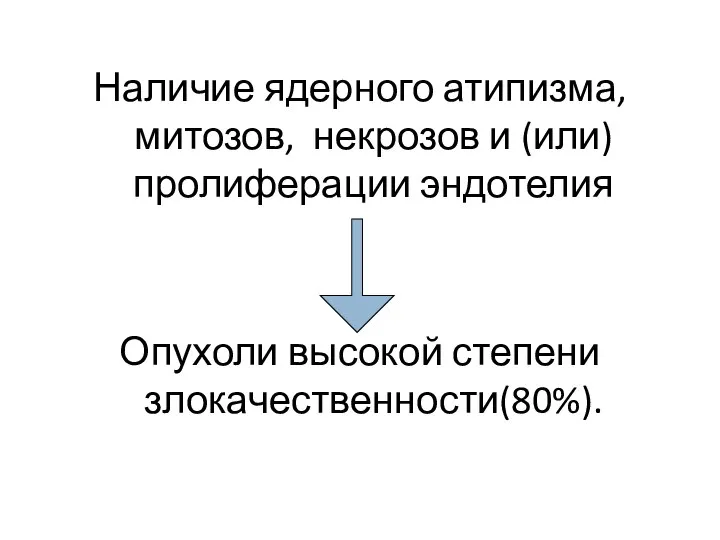
- 14. Наличие ядерного атипизма, митозов, некрозов и (или) пролиферации эндотелия Опухоли высокой степени злокачественности(80%).
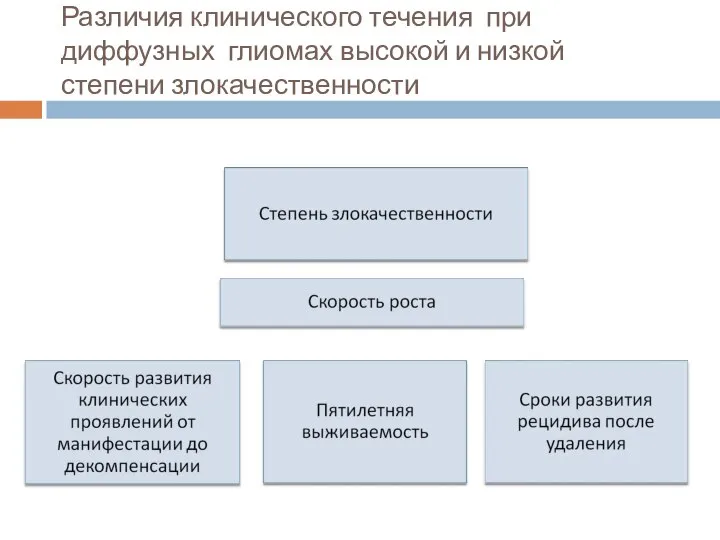
- 15. Различия клинического течения при диффузных глиомах высокой и низкой степени злокачественности
- 16. Сроки развития симптомов до момента клинической декомпенсации Астроцитарная глиома высокой (4-ой) степени злокачественности (глиобластома) - несколько
- 17. Сроки возникновения рецидива после удаления Астроцитарная глиома высокой (4-ой) степени злокачественности (глиобластома) - 9-12 месяцев. Диффузная
- 18. Пятилетняя выживаемость Астроцитарная глиома высокой (4-ой) степени злокачественности (глиобластома) - менее 5%. Диффузная астроцитома 2-ой степени
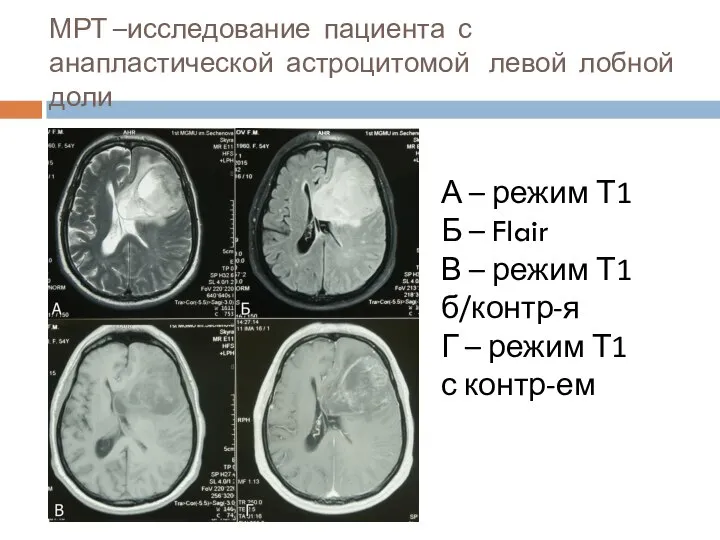
- 19. МРТ –исследование пациента с анапластической астроцитомой левой лобной доли А – режим Т1 Б – Flair
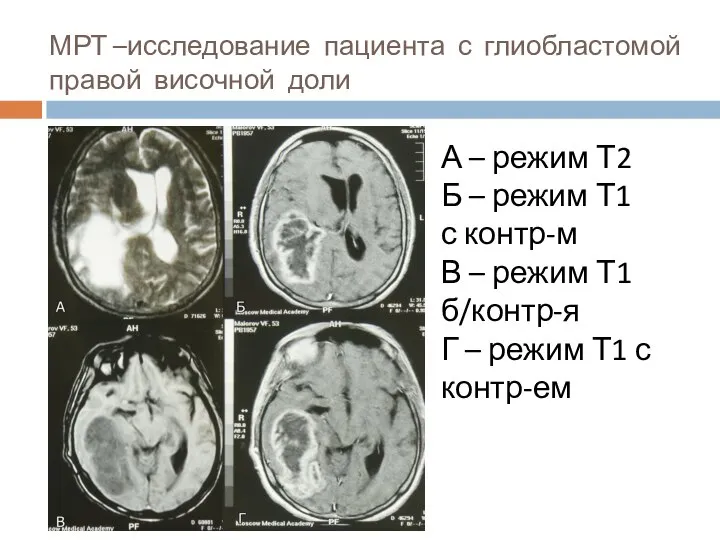
- 20. МРТ –исследование пациента с глиобластомой правой височной доли А – режим Т2 Б – режим Т1
- 21. Мезенхимальные опухоли - образования мозговых оболочек (менингиомы). Место исходного роста клетки пахионовых грануляций. Менингиомы составляют в
- 22. Расположение менингиом Конвекситальные - 40-50%. Парасагиттальные ( фалькс, стенки ВСС) - 20 - 30%. Базальные (основание
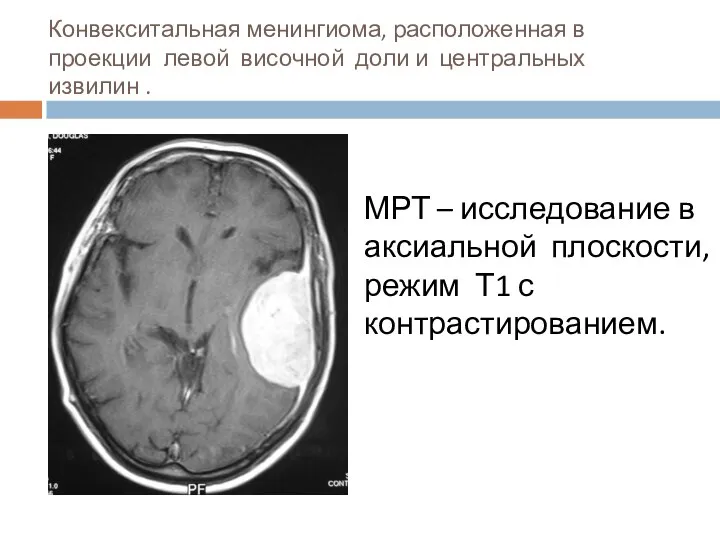
- 23. Конвекситальная менингиома, расположенная в проекции левой височной доли и центральных извилин . МРТ – исследование в
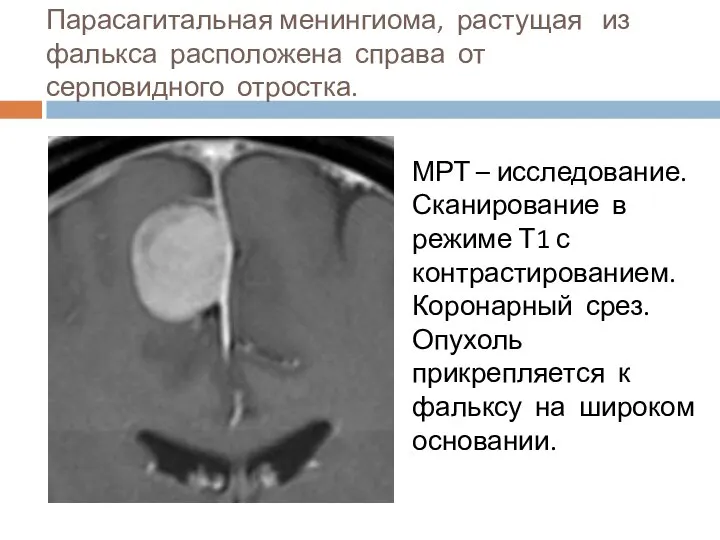
- 24. Парасагитальная менингиома, растущая из фалькса расположена справа от серповидного отростка. МРТ – исследование. Сканирование в режиме
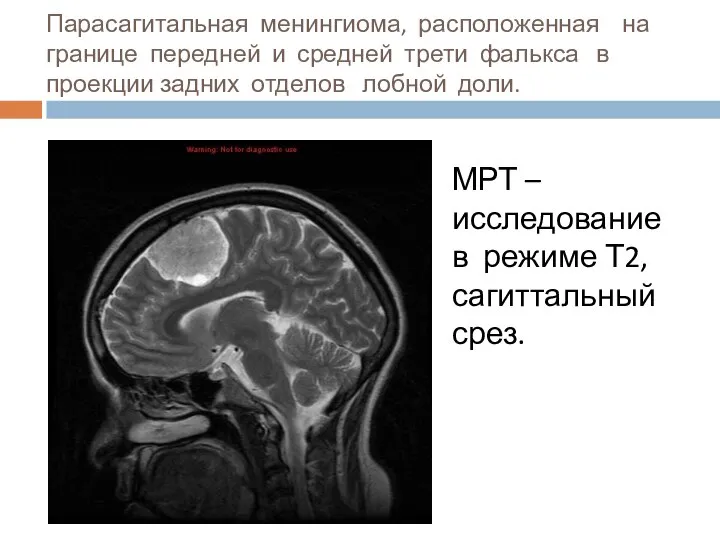
- 25. Парасагитальная менингиома, расположенная на границе передней и средней трети фалькса в проекции задних отделов лобной доли.
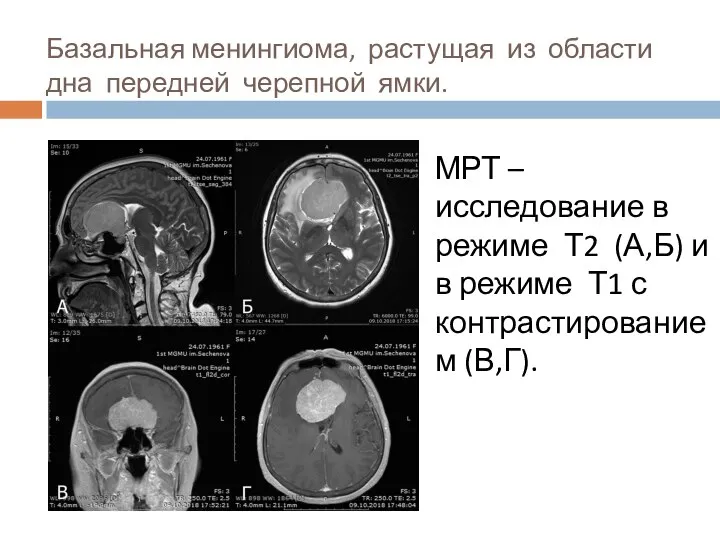
- 26. Базальная менингиома, растущая из области дна передней черепной ямки. МРТ – исследование в режиме Т2 (А,Б)
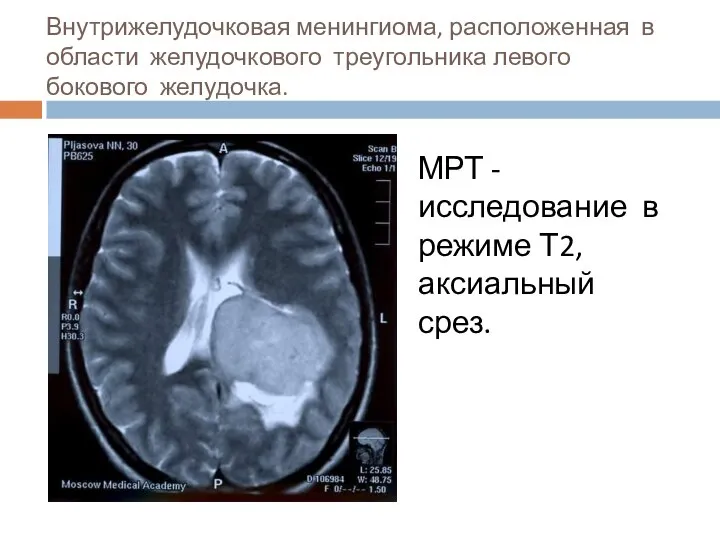
- 27. Внутрижелудочковая менингиома, расположенная в области желудочкового треугольника левого бокового желудочка. МРТ - исследование в режиме Т2,
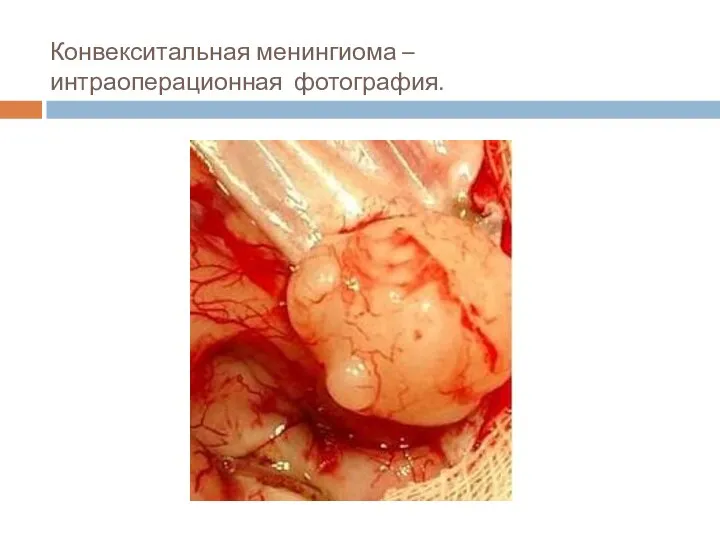
- 28. Конвекситальная менингиома – интраоперационная фотография.
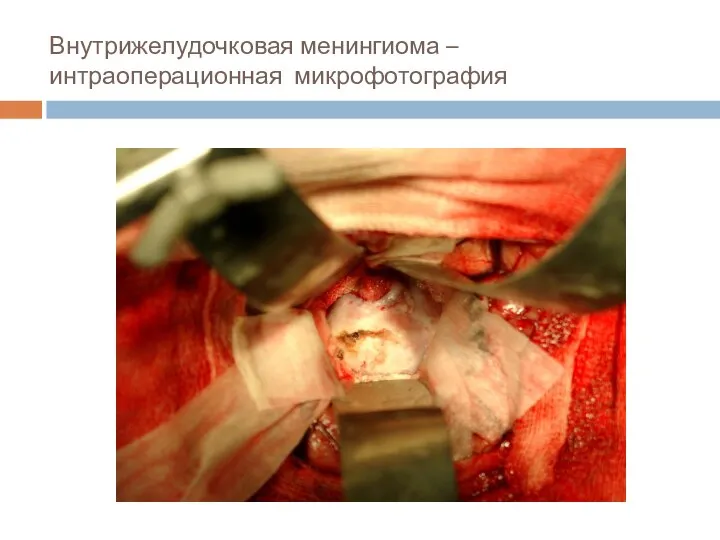
- 29. Внутрижелудочковая менингиома – интраоперационная микрофотография
- 30. Характер роста менингиом. В большинстве наблюдений опухоли имеют экспансивный (неинфильтративный) характер роста. Образование покрыто капсулой. Оно
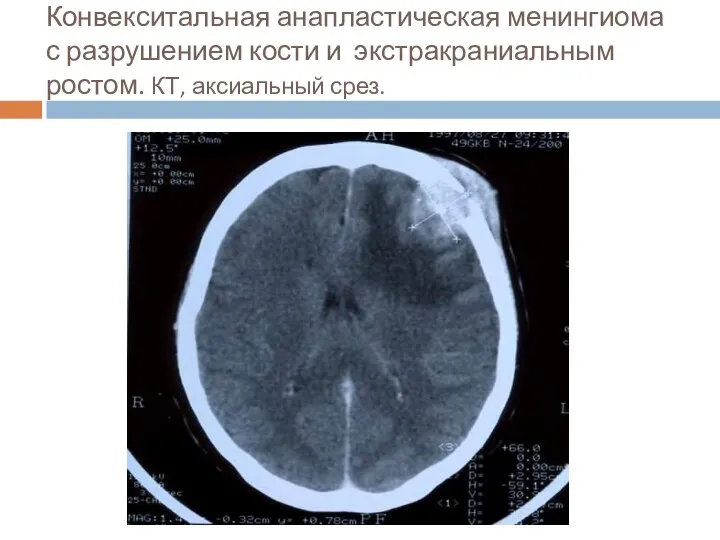
- 32. Конвекситальная анапластическая менингиома с разрушением кости и экстракраниальным ростом. КТ, аксиальный срез.
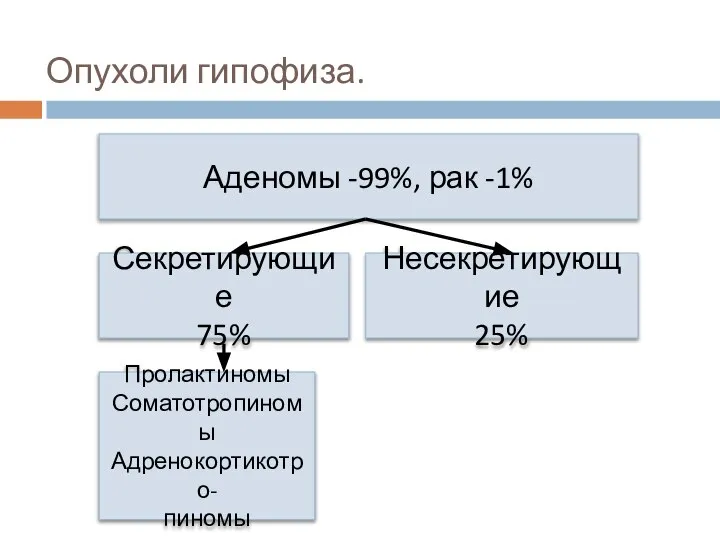
- 33. Опухоли гипофиза. Аденомы -99%, рак -1% Секретирующие 75% Несекретирующие 25% Пролактиномы Соматотропиномы Адренокортикотро- пиномы
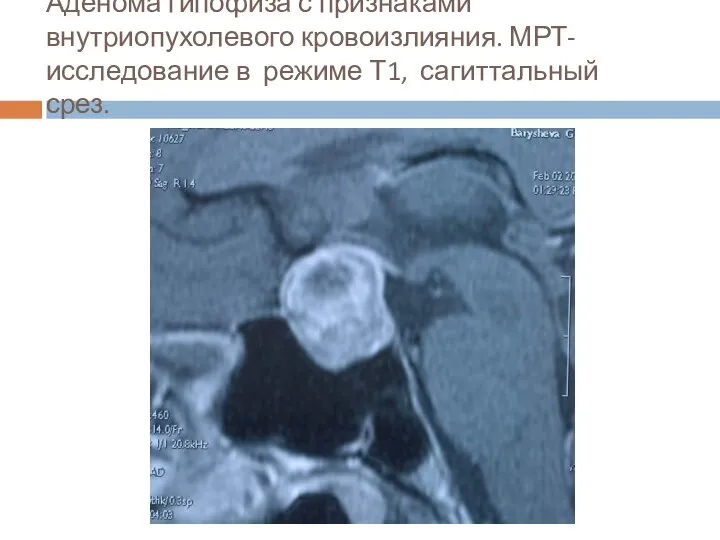
- 34. Аденома гипофиза с признаками внутриопухолевого кровоизлияния. МРТ- исследование в режиме Т1, сагиттальный срез.
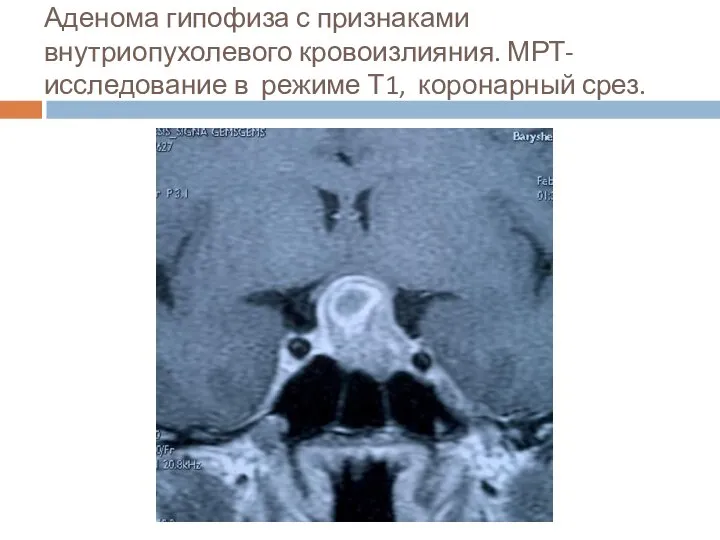
- 35. Аденома гипофиза с признаками внутриопухолевого кровоизлияния. МРТ- исследование в режиме Т1, коронарный срез.
- 36. Опухоли черепных нервов. Составляют 5 - 8% всех внутричерепных опухолей. Опухоли растут из шванновских клеток вестибулярной
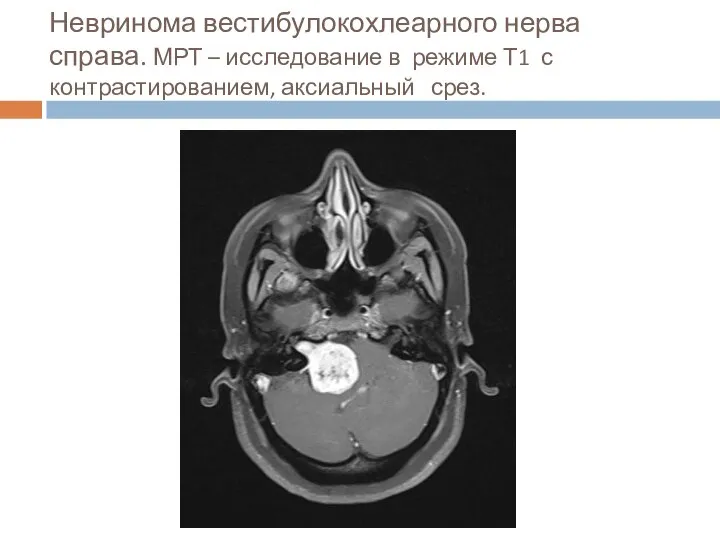
- 37. Невринома вестибулокохлеарного нерва справа. МРТ – исследование в режиме Т1 с контрастированием, аксиальный срез.
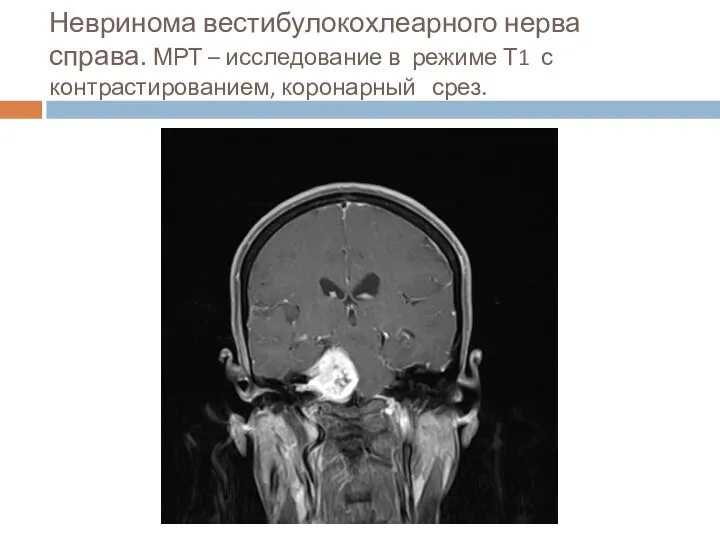
- 38. Невринома вестибулокохлеарного нерва справа. МРТ – исследование в режиме Т1 с контрастированием, коронарный срез.
- 39. Метастатические опухоли. Метастазы в головной мозг наблюдаются у 25 % пациентов страдающих раком. 15-25% случаев метастазирования
- 40. Основные источники метастатического поражения головного мозга. Рак легкого - 30 -60% Рак молочной железы - 10-30%
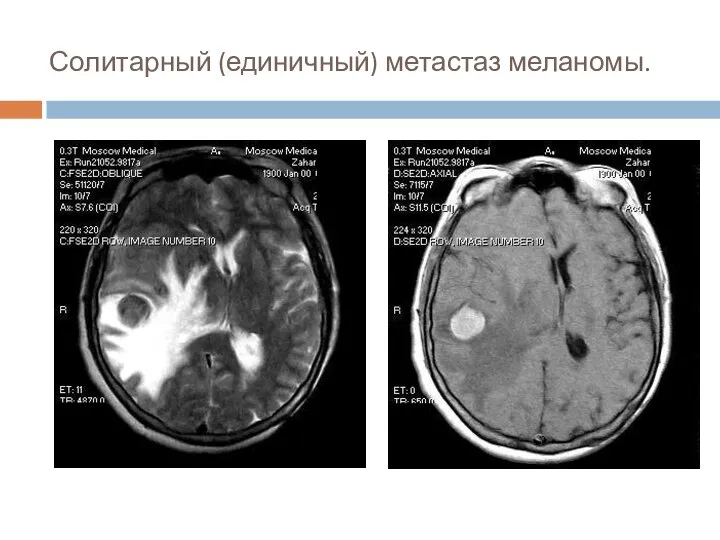
- 41. Солитарный (единичный) метастаз меланомы.
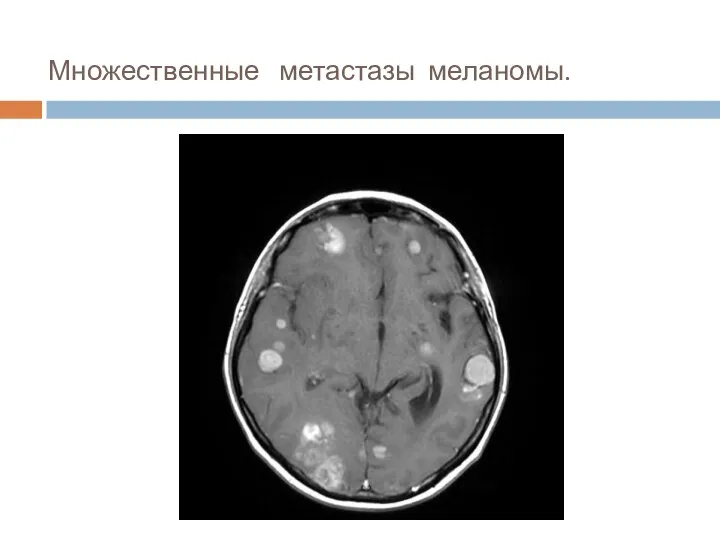
- 42. Множественные метастазы меланомы.
- 43. Частота метастазирования в мозг при различных первичных опухолях. Рак легкого. 20-60% всех пациентов, страдающих раком легкого
- 44. Соотношение сроков диагностики метастаза и первичной опухоли. МЕТАСТАЗЫ ДИАГНОСТИРУЮТСЯ: После выявления первичного очага или синхронно– 75%.
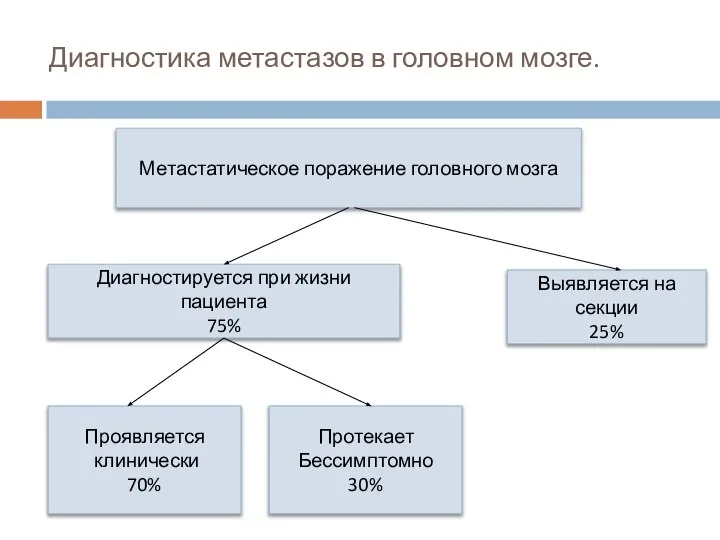
- 45. Диагностика метастазов в головном мозге. Метастатическое поражение головного мозга Диагностируется при жизни пациента 75% Выявляется на
- 46. Хирургическое лечение метастатического поражения головного мозга. Для лечения применяются: Радиохирургия. Открытые (традиционные) операции.
- 47. Радиохирургия. Наиболее эффективна при воздействии на опухоль не более 3см в диаметре. Может быть использована при
- 48. Удаление опухоли. Оптимальным показанием для удаления является солитарный метастаз в мозг при условии удаленного или контролируемого
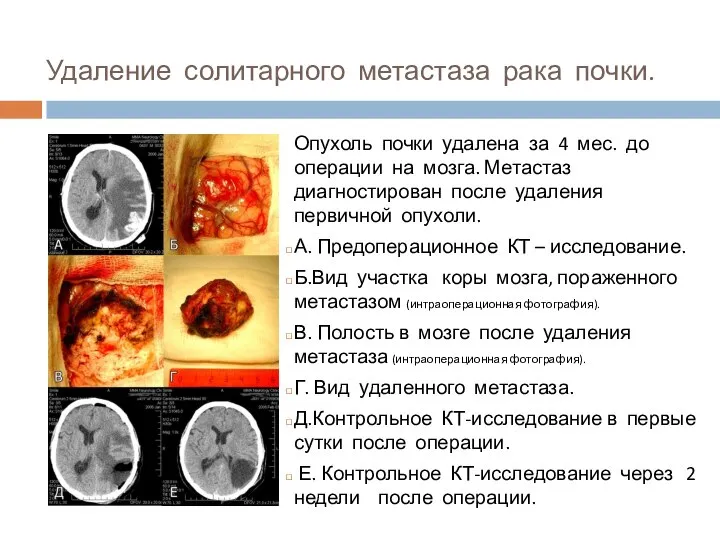
- 49. Удаление солитарного метастаза рака почки. Опухоль почки удалена за 4 мес. до операции на мозга. Метастаз
- 51. ОПУХОЛИ ГОЛОВНОГО МОЗГА. Часть 2.
- 52. Клиническая картина опухолей головного мозга. Клинические проявления Локальные симптомы Внутричерепная гипертензия Дислокация мозга
- 53. Течение опухолей головного мозга. Проградиентное. Инсультообразное - вариант течения возникающий вследствие: -кровоизлияния; -разрыва опухолевой кисты; -острого
- 54. Симптомы локального воздействия.
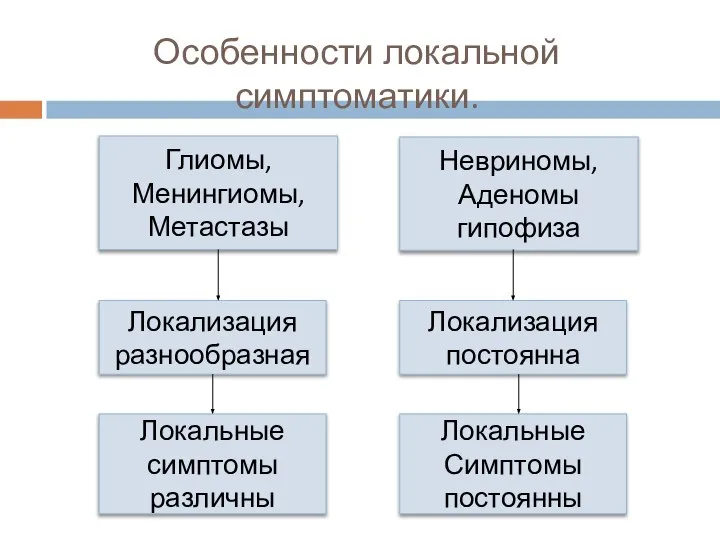
- 55. Особенности локальной симптоматики. Глиомы, Менингиомы, Метастазы Локализация разнообразная Локальные симптомы различны Невриномы, Аденомы гипофиза Локализация постоянна
- 56. Клиническая картина опухоли VIII нерва. Поражение нервов мосто-мозжечкового угла и каудальной группы . Поражение гомолатерального полушария
- 57. Клиническая картина опухоли гипофиза. Неврологические расстройства – поражение базальных отделов лобных долей, мамиллярных тел. Нейроофтальмологические расстройства
- 58. Клиническая картина синдрома внутричерепной гипертензии. Головная боль. Тошнота , рвота. Застойные диски зрительных нервов.
- 59. Причины головной боли при опухолях головного мозга. Внутричерепная гипертензия. Прорастание или компрессия богато иннервируемых образований (костей,
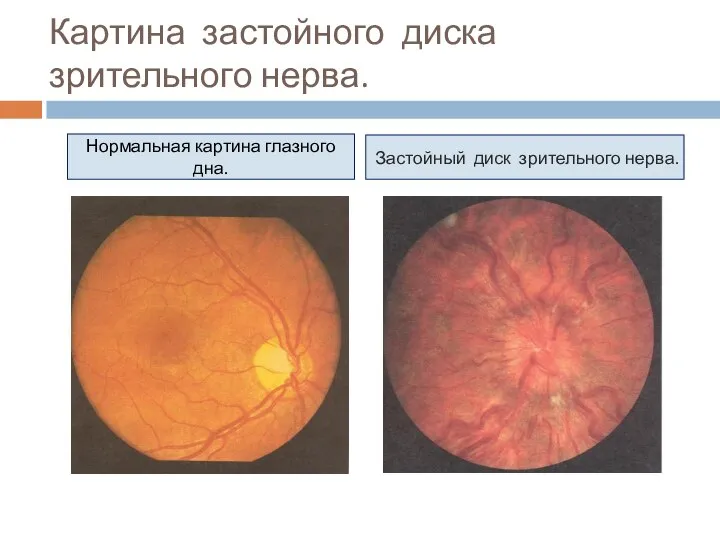
- 60. Картина застойного диска зрительного нерва. Нормальная картина глазного дна. Застойный диск зрительного нерва.
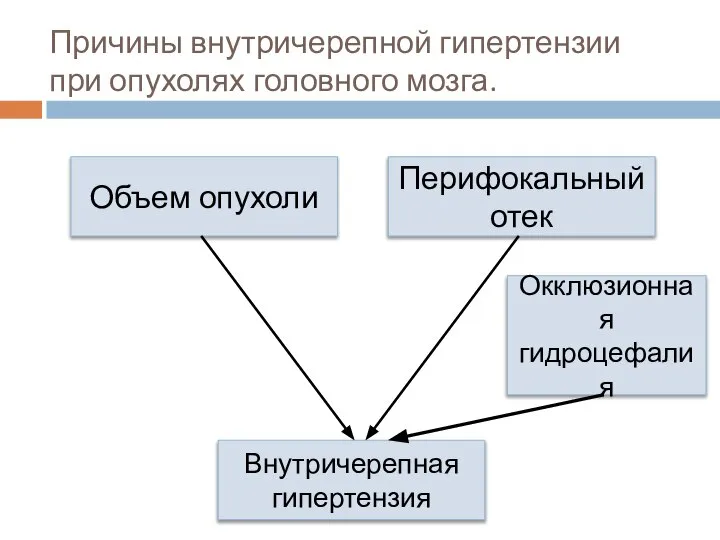
- 61. Причины внутричерепной гипертензии при опухолях головного мозга. Объем опухоли Перифокальный отек Внутричерепная гипертензия Окклюзионная гидроцефалия
- 62. Причины развития перифокального отека. Отек при опухолях головного мозга является вазогенным При внутримозговых опухолях причина отека
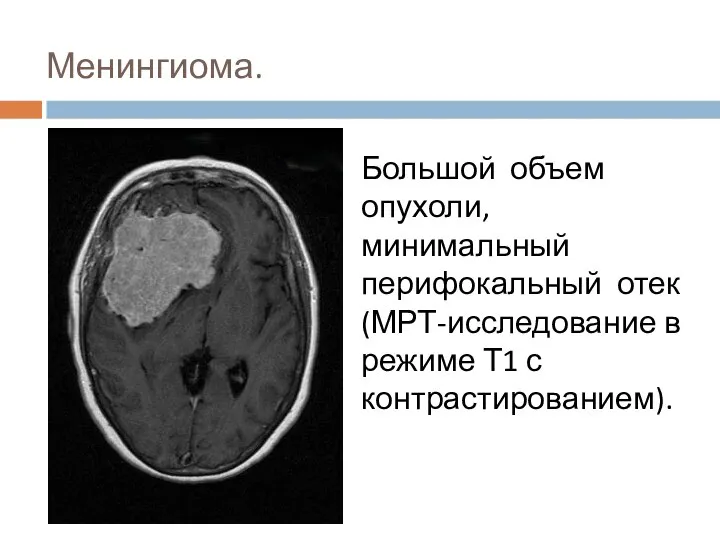
- 63. Менингиома. Большой объем опухоли, минимальный перифокальный отек (МРТ-исследование в режиме Т1 с контрастированием).
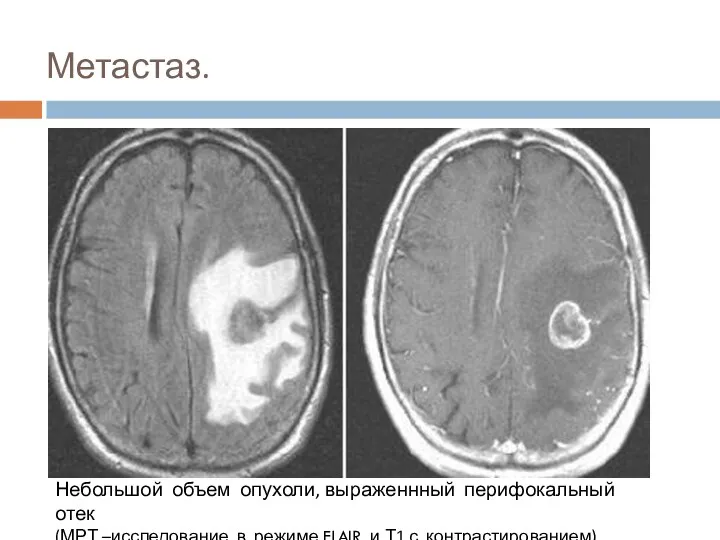
- 64. Метастаз. Небольшой объем опухоли, выраженнный перифокальный отек (МРТ –исследование в режиме FLAIR и Т1 с контрастированием).
- 65. Окклюзионная гидроцефалия. Причины: 1.Внутрижелудочковые опухоли. 2.Опухоли задней черепной ямки.
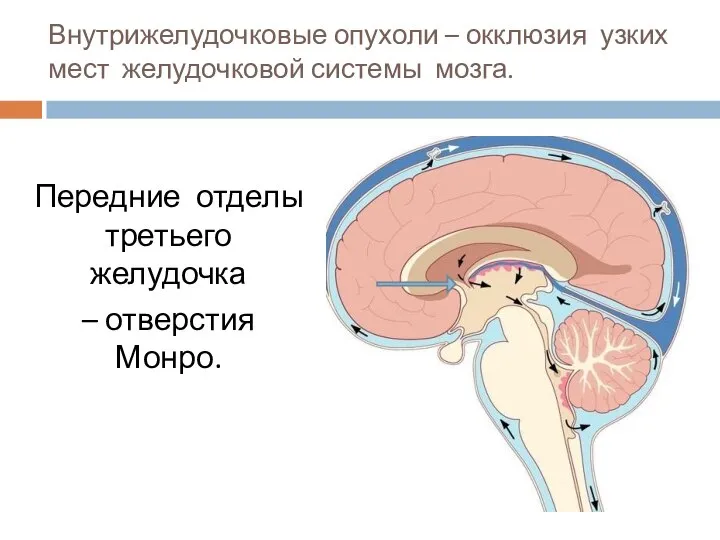
- 66. Внутрижелудочковые опухоли – окклюзия узких мест желудочковой системы мозга. Передние отделы третьего желудочка – отверстия Монро.
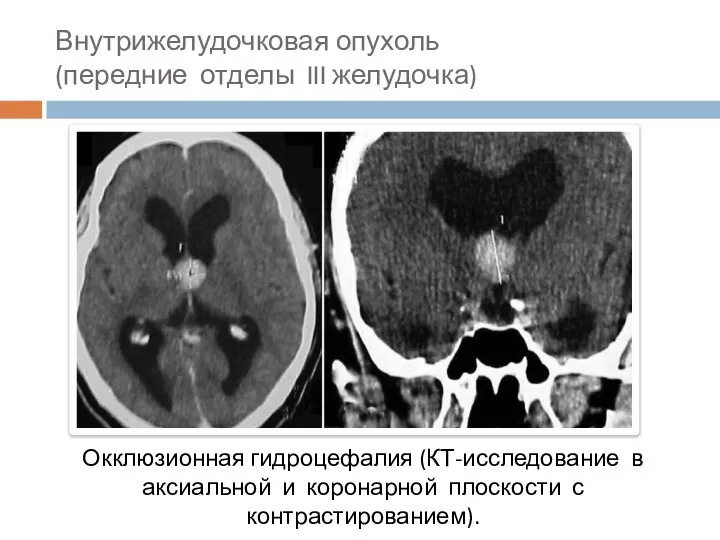
- 67. Внутрижелудочковая опухоль (передние отделы III желудочка) Окклюзионная гидроцефалия (КТ-исследование в аксиальной и коронарной плоскости с контрастированием).
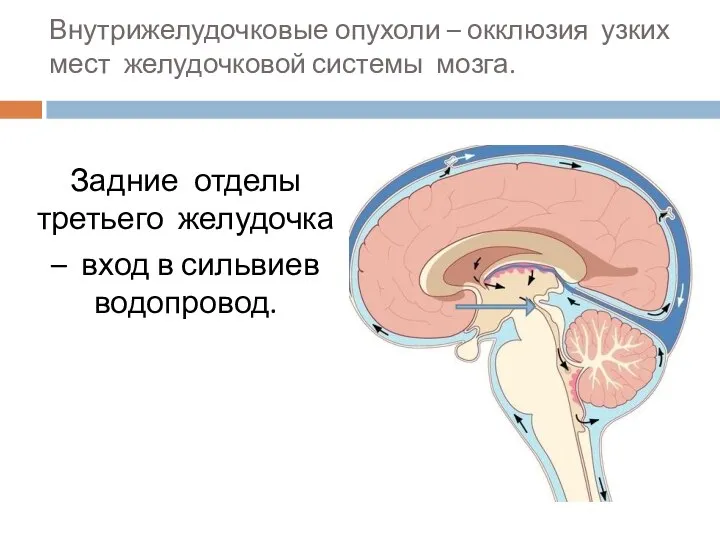
- 68. Внутрижелудочковые опухоли – окклюзия узких мест желудочковой системы мозга. Задние отделы третьего желудочка – вход в
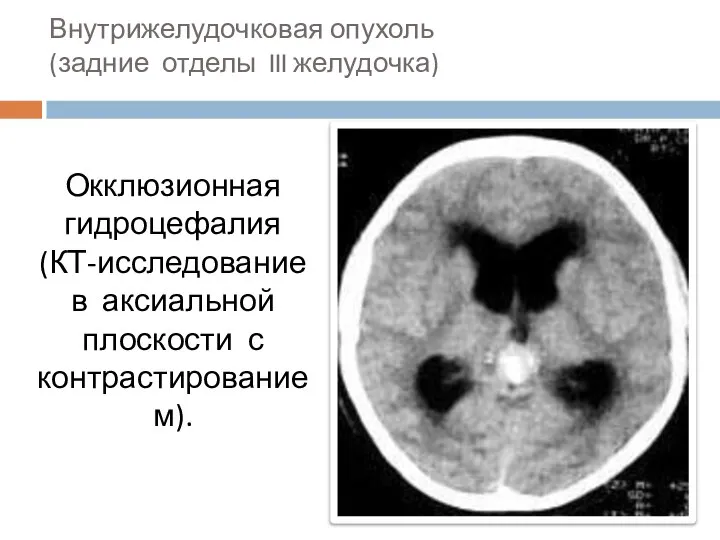
- 69. Внутрижелудочковая опухоль (задние отделы III желудочка) Окклюзионная гидроцефалия (КТ-исследование в аксиальной плоскости с контрастированием).
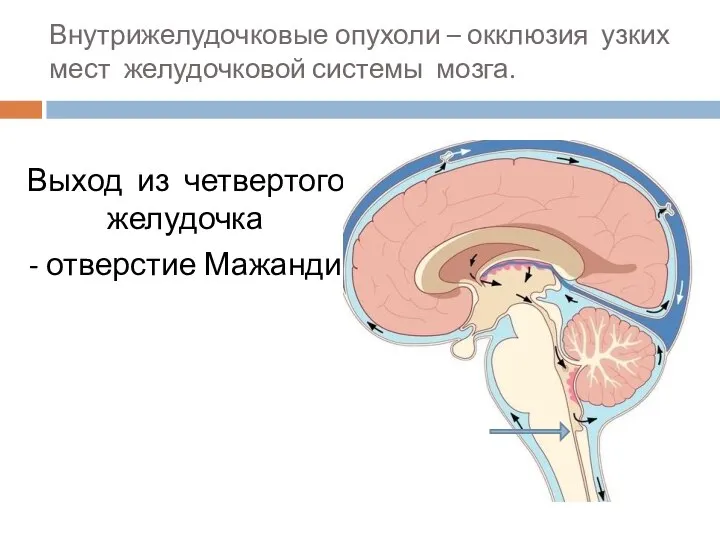
- 70. Внутрижелудочковые опухоли – окклюзия узких мест желудочковой системы мозга. Выход из четвертого желудочка - отверстие Мажанди
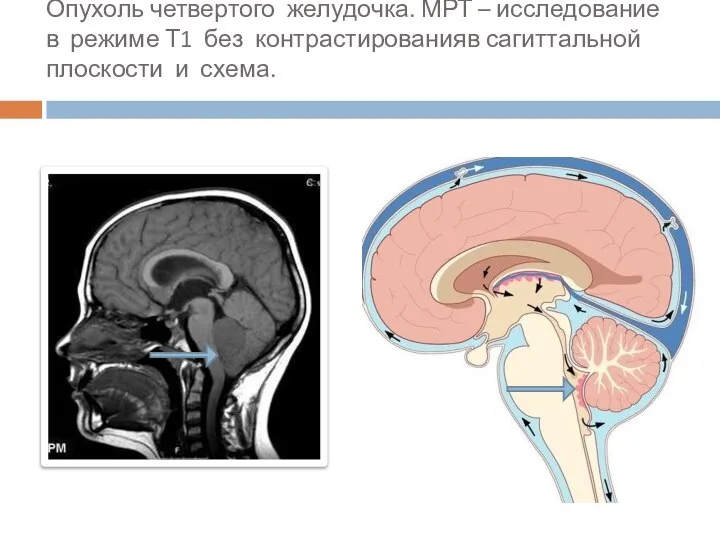
- 71. Опухоль четвертого желудочка. МРТ – исследование в режиме Т1 без контрастированияв сагиттальной плоскости и схема.
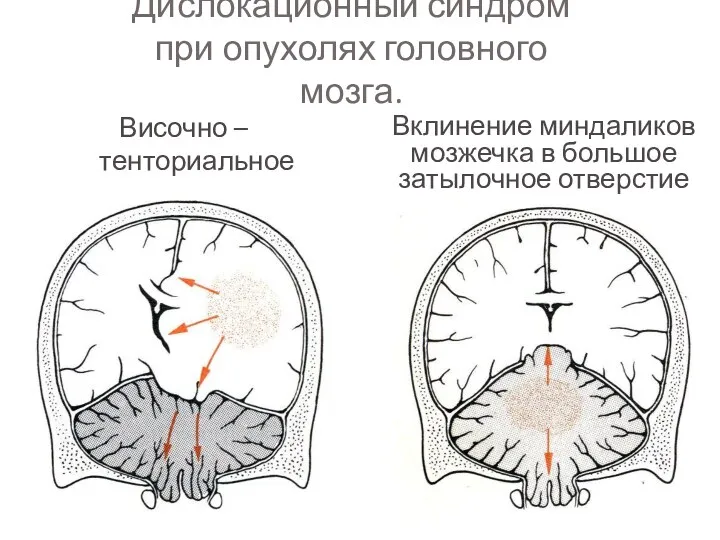
- 72. Дислокационный синдром при опухолях головного мозга. Височно – тенториальное вклинение Вклинение миндаликов мозжечка в большое затылочное
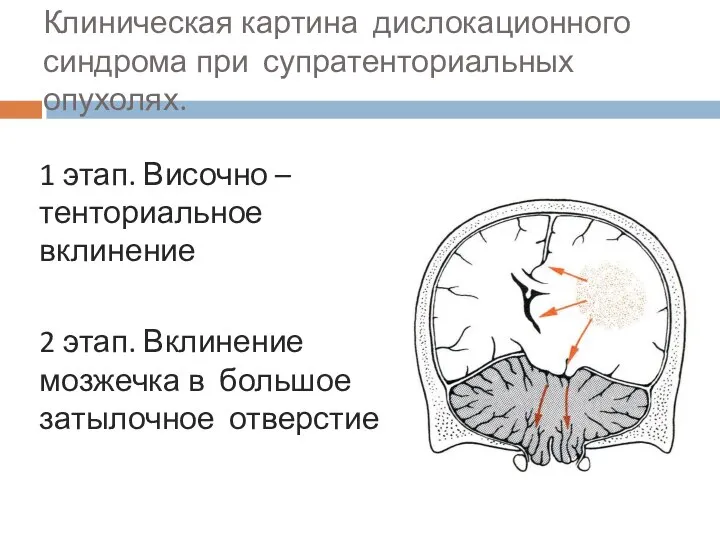
- 73. Клиническая картина дислокационного синдрома при супратенториальных опухолях. 1 этап. Височно – тенториальное вклинение 2 этап. Вклинение
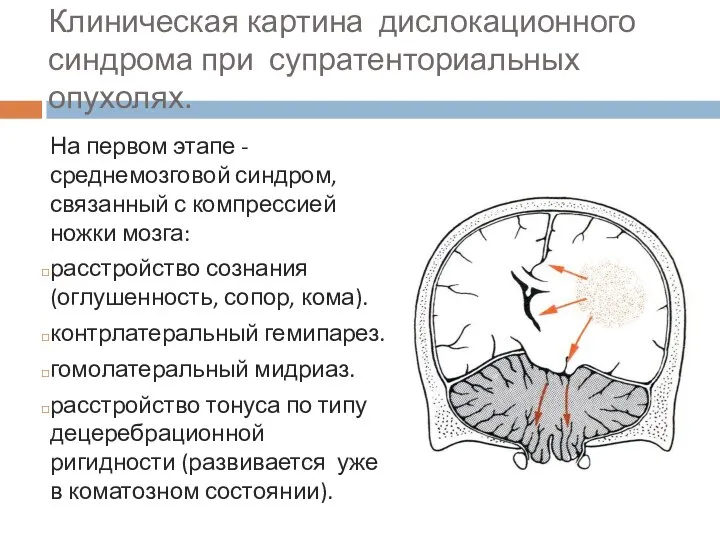
- 74. Клиническая картина дислокационного синдрома при супратенториальных опухолях. На первом этапе - среднемозговой синдром, связанный с компрессией
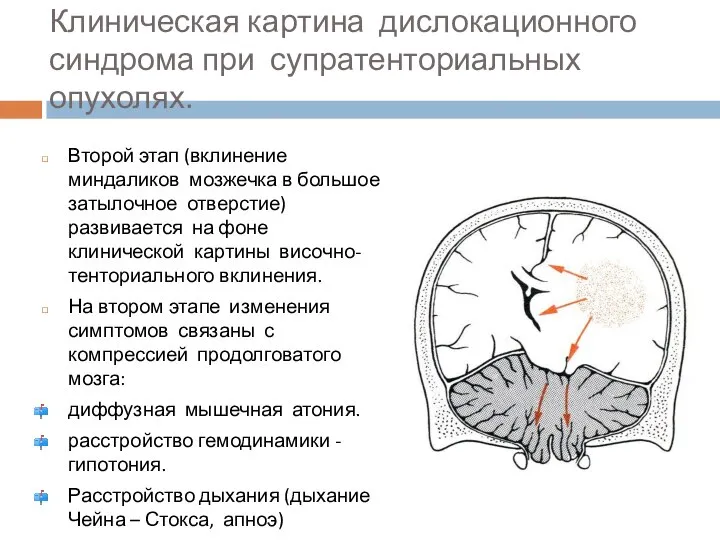
- 75. Клиническая картина дислокационного синдрома при супратенториальных опухолях. Второй этап (вклинение миндаликов мозжечка в большое затылочное отверстие)
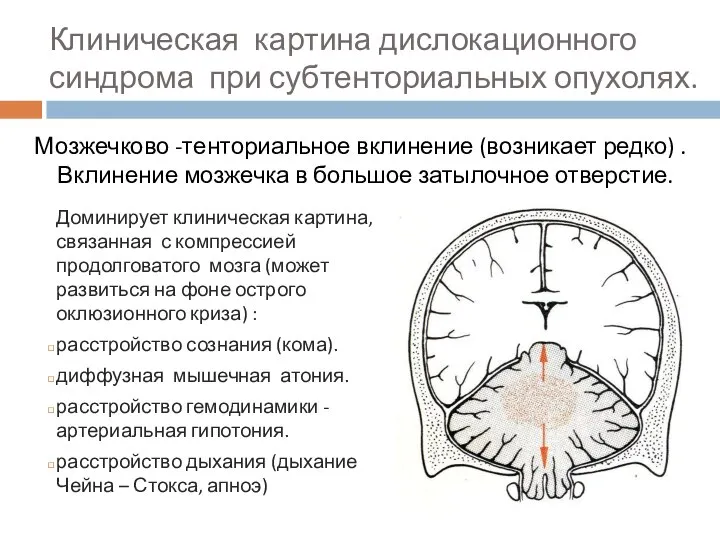
- 76. Клиническая картина дислокационного синдрома при субтенториальных опухолях. Мозжечково -тенториальное вклинение (возникает редко) . Вклинение мозжечка в
- 77. Диагностика опухолей головного мозга.
- 78. Нейровизуализация. Прямые признаки опухоли: изменение МР –сигнала или КТ – плотности вещества мозга. Косвенные признаки опухоли:
- 79. Люмбальная пункция. Проведение ЛП при опухолях головного мозга противопоказано. В случаях проведения ЛП в анализе ликвора
- 80. Консервативная терапия при опухолях головного мозга. Используется на этапе подготовки к операции или как паллиативное лечение
- 81. Лечение опухолей головного мозга. Хирургическое лечение Лучевая терапия Химиотерапия
- 83. Скачать презентацию





































 Solar system
Solar system Экологическая игра Зелёная аптека
Экологическая игра Зелёная аптека Ход операции - одноэтапная лапароскопическая орхипексия
Ход операции - одноэтапная лапароскопическая орхипексия Гипертонический криз
Гипертонический криз Вирусная и бактериальная безопасность плазмы человека для фракционирования
Вирусная и бактериальная безопасность плазмы человека для фракционирования Клинический случай. Задача
Клинический случай. Задача Эхографические изменения в молочных железах в различные возрастные периоды
Эхографические изменения в молочных железах в различные возрастные периоды Острая дыхательная недостаточность у детей
Острая дыхательная недостаточность у детей Слюна
Слюна Клинический случай. Остеохондроз
Клинический случай. Остеохондроз Инородные тела в пищеводе
Инородные тела в пищеводе Курс по мануальным навыкам уролога. Уретроскопия
Курс по мануальным навыкам уролога. Уретроскопия Половые заболевания
Половые заболевания Информационные технологии в работе логопеда
Информационные технологии в работе логопеда Бронхоэктатическая болезнь у детей
Бронхоэктатическая болезнь у детей ВИЧ – инфекция. Определение. Этиология. Эпидемиология. Патогенез. Клиника. Лечение. Профилактика
ВИЧ – инфекция. Определение. Этиология. Эпидемиология. Патогенез. Клиника. Лечение. Профилактика Влияние высокодозовых пробиотических добавок на женщин во время поздней беременности и лактации на состав молока
Влияние высокодозовых пробиотических добавок на женщин во время поздней беременности и лактации на состав молока Наука фармакология
Наука фармакология Пути восстановления ВПФ
Пути восстановления ВПФ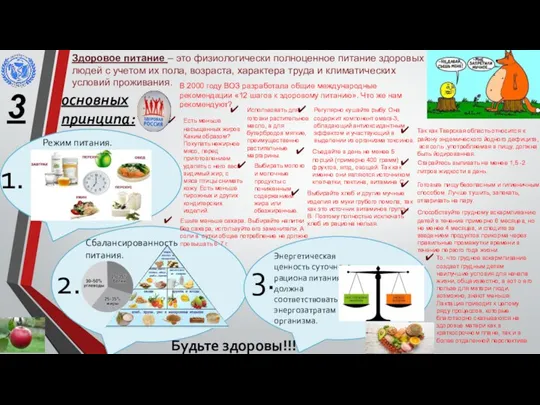 Здоровое питание
Здоровое питание Первая доврачебная помощь
Первая доврачебная помощь История болезни Токсокароз. Toxocara cati
История болезни Токсокароз. Toxocara cati Метод тромбоэластографии
Метод тромбоэластографии Дизентерия — инфекционное заболевание
Дизентерия — инфекционное заболевание Первая медицинская помощь
Первая медицинская помощь Нейро-лингвистическое программирование
Нейро-лингвистическое программирование Чем лечились в старину
Чем лечились в старину Болезнь Рейно
Болезнь Рейно