Содержание
- 2. Молодой репродуктивный возраст – до 35 лет Все изменения в организме направлены на реализацию репродуктивной функции
- 3. Фертильность - одна из старейших составляющей репродуктивной системы мужчины и женщины, определяющая возможность зачатия ребенка. Фертильность
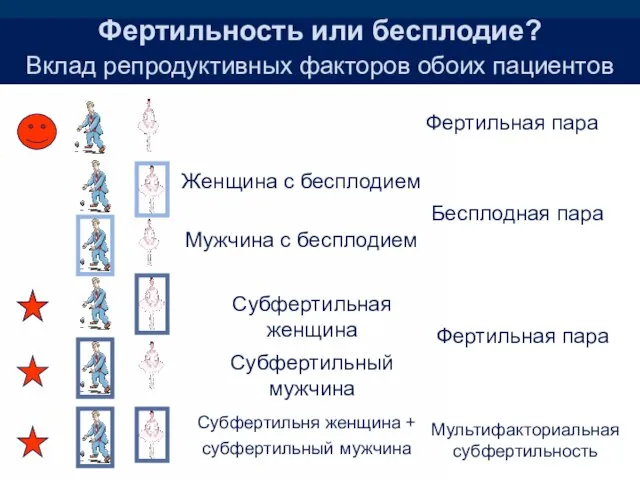
- 4. Фертильность или бесплодие? Вклад репродуктивных факторов обоих пациентов Фертильная пара Женщина с бесплодием Мужчина с бесплодием
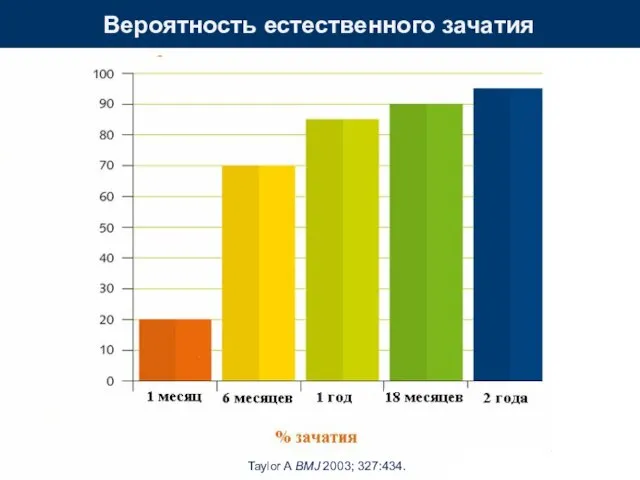
- 5. Taylor A BMJ 2003; 327:434. Вероятность естественного зачатия
- 6. Различают: женское мужское сочетанное бесплодие
- 7. МКБ – 10 N97.0 - Женское бесплодие, связанное с отсутствием овуляции. N97.1 – Женское бесплодие трубного
- 8. Первичное бесплодие - отсутствие беременности у женщин, регулярно живущих половой жизнью без контрацепции. Вторичное бесплодие -
- 9. Абсолютное бесплодие – бесплодие, связанное с необратимыми изменениями в половых органах, исключающими возможность зачатия (при врожденном
- 10. Алгоритм диагностики бесплодия
- 11. Тесты, имеющие установленную корреляцию с наступлением беременности: Проверка проходимости маточных труб ГСГ Лапароскопия Фертилоскопия Спермограмма Тесты
- 12. Факторы бесплодия
- 13. Факторы, влияющие на эффективность лечения бесплодия Возраст супругов (снижается овариальный резерв, развиваются хромосомные мутации, некомпенсированные генетические
- 14. При наличии потерь беременности в анамнезе и неудачных попыток ЭКО, рекомендуется проверять следующие спорные показатели Антиспермальные
- 15. Показания для медико-генетического консультирования Все пациенты с бесплодием, независимо от возраста Возраст старше 35 лет Рождение
- 16. Мужской фактор Диагностика Должна проводиться при первичном обращении пары за помощью ! Если на спермограмме резко
- 17. АНАЛИЗ НА ПРОЛАКТИН По рекомендации ВОЗ первым исследованием, проводимым женщине из бесплодной пары, должно быть определение
- 18. Тактика базового обследования пары с бесплодием Обследование проводится одновременно и мужчины и женщины. Женщина Мужчина Анализ
- 19. Мужское бесплодие Нарушения сперматогенеза и состава семенной жидкости - количество/качество сперматозоидов - рН, вязкость и др.
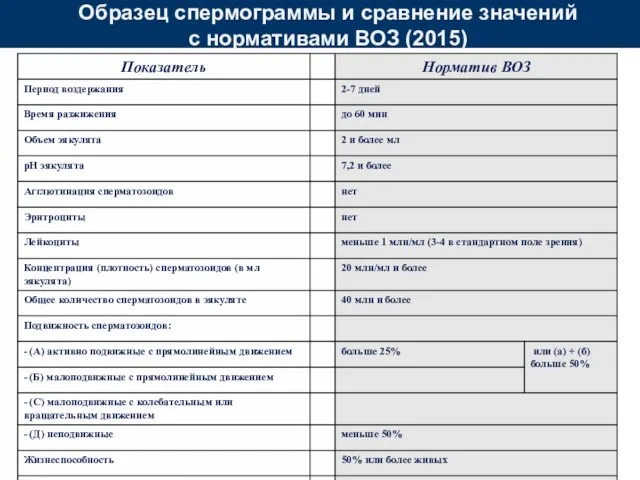
- 20. Образец спермограммы и сравнение значений с нормативами ВОЗ (2015)
- 21. Нормозооспермия – нормальные показатели спермы Олигозооспермия – снижена концентрация сперматозоидов (менее 20 млн./мл) Тератозооспермия – менее
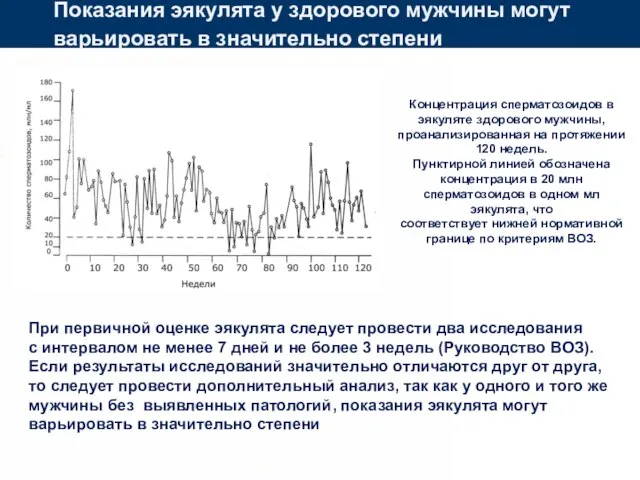
- 22. Показания эякулята у здорового мужчины могут варьировать в значительно степени Концентрация сперматозоидов в эякуляте здорового мужчины,
- 23. Мixed antiglobulin reaction (MAR-test), рекомендован ВОЗ для рутинного скрининга образцов семенной жидкости. MAR-тест - это отношение
- 24. MAR-test Антиспермальные антитела класса IgA синтезируются местно. Высокое содержание IgA может говорить о нарушении гематотестиклярного барьера
- 25. Трубно-перитонеальный фактор Подозреваем в следующих случаях Осложненное течение беременности и родов в анамнезе Аборты Рецидивирующие воспалительные
- 26. Трубно-перитонеальный фактор Лечение Диагностическая лапароскопия может стать сразу и лечебной. Во время операции удаляются очаги эндометриоза
- 27. Эндометриоз Подозреваем в следующих случаях Фертильная сперма, проходимые маточные трубы, овуляторный менструальный цикл. Отсутствие жалоб у
- 28. Эндометриоз Лечение Учитывая то, что после оперативного вмешательства эндометриоз рецидивирует через некоторое время, помимо лапароскопии рекомендуется
- 29. Эндокринное бесплодие. Нарушение процесса овуляции Наблюдается при нарушении эндокринной функции яичников, надпочечников или щитовидной железы. Диагностика
- 30. Эндокринное бесплодие. Нарушение процесса овуляции Лечение Гормональное – стимуляция овуляции в течение 6 месяцев. Эффективно у
- 31. Второй уровень диагностики гормональных нарушений при бесплодии Инсулинорезистентность Показатели жирового обмена Ингибин В Антиовариальные антитела Антимюллеров
- 32. Инсулинорезистентность При гирсутизме и ановуляции главной причиной ИР является периферическая резистентность Дополнительным фактором является снижение печеночного
- 33. Ингибины Ингибины – пептиды, состоящие из двух субъединиц. Существует две формы гормона – ингибин А и
- 34. Ингибин А Дополнительный маркер в пренатальной диагностике во втором триместре (маркер доминантного фолликула и активности желтого
- 35. Ингибин В Отражает фолликулярный рост в ответ на стимуляцию ФСГ и определяется количеством здоровых ранних (антральных)
- 36. Ингибин В Отражает овариальный резерв яичников в пубертате (измерение сывороточного ингибина В может подтверждать приближающееся половое
- 37. Шеечный фактор бесплодия: Аномалии положения шейки матки. Хронический эндоцервицит (инфицирование цитотоксичными уреаплазмами, некоторыми видами гарднереллы, стрептококка,
- 38. Посткоитальный тест – проба Шуварского-Симса-Хунера Определяют кол-во подвижных сперматозоидов в шеечной слизи через 2,5-3 часа после
- 39. Шеечный фактор бесплодия: Наличие в цервикальной слизи АТ к сперматозоидам. рН цервикальной слизи в норме составляет
- 40. Иммунные факторы бесплодия Иммунные факторы бесплодия обусловлены образованием АТ, которые возникают как у мужчин, так и
- 41. Диагностика аутоиммунного бесплодия Антиовариальные антитела В 30% случаев нарушения фертильности неизвестной этиологии вызываются антиспермальными антителами (МАR-тест),
- 42. Антиовариальные антитела Изменяют способность яичников продуцировать стероидные гормоны в ответ на стимуляцию, нарушают процесс созревания фолликулов,
- 43. Антимюллеров гормон (АМН/АМГ) маркер овариального резерва, овариального старения, овариальной дисфункции, овариального ответа на стимуляцию Снижение базального
- 44. Антимюллеров гормон (АМН/АМГ) AMH снижается при ожирении ! В позднем репродуктивном возрасте (старше 40 лет) AMH
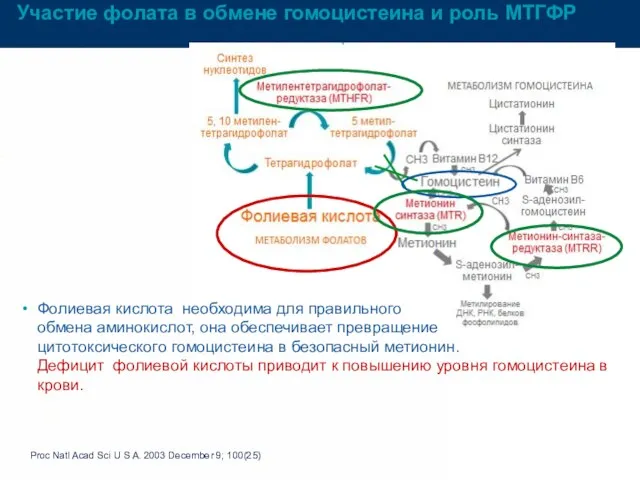
- 45. Диагностика фолатного цикла Фолиевая кислота необходима для правильного обмена аминокислот, она обеспечивает превращение цитотоксического гомоцистеина в
- 46. Участие фолата в обмене гомоцистеина и роль МТГФР Proc Natl Acad Sci U S A. 2003
- 47. Факторы XXI столетия: У детей, родившихся от матерей с увеличенным уровнем гомоцистеина во время беременности, риск
- 48. Диагностика фолатного цикла Генетика метаболизма фолатов – определение генетических полиморфизмов, ассоциированных с нарушениями фолатного цикла (MTHFR,
- 49. Алгоритм передвижения пациентки на процедуру ВРТ 1. Врач амбулаторного звена оформляет выписку с подтверждением фактора бесплодия:
- 50. Характеристика эндометрия – успех имплантации В I фазу менструального цикла – толщина эндометрия должна быть не
- 51. Причины патологии эндометрия Воспалительные процессы Травматизация эндометрия при внутриматочных манипуляциях Эндокринная недостаточность (дефицит эстрогенов) Функционально неполноценные
- 52. Гипоплазия эндометрия может быть следствием гормональных нарушений и наличием патологии самого эндометрия Системные нарушения обусловлены: Гормональная
- 53. Методы лечения гипоплазии эндометрия Антимикробная терапия (в зависимости от выявленного возбудителя) Коррекция гормональных нарушений (эстрогены, прогестерон)
- 54. Основа подготовки эндометрия к имплантации – гормональная стимуляция При клинических признаках гипоэстрогении необходимо при менять биоидентичные
- 55. Препараты прогестерона
- 56. Схема назначения гормональной терапии 1,0 мг Дивигеля/Эстрожеля до 25 дня м.ц. С 12-14 дня до 25
- 57. Тактика Чтобы уменьшить риск врождённых патологий, рекомендуется проведение преимплантационной генетической диагностики на этапе предгравидарной подготовки; Назначение
- 58. Профилактика дефицита витаминов и нутриентов при подготовке к беременности (за 3-6 месяцев) Женщина Комплексные поливитаминные препараты,
- 59. Ановуляторное бесплодие Бесплодие неясного генеза (не более 4-6 циклов!) Длительность бесплодия (не более 2-х лет!) Возраст
- 60. Условия для начала индукции овуляции Толщина эндометрия не более 4-5 мм; Отсутствие в яичниках желтых тел
- 61. Не проводиться индукция овуляции если: Не исключены трубный фактор бесплодия и мужской фактор (ЭКО, ЭКО +
- 62. УЗИ перед индукцией овуляции позволяет: Исключить ретенционные и опухолевые образования в яичниках Оценить степень выраженности фолликулярного
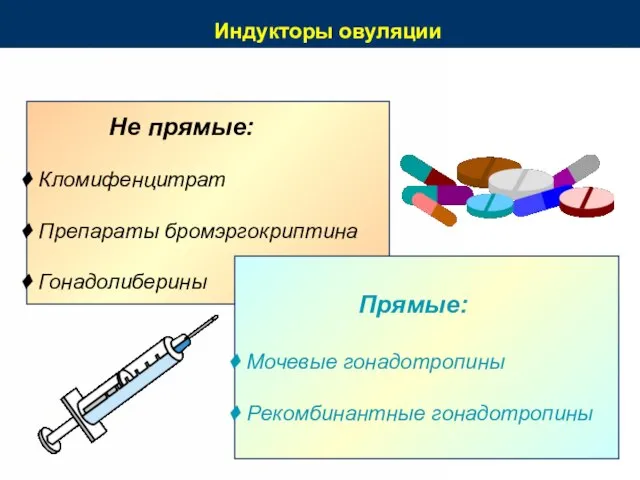
- 63. Индукторы овуляции Не прямые: Кломифенцитрат Препараты бромэргокриптина Гонадолиберины Прямые: Мочевые гонадотропины Рекомбинантные гонадотропины
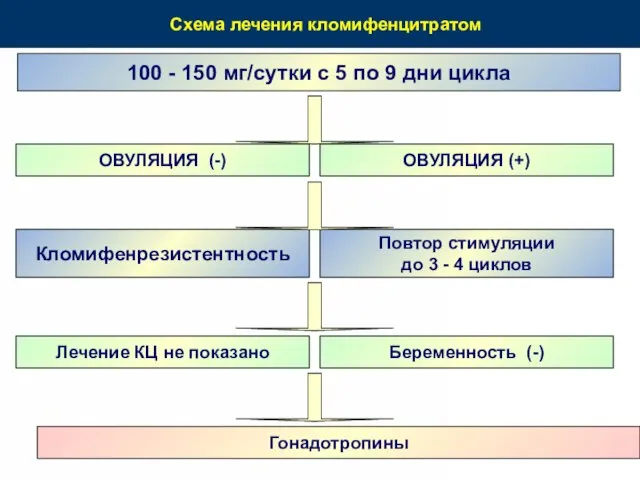
- 64. Схема лечения кломифенцитратом 100 - 150 мг/сутки с 5 по 9 дни цикла ОВУЛЯЦИЯ (-) ОВУЛЯЦИЯ
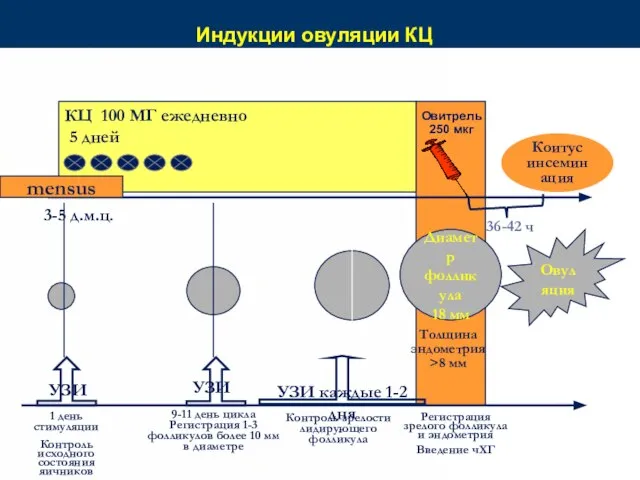
- 65. Индукции овуляции КЦ Коитус инсеминация Овитрель 250 мкг 36-42 ч Диаметр фолликула 18 мм 3-5 д.м.ц.
- 66. Недостатки кломифен цитрата Антиэстрогенное действие Е2 Нарушение созревания эндометрия Повышение вязкости цервикальной слизи Кломифен – резистентность
- 67. Гонадотропины – препарат выбора Гипоталамо – гипофизарная недостаточность Кломифен – резистентность Отсутствие беременности после 3 циклов
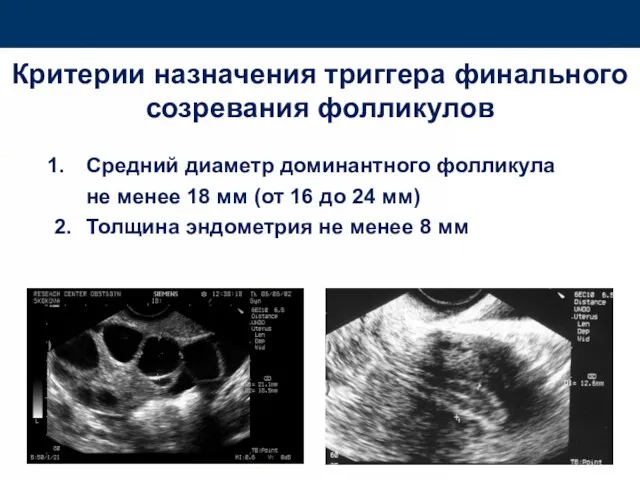
- 68. Критерии назначения триггера финального созревания фолликулов Средний диаметр доминантного фолликула не менее 18 мм (от 16
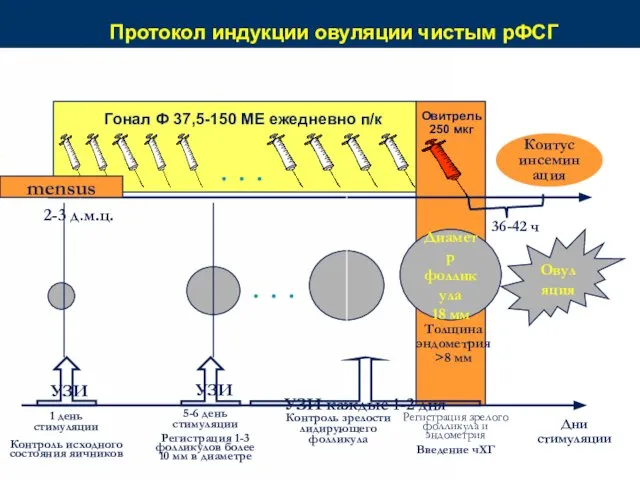
- 69. Протокол индукции овуляции чистым рФСГ Коитус инсеминация Овитрель 250 мкг 36-42 ч Диаметр фолликула 18 мм
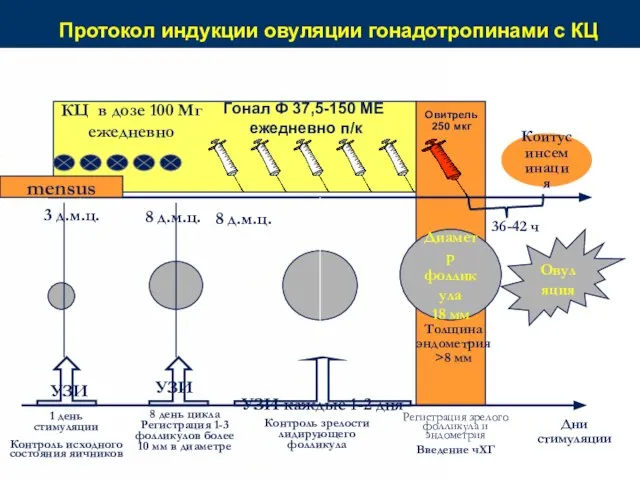
- 70. Протокол индукции овуляции гонадотропинами с КЦ Коитус инсеминация Овитрель 250 мкг 36-42 ч Диаметр фолликула 18
- 71. Рекомбинантный ФСГ ФСГ стимулирует пролиферацию гранулезных клеток и рост фолликулов в яичнике Шприц-ручка Гонал-Ф™ 900 МЕ
- 72. Рекомбинантный ХГЧ ХГЧ обладает в основном лютеинизирующей активностью: он стимулирует желтое тело к продукции прогестерона и
- 73. Критерии адекватной реакции яичников на введение гонадотропинов: Диаметр лидирующего фолликула на 6-7 день введения препарата не
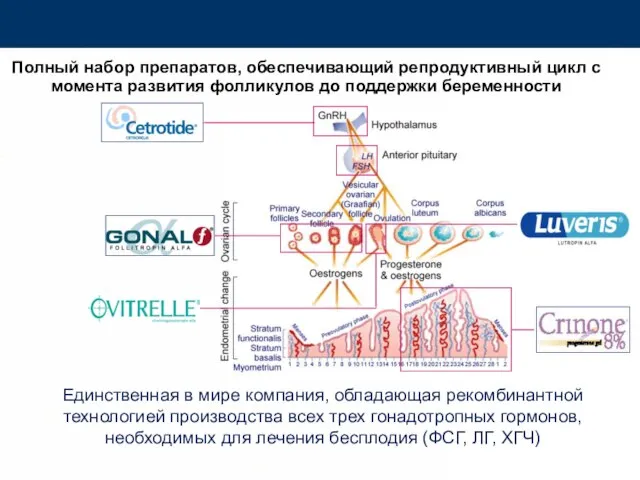
- 74. Полный набор препаратов, обеспечивающий репродуктивный цикл с момента развития фолликулов до поддержки беременности Единственная в мире
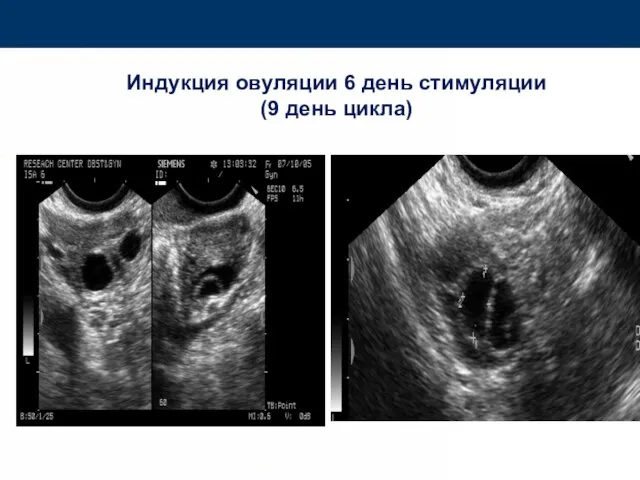
- 75. Индукция овуляции 6 день стимуляции (9 день цикла)
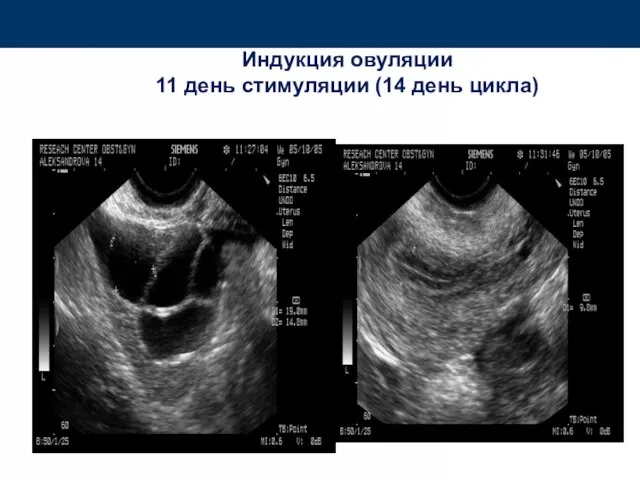
- 76. Индукция овуляции 11 день стимуляции (14 день цикла)
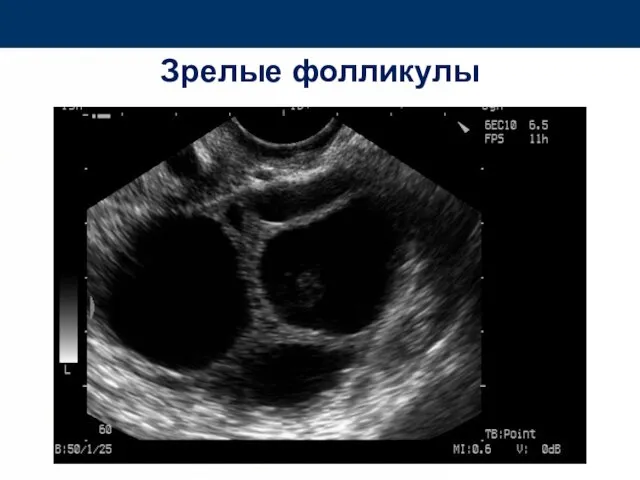
- 77. Зрелые фолликулы
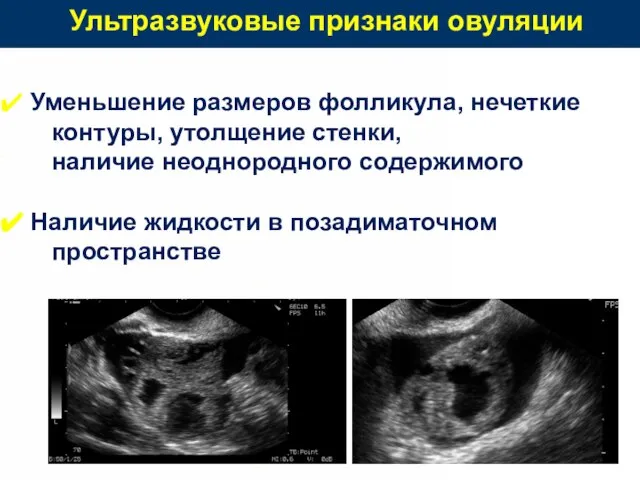
- 78. Ультразвуковые признаки овуляции Уменьшение размеров фолликула, нечеткие контуры, утолщение стенки, наличие неоднородного содержимого Наличие жидкости в
- 80. Скачать презентацию





























































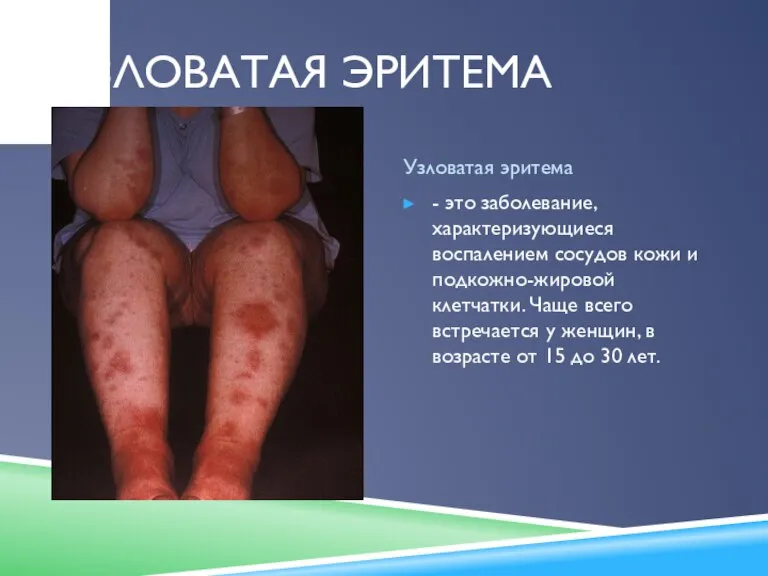 Узловатая эритема
Узловатая эритема Особенности фармакотерапии во время беременности
Особенности фармакотерапии во время беременности Рецензия на сайт управления здравоохранения Тамбовской области
Рецензия на сайт управления здравоохранения Тамбовской области Лекарственные растения
Лекарственные растения Shoshilinch yordam usullari
Shoshilinch yordam usullari Араматты көмірсутектердің амино- және нитро қосылыстарымен улану. Алдын алу принциптері
Араматты көмірсутектердің амино- және нитро қосылыстарымен улану. Алдын алу принциптері Этиологиясы және эпидемиялық процестің спаттамасы. Алдын алу және эпидемияға қарсы шараларды ұйымдастыру
Этиологиясы және эпидемиялық процестің спаттамасы. Алдын алу және эпидемияға қарсы шараларды ұйымдастыру Снижение двигательной активности - гиподинамия
Снижение двигательной активности - гиподинамия Биполярное расстройство личности
Биполярное расстройство личности Обморожения. Первая помощь
Обморожения. Первая помощь Акушерский травматизм. Травмы матери
Акушерский травматизм. Травмы матери Брюшной тиф
Брюшной тиф Контрастное вещество – количества и осложнение
Контрастное вещество – количества и осложнение Ревматикалық емес кардитпен ауыратын балаларды реабилитациялау және диспансеризациялау
Ревматикалық емес кардитпен ауыратын балаларды реабилитациялау және диспансеризациялау Гнойный тендовагинит
Гнойный тендовагинит Первая помощь при воздействии низких температур
Первая помощь при воздействии низких температур Выбор В мире психозов. Побочные эффекты
Выбор В мире психозов. Побочные эффекты В-лактамные антибиотки. Их применение в акушерской и гинекологической практике. Влияние на плод
В-лактамные антибиотки. Их применение в акушерской и гинекологической практике. Влияние на плод Вирус иммунодефицита человека (ВИЧ)
Вирус иммунодефицита человека (ВИЧ) Наследственные заболевания с расстройствами движения
Наследственные заболевания с расстройствами движения Острый тромбоз и эмболия легочной артерии. Клиническая картина. Течения
Острый тромбоз и эмболия легочной артерии. Клиническая картина. Течения 1 периоды детского возраста (2)
1 периоды детского возраста (2) Туберкулезный сиалоаденит
Туберкулезный сиалоаденит Меры безопасности при сильном морозе
Меры безопасности при сильном морозе Артериальная гипертензия
Артериальная гипертензия Продукты и блюда не разрешённые к использованию в возрасте 1-3 года, в дошкольном учреждении
Продукты и блюда не разрешённые к использованию в возрасте 1-3 года, в дошкольном учреждении 80139 (2)
80139 (2) Мерездің емі
Мерездің емі