Содержание
- 2. Заболевания сердечно-сосудистой системы, имеющее значение для вынашивания беременности и родоразрешения:
- 3. Хроническая артериальная гипертензия (АГ) – артериальная гипертензия, диагностированная до наступления беременности или до 20 недели беременности.
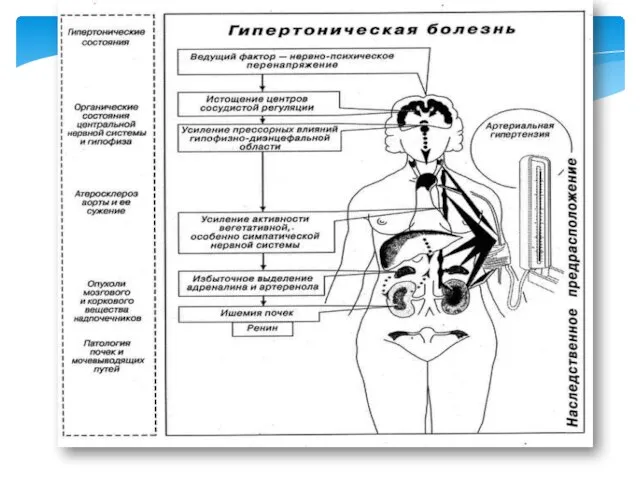
- 4. Артериальная гипертензия; Гипертоническая болезнь (эссенциальная гипертензия); Нейроциркуляторная астения; Симптоматическая гипертония. КОД по МКБ – 10 010
- 5. Гестационная (индуцированная беременностью) АГ - это повышение АД, в первые зафиксированное после 20 недели беременностью и
- 6. Увеличение ОЦК на 40-60% (максимум – начало 3 триместра); Увеличение сердечного выброса на 40-50% (максимум –
- 7. В момент схваток из маточного русла в общий кровоток выталкивается 500мл крови=>увеличивается сердечный выброс (на 5-15%)
- 8. снижение маточного и прекращение плацентарного кровообращения приводит к увеличению ОЦК и сердечного выброса , что в
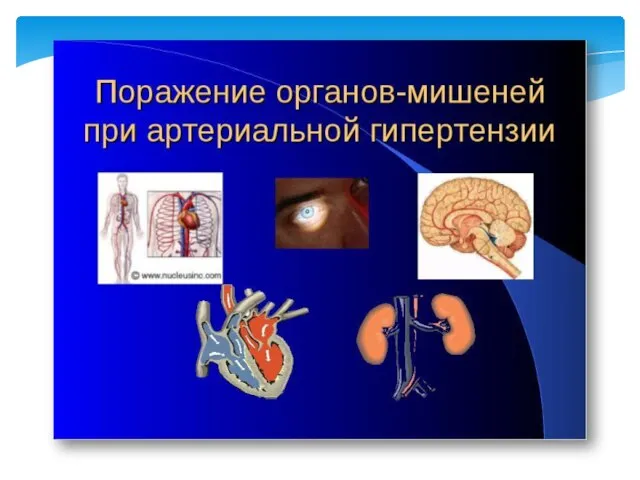
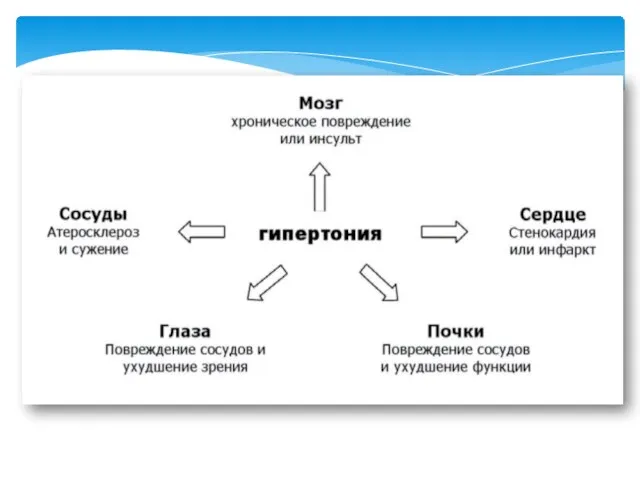
- 9. Осложнения артериальной гипертензии: Со стороны матери: увеличение риска ПОНРП; нарушения мозгового кровообращения; отслойка сетчатки; эклампсия; массивное
- 10. наиболее точные показания дает ртутный сфигмоманометр; АД измеряют в положении сидя в удобной позе, рука находится
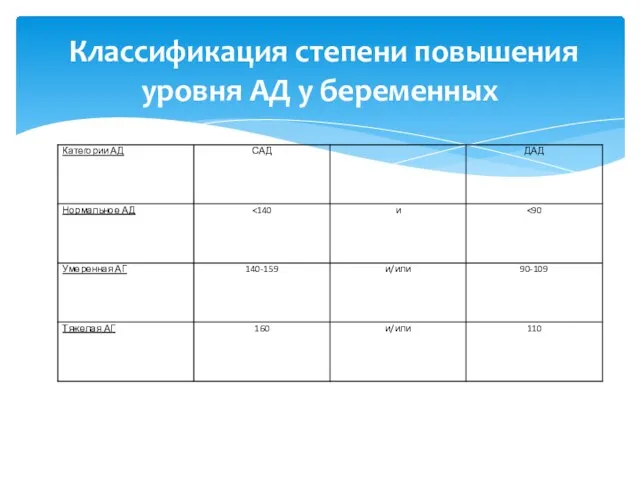
- 12. Классификация степени повышения уровня АД у беременных
- 13. 1 стадия- повышение АД от 140/90 мм рт ст до159/99 мм рт ст; 2 стадия- повышение
- 14. первичная АГ; симптоматическая АГ. Выделяют:
- 15. 1 стадия: отсутствие поражений органов-мишеней; 2 стадия: гипертрофия левого желудочка; локальное или генерализованное сужение сосудов сетчатки;
- 16. гипертензия, не являющаяся специфичной для беременности; преходящая (гестационная, транзиторная ) гипертензия; гипертензия, специфичная для беременности: преэклампсия/эклампсия.
- 21. тромбоз сосудов и межворсинчатых пространств; признаки склероза и облитерации, сужение просвета, атероматоз артерий; отек стромы ворсин;
- 22. повышенная усталость, нарушение сна; головная боль, головокружение; одышка; боли в грудной клетке; нарушение зрения, шум в
- 23. 1 степень - минимальная: осложнения беременности возникают не более чем у 20% женщин, беременность ухудшает течение
- 24. 1-я госпитализация - до 12 недель беременности. Для решения вопроса о пролонгировании беременности. При I стадии
- 25. общий анализ крови; общий анализ мочи; анализ мочи по Нечипоренко; определение концентрации глюкозы крови натощак; содержание
- 26. ЭКГ; ЭхоКГ; Исследование глазного дна; Суточное мониторирование АД; УЗИ почек и надпочечников; Рентгенография грудной клетки; Бактериурия
- 27. Препараты 1-й линии: Агонисты центральных α-рецепторов – атенолол по 25-100 мг 1 раз в сутки; Препараты
- 28. гипотоническая болезнь. КОД по МКБ-10 отдельного кода не имеет. Артериальная гипотензия
- 29. Классификация:
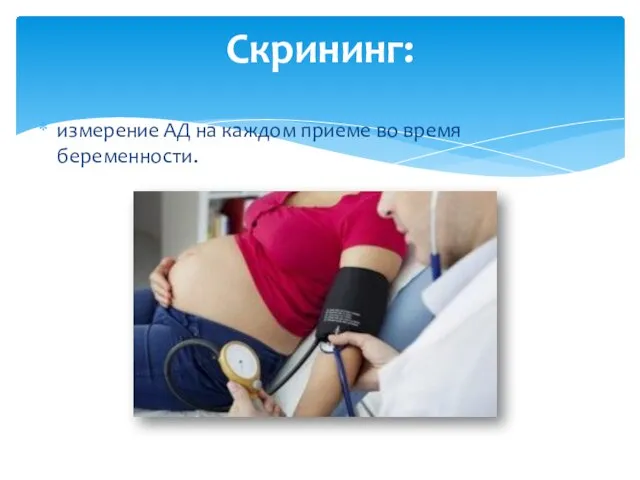
- 30. измерение АД на каждом приеме во время беременности. Скрининг:
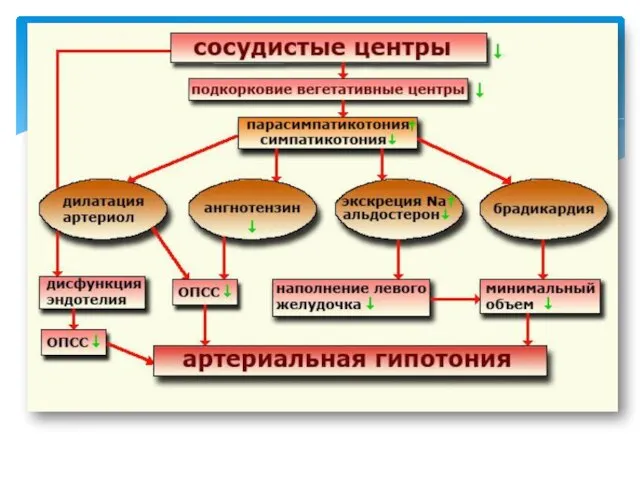
- 31. повышение тонуса парасимпатического отдела вегетативной нервной системы; изменение высших вегетативных центров вазомоторной регуляции; снижение сосудистого периферического
- 33. ранний токсикоз; невынашивание беременности; самопроизвольное прерывание беременности; преэклампсия; задержка роста плода. Осложнения артериальной гипотензии:
- 34. вялость, апатия, слабость, утомляемость по утрам, головная боль; боли в сердце, сердцебиения; ортостатические явления: обмороки, головокружения,
- 35. общий анализ крови; общий анализ мочи; определение концентрации гормонов щитовидной железы. Лабораторные исследования:
- 36. измерение АД2-3 раза в сутки, мониторирование; ЭКГ; УЗИ почек и надпочечников. Инструментальные исследования:
- 37. регулирование труда и отдыха; ЛФК с тонизирующими водными процедурами; полноценное и разнообразное 4-х разовое питание; аэротерапия
- 38. - болезнь Соколовского - Буйо КОД по МКБ-10 М79.0 Ревматизм неуточненный М12.3 Палиндромный ревматизм Ревматизм
- 39. субклиническая; острая; подострая; непрерывно-рецидивирующая; затяжная. Формы течения ревматизма:
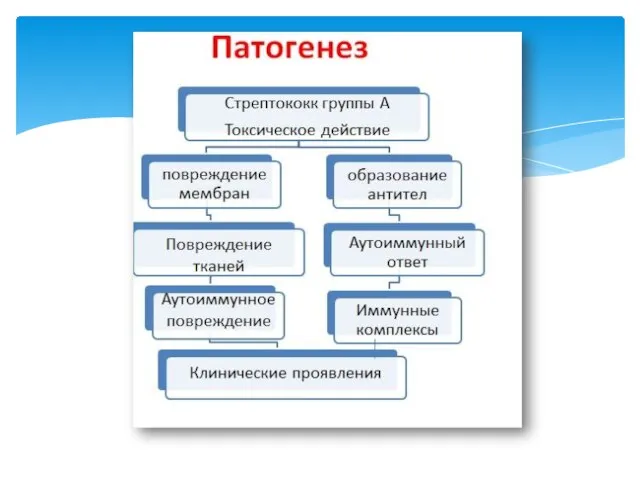
- 41. процессы дезорганизации соединительной ткани; неспецифические экссудативно-пролиферативные реакции; гранелема Ашофа-Талалаева; поражение сосудов в виде фибриноидного изменения соединительной
- 42. субфебрилитет; одышка при физической нагрузке; тахикардия, аритмия; слабость, утомляемость; лейкоцитоз, повышение СОЭ. Клиника ревматизма:
- 43. самопроизвольный аборт; преэклампсия; ФПН; запоздалые роды; пороки развития плода. Осложнения гестации:
- 44. лейкоцитоз (нейтрофильный); диспротеинемия, повышение СОЭ, гиперфибриногенемия, появление С-реактивного белка; повышение уровня α2 - и γ -
- 45. стрептококковый антиген; повышение титров АСЛ-О, АСК, АСТ; повышение проницаемости капилляров. Патологические серологические показатели:
- 46. ЭКГ; ФКГ; УЗИ сердца; Рентгеноскопия и рентгенография грудной клетки в трех проекциях (при необходимости с 10-й
- 47. несвоевременное излитие околоплодных вод при «незрелой» шейки матки; патологический прелиминарный период; аномалии родовой деятельности; острая гипоксия
- 48. Синонимы: - синдром Барлоу; - синдром позднего систолического шума; - синдром «хлопающего» клапана; - синдром аномальной
- 49. Плановый осмотр терапевта в женской консультации- выявляют шум или щелчок открытия клапана. Скрининг:
- 50. первичный; вторичный. При первичном ПМК - неполноценность соединительных структур и малые аномалии клапанного аппарата. Вторичный ПМК-
- 51. 1 степень- выбухание створки менее чем на 0,6 см; 2 степень- выбухание створки в полость левого
- 52. бессимптомное; легкое; средней степени тяжести; тяжелое. Клиническое течение ПМК:
- 53. вегетативной дистонии: боли в области сердца, гипервентиляционный синдром, нарушение вегетативной регуляции деятельности сердца, нарушения терморегуляции. расстройства
- 54. недостаточность МК; желудочковая экстрасистолия; разрыв хордальных нитей - присоединение инфекционного эндокардита; эмболия мелких ветвей сосудов головного
- 55. несвоевременное излитие околоплодных вод; аномалии сократительной деятельности матки; внутриутробная асфиксия плода; гипотрофия плода. Осложнения гестации при
- 56. ЭКГ; ЭхоКГ; рентгенологическое исследование грудной клетки. Инструментальные исследования:
- 57. коррекция основных клинических проявлений ПМК; купирование нарушений ритма сердца; профилактика осложнений; предупреждение возникновения нейродистрофии миокарда. Проводят
- 58. соблюдение режима беременной; предупреждение психоэмоционального напряжения; психотерапия; фитотерапия седативными травами; ограничение физической активности; диета с ограничением
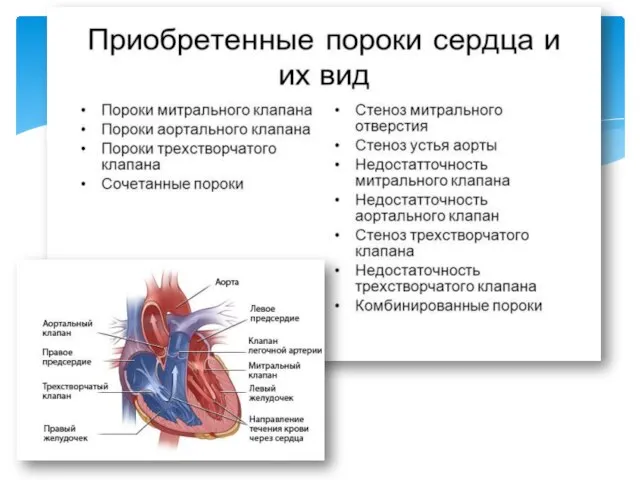
- 59. Приобретённые пороки сердца (ППС)– приобретенные аномалии клапанов сердца, отверстий или перегородок между камерами сердца и/или отходящих
- 60. При постановке на учет по беременности всех женщин осматривает терапевт и регистрирует ЭКГ. Скрининг:
- 61. изолированные пороки – нарушение строения одного клапана ( приобретённый стеноз МК); комбинированные пороки – приобретенные пороки
- 63. быстрая утомляемость; мышечная слабость; тяжесть в ногах; сонливость; сердцебиение и одышка, возникающие только при физической нагрузке.
- 64. Лабораторные исследования проводят на этапе предгравидарной подготовки, при беременности ( 10-11, 26-28 и 32 неделе) и
- 65. ЭКГ (позволяет выявить признаки гипертрофии и перегрузки различных отделов сердца); рентгенография грудной клетки (позволяет оценить размеры
- 66. снижение риска осложнений беременности и родов; лечение обострений или рецидивов ревматической лихорадки; профилактика и лечение нарушений
- 67. соблюдение режима труда и отдыха; соблюдение диеты (стол № 10 по Певзнеру) с ограничением поваренной соли
- 68. Классификация Л.В.Ваниной: - I степень - беременность при ППС без признаков СН и обострения ревматической лихорадки;
- 70. Скачать презентацию



























































 Аппаратно-программный комплекс ВидеоТесТ-Морфометрия. ООО ВидеоТесТ
Аппаратно-программный комплекс ВидеоТесТ-Морфометрия. ООО ВидеоТесТ LEKTsIYa_7_PERELIVANIE_KROVI_i_KROVEZAMENITELEI_774
LEKTsIYa_7_PERELIVANIE_KROVI_i_KROVEZAMENITELEI_774 中药炮制与应用
中药炮制与应用 Пневмония у лиц пожилого и старческого возраста
Пневмония у лиц пожилого и старческого возраста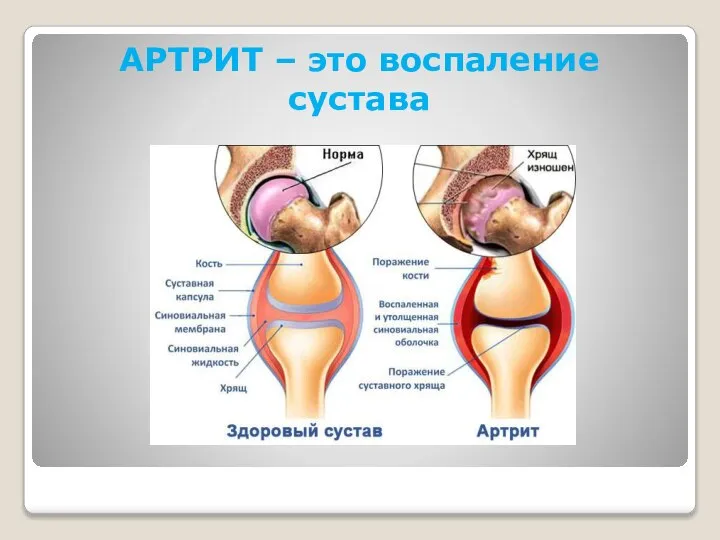 Артрит – это воспаление сустава
Артрит – это воспаление сустава Шок. Острая кровопотеря
Шок. Острая кровопотеря Гигиена детей и подростков
Гигиена детей и подростков Пневмония. Виды пневмонии
Пневмония. Виды пневмонии Анатомо-физиологические особенности кожи, подкожно-жировой клетчатки и лимфатических узлов у детей
Анатомо-физиологические особенности кожи, подкожно-жировой клетчатки и лимфатических узлов у детей Загрязнение продовольственного сырья и пищевых продуктов ксенобиотиками химического и биологического происхождения
Загрязнение продовольственного сырья и пищевых продуктов ксенобиотиками химического и биологического происхождения Алгоритм, диагностика и оказание неотложной помощи при синдроме длительного сдавления
Алгоритм, диагностика и оказание неотложной помощи при синдроме длительного сдавления Франклинизация. Лечебное применение
Франклинизация. Лечебное применение Ботаниканың фармациядағы маңызы
Ботаниканың фармациядағы маңызы Пойдете ли Вы на работу, заболев гриппом?
Пойдете ли Вы на работу, заболев гриппом? Оценка аллергологического статуса
Оценка аллергологического статуса Нарушение скелета. Искривление позвоночника
Нарушение скелета. Искривление позвоночника Аллергические реакции. Курсы повышения квалификации фельдшеров
Аллергические реакции. Курсы повышения квалификации фельдшеров Иммунопатогенез новой коронавирусной инфекции COVID-19
Иммунопатогенез новой коронавирусной инфекции COVID-19 Хирургические инструменты
Хирургические инструменты Соблюдение гигиенических норм и правила ношение масок
Соблюдение гигиенических норм и правила ношение масок Проектная работа на тему: Ожирение - чума XХI века
Проектная работа на тему: Ожирение - чума XХI века Эмфизема легких
Эмфизема легких Противоэпилептические средства
Противоэпилептические средства Санитарно эпидемиологические требования к организации работы медицинского кабинета образовательного учреждения
Санитарно эпидемиологические требования к организации работы медицинского кабинета образовательного учреждения Методика приготовления препаратов СМЖ для микроскопиче ского исследования
Методика приготовления препаратов СМЖ для микроскопиче ского исследования Программа на набор массы
Программа на набор массы Цирроз печени
Цирроз печени Туберкулез бронха
Туберкулез бронха