Содержание
- 29. Панкреатит – это воспалительное заболевание поджелудочной железы, которое встречается у взрослых и детей. Течение панкреатита может
- 31. Причины развития панкреатитов у детей Детский организм намного активнее, чем взрослый и остро реагирует на любые
- 32. Острый панкреатит у ребенка Острые панкреатиты у детей встречаются нечасто и протекают намного легче, чем у
- 33. Симптомы и признаки острого панкреатита у ребенка Необходимо помнить, что чем младше ребенок, тем менее выражены
- 34. Хронический панкреатит у ребенка Хронические панкреатиты у детей встречаются довольно часто. Развитие хронического панкреатита у ребенка,
- 35. Симптомы и признаки хронического панкреатита у детей. Как правило, вне обострений хронический панкреатит у детей ничем
- 36. · Диагностика хронического панкреатита у детей. Итак, факторами риска хронического панкреатита у детей являются: ■ перенесенный
- 37. Лекарства, назначаемые при остром и хроническом панкреатите у детей. Ребенок с панкреатитом обязательно должен находиться под
- 38. Диетотерапия ■ при выраженном обострении в первые дни рекомендуется воздерживаться от приема пищи ■ по мере
- 40. К основным правилам диеты относятся: Ограничение употребления всех продуктов, которые могут усилить воспаление. К ним относятся
- 42. Все питание должно быть дробным. Количество приемов пищи зависит от возраста ребенка. Малыш в возрасте 7
- 43. Ферментотерапия • при высокой (более чем в 10 раз от нормы) ферментемии и/или ферментурии назначают антиферментные
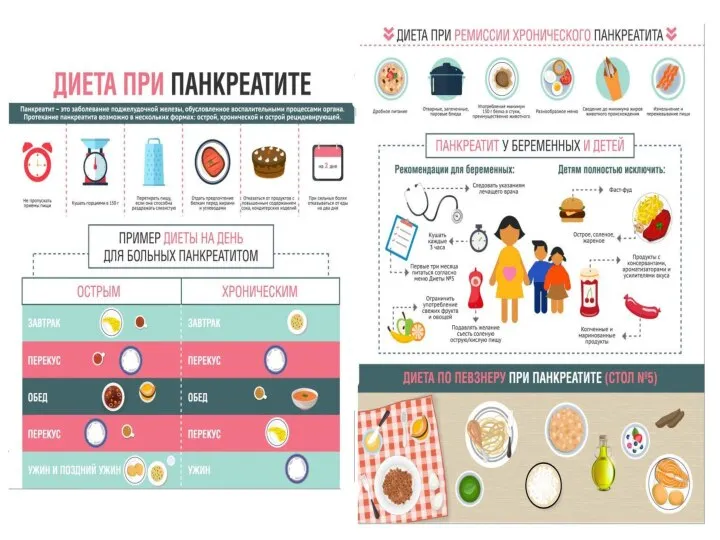
- 44. Характеристика стол №5 Прием пищи дробными порциями 6 раз в день. Энергоценность полностью сбалансированного рациона –
- 46. Пищу употреблять только в теплом виде, поскольку холодные блюда вызывают спазм в желчевыводящих протоках, а горячий
- 47. Рекомендуется * Из овощей: капуста краснокочанная, свекла, огурцы и помидоры в любом виде, картофель, сырая и
- 49. Скачать презентацию
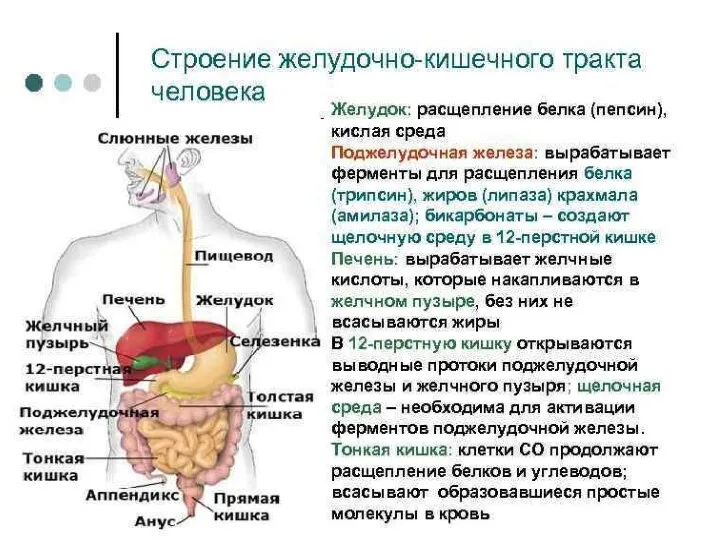
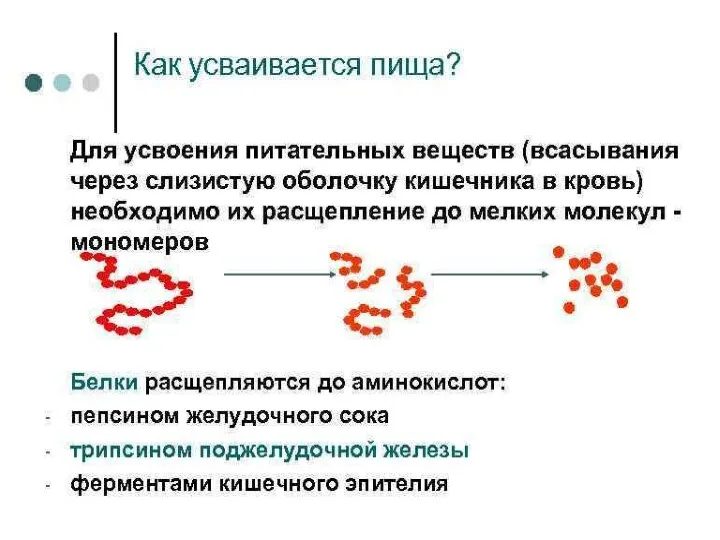
Слайд 29Панкреатит – это воспалительное заболевание поджелудочной железы, которое встречается у взрослых и
Панкреатит – это воспалительное заболевание поджелудочной железы, которое встречается у взрослых и

Слайд 31Причины развития панкреатитов у детей
Детский организм намного активнее, чем взрослый и остро
Причины развития панкреатитов у детей
Детский организм намного активнее, чем взрослый и остро

· Неправильное питание
· Употребление ребенком в пищу продуктов питания с раздражающим действием (например, газированная вода, чипсы, копченые продукты, консервы, фаст-фуд и т.д.) приводит к усилению работы поджелудочной железы у детей. Чрезмерно стимулируемая поджелудочная железа вырабатывает большое количество пищеварительных соков, что может привести к развитию острого панкреатита у ребенка.
· В других случаях причиной развития панкреатита у детей может быть неправильный режим питания (большие перерывы между приемами пищи).
· У детей раннего возраста (новорожденные и груднички) причиной развития панкреатита может быть лактазная недостаточность, пищевая аллергия.
· Употребление некоторых лекарств, пищевые отравления.
· Прием некоторых групп лекарственных средств (например, антибиотиков, метронидазола, фуросемида и др.) в детском возрасте нередко приводит к развитию так называемого, реактивного лекарственного панкреатита.
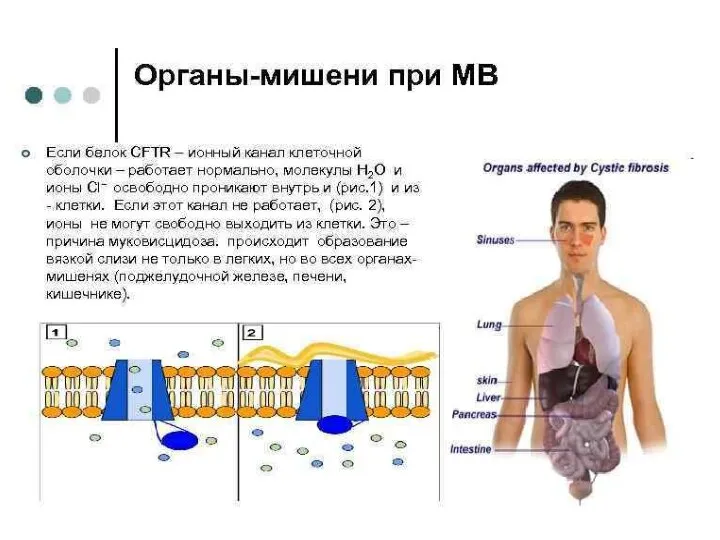
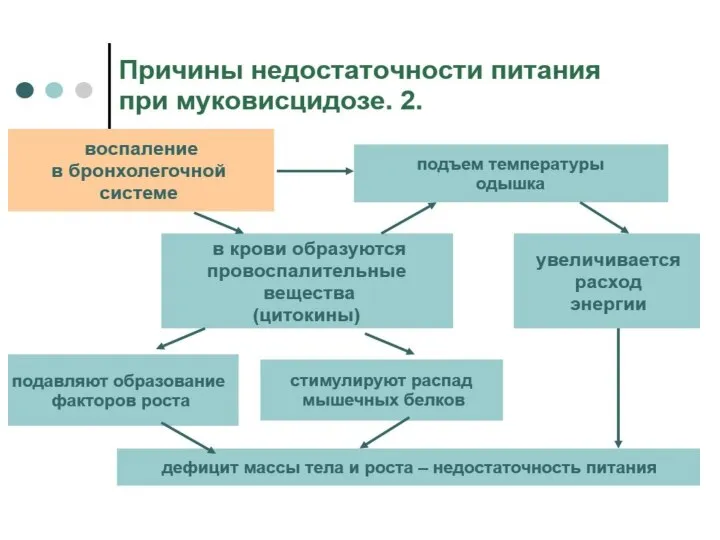
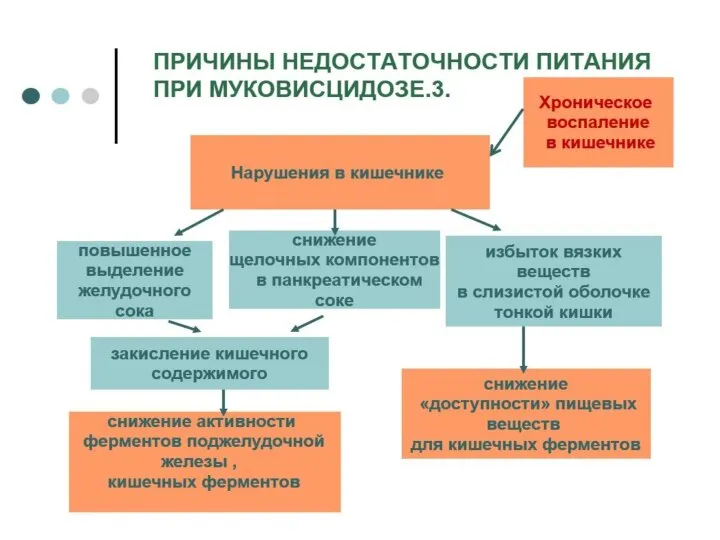
· Врожденные нарушения развития пищеварительной системы у детей Аномалии развития протоков поджелудочной железы и двенадцатиперстной кишки, желчевыделительной системы, лактазная недостаточность (невосприимчивость к молоку), муковисцидоз также могут быть причиной возникновения панкреатита у детей.
· При некоторых аномалиях развития сок поджелудочной железы, содержащий пищеварительные ферменты, не может попасть в двенадцатиперстную кишку, застаивается в выводных протоках и приводит к воспалению окружающей ткани поджелудочной железы.
· Заболевания двенадцатиперстной кишки и желчного пузыря: стеноз двенадцатиперстной кишки (сужение просвета), дискинезии (нарушение сократительной функции) желчного пузыря и др.
· При некоторых заболеваниях пищеварительной системы у детей, например, при аскаридозе проток поджелудочной железы, впадающий в двенадцатиперстную кишку, закупоривается паразитами, что затрудняет нормальный отток сока поджелудочной железы. Нарушение оттока приводит к застою и воспалению поджелудочной железы.
Слайд 32Острый панкреатит у ребенка
Острые панкреатиты у детей встречаются нечасто и протекают намного
Острый панкреатит у ребенка
Острые панкреатиты у детей встречаются нечасто и протекают намного

Слайд 33Симптомы и признаки острого панкреатита у ребенка
Необходимо помнить, что чем младше ребенок,
Симптомы и признаки острого панкреатита у ребенка
Необходимо помнить, что чем младше ребенок,

· Боль – у детей старшего возраста боль возникает в верхней половине живота или же разлита по всему животу, отдает в спину. Дети младшего возраста не могут указать, в какой части живота у них болит, т.к. чувствуют боль по всему животу или вокруг пупка. Новорожденные дети и груднички выражают боль плачем и беспокойством.
· Тошнота, многократная рвота – чаще возникает у детей старшего возраста.
· Повышение температуры тела – как правило, не выше 37°С, однако возможны и более высокие цифры.
· Многократный понос
· Сухость во рту, белый налет на языке
· Раздражительность, плаксивость, отказ от игр и т.д.
При появлении вышеперечисленных симптомов (самое важное упорная боль в животе) необходимо срочно обратиться к врачу
Слайд 34Хронический панкреатит у ребенка
Хронические панкреатиты у детей встречаются довольно часто. Развитие хронического
Хронический панкреатит у ребенка
Хронические панкреатиты у детей встречаются довольно часто. Развитие хронического

Слайд 35Симптомы и признаки хронического панкреатита у детей.
Как правило, вне обострений хронический панкреатит
Симптомы и признаки хронического панкреатита у детей.
Как правило, вне обострений хронический панкреатит

· Боль – у детей младшего возраста разлита по всему животу или вокруг пупка, у детей старшего возраста возникает в верхней части живота и отдает в спину. Боль обычно возникает после грубого нарушения диеты или после падения.
· Снижение аппетита, потеря массы тела, тошнота, рвота, хронический понос или хронический запор
· Аллергические высыпания на коже
· Утомляемость, сонливость, плаксивость, отказ от игр
Слайд 36· Диагностика хронического панкреатита у детей.
Итак, факторами риска хронического панкреатита у детей
· Диагностика хронического панкреатита у детей.
Итак, факторами риска хронического панкреатита у детей

■ перенесенный острый панкреатит
■ генетическая предрасположенность
■ тупая травма живота
■ муковисцидоз
■ инфекции (в т.ч. эпидемический паротит, иерсиниозная инфекция, ветряная оспа, вирусный гепатит, вирусы Коксаки, Mycoplasma)
■ гельминтозы
■ обструктивные нарушения выводных протоков поджелудочной железы
■ токсические и медикаментозные воздействия
■ другие причины (болезни соединительной ткани, аллергия, гиперлипидемия, гиперкальциемия)
Слайд 37Лекарства, назначаемые при остром и хроническом панкреатите у детей.
Ребенок с панкреатитом обязательно
Лекарства, назначаемые при остром и хроническом панкреатите у детей.
Ребенок с панкреатитом обязательно

· Октреотид – это препарат, который содержит гормон – соматостатин. Соматостатин тормозит работу поджелудочной железы, предоставляя ей покой и время для восстановления. Дозы Октреотида рассчитывает врач, основываясь на возрасте и массе тела ребенка.
· Пирензепин (или другие препараты группы холинолитиков) – снижает секрецию желудочного сока, что в свою очередь снижает работу поджелудочной железы.
· Панкреатин (Фестал, Мезим и другие препараты ферментов поджелудочной железы) – содержит те вещества, которые вырабатывает поджелудочная железа. Наличие этих веществ тормозит работу поджелудочной железы улучшает пищеварение и снижает боль.
· Дюспаталин – снимает спазм (длительное сокращение мышц), который является одной из причин боли, а также улучшает отток сока поджелудочной железы, снижая воспаление в окружающих тканях.
Нередко назначаются и другие препараты, например, антибиотики, кортикостероиды, препараты, улучшающие микроциркуляцию в сосудах поджелудочной железы. Выбор метода лечения выбирает врач, в зависимости от конкретной ситуации.
В целях профилактики панкреатита у детей рекомендуется правильное планирование питания ребенка, своевременное лечение острых инфекционных заболеваний, грамотное использование лекарств.
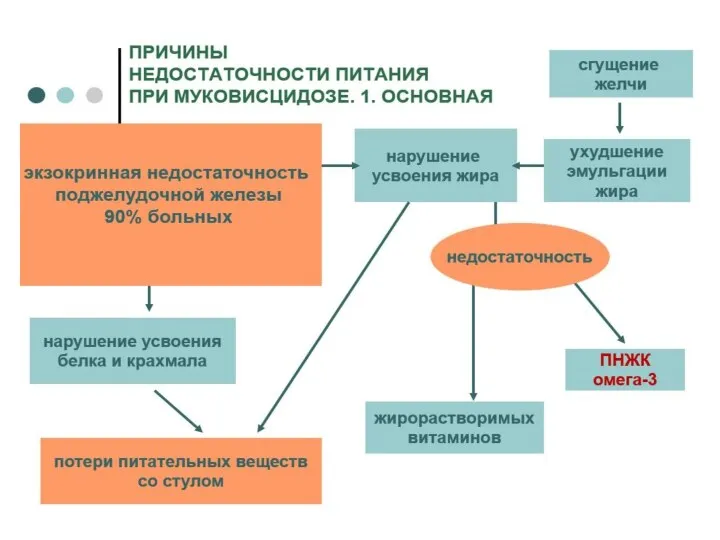
Слайд 38Диетотерапия
■ при выраженном обострении в первые дни рекомендуется воздерживаться от приема пищи
■
Диетотерапия
■ при выраженном обострении в первые дни рекомендуется воздерживаться от приема пищи
■

пероральному приему пищи, соблюдая принцип дробного питания
■ рекомендуется диетический стол №5 «панкреатический» протертый вариант
■ через 1-1.5 мес. ребенок переводится на непротертый
вариант диеты №5
Спазмолитическая терапия
• гиосцин бутилбромид
• фенпивериния бромид
• платифиллин
• баралгин
Антисекреторная терапия
• ингибиторы протонной помпы (омепразол. рабепразол, эзомепразол)
• блокаторы гистаминовых-Н2 рецепторов (фамотидин)
• антациды (альгельдрат + магния гидроксид)
Слайд 40К основным правилам диеты относятся:
Ограничение употребления всех продуктов, которые могут усилить воспаление.
К основным правилам диеты относятся: Ограничение употребления всех продуктов, которые могут усилить воспаление.

Слайд 42Все питание должно быть дробным. Количество приемов пищи зависит от возраста ребенка.
Все питание должно быть дробным. Количество приемов пищи зависит от возраста ребенка.

Слайд 43Ферментотерапия
• при высокой (более чем в 10 раз от нормы) ферментемии и/или
Ферментотерапия
• при высокой (более чем в 10 раз от нормы) ферментемии и/или

• при отсутствии высокой ферментемии и/или
ферментурии - с каждым приемом пищи назначают
панкреатин
Антибактериаль-ная терапия
• антибиотики (цефалоспорины, кларитромицин)
назначаются при угрозе формирования кист и свищей,
перитонита и вторичного инфицирования
Слайд 44Характеристика стол №5
Прием пищи дробными порциями 6 раз в день.
Энергоценность полностью сбалансированного
Характеристика стол №5
Прием пищи дробными порциями 6 раз в день.
Энергоценность полностью сбалансированного

В пище преобладают белки (около 80 гр, причем соотношение растительных и животных белковых соединений примерно равное).
Количество липидов – не более 80 гр, причем две трети из них приходится на жиры животного происхождения – рыба, мясо, сливочное масло.
Потребность организма в углеводах удовлетворяется путем овощей, фруктов и злаков, которые выбирают из списка разрешенных (около 400 гр).
Норма хлорида натрия (соль) снижается до 8-10 гр.
Суточное количество свободной жидкости (преимущественно воды без газа) – 8 стаканов.
Слайд 46Пищу употреблять только в теплом виде, поскольку холодные блюда вызывают спазм в
Пищу употреблять только в теплом виде, поскольку холодные блюда вызывают спазм в

Слайд 47
Рекомендуется
* Из овощей: капуста краснокочанная, свекла, огурцы и помидоры в любом
Рекомендуется
* Из овощей: капуста краснокочанная, свекла, огурцы и помидоры в любом

* Виды круп: полезны гречка и овсянка. Фрукты или некоторые ягоды: можно бананы, спелую клубнику, разные сухофрукты.
* Супы: на овощном отваре, разрешены молочные с крупой овсяной, ягодами или фруктами (можно сочетать с мелкими макаронами), борщи только вегетарианские, свекольники и щи, во время приготовления которых нельзя пассеровать коренья или муку перед закладкой.
*Мясо: обрезанная от жировых прослоек свинина, а также удаленная от жил и фасций говядина. Можно готовить индейку, курицу и кролика без кожи. Основными блюдами являются плов, голубцы, блюда из запеченного и рубленого мяса. В небольших количествах можно потреблять молочные сосиски высокого качества.
*Рыба: запеченная или тушеная из нежирных сортов. Разрешены кальмары, морские продукты, хек, креветки, судак. Изделия из молока: простокваша, творог и сыр с маленьким процентом жирности, молоко или кефир. Хлебные изделия, испеченные за день до потребления.
*Сладости: мармелад и немного зефира, можно включать карамельки, варенье, жидкий мед. Из жиров можно добавлять мягкий маргарин, масло разрешено растительное или немного сливочного. Овощи: различные.
* Пряности: укроп, можно включать в рацион корицу и петрушку, ванилин.





















 의약품의 복용법
의약품의 복용법 Диагноз. Виды
Диагноз. Виды Выделительная система почек и кожи
Выделительная система почек и кожи Баланопостит
Баланопостит Hemolytic anemia
Hemolytic anemia Отчет детского отделения аллергологии и иммунологии МАУЗ ОТКЗ ГКБ №1 за 2020 г
Отчет детского отделения аллергологии и иммунологии МАУЗ ОТКЗ ГКБ №1 за 2020 г Эпонимы в названиях лекарственных средств
Эпонимы в названиях лекарственных средств Стафилодермии. Стрептодермии. Стафилострептодермии
Стафилодермии. Стрептодермии. Стафилострептодермии Основни маркетингови средства и тяхното приложение в здравеопазването
Основни маркетингови средства и тяхното приложение в здравеопазването 3D printer in medicine
3D printer in medicine Высшая нервная деятельность детей и подростков, безусловные и условные рефлексы
Высшая нервная деятельность детей и подростков, безусловные и условные рефлексы Маме о главном. Рак молочной железы (РМЖ)
Маме о главном. Рак молочной железы (РМЖ) Двурядный серозно-мышечноподслизистый шов Кирпатовского
Двурядный серозно-мышечноподслизистый шов Кирпатовского Воспаление. Патологический процесс
Воспаление. Патологический процесс Ассистенция при операциях по поводу эндометриоза
Ассистенция при операциях по поводу эндометриоза Zanyatie_4_5_Kharakteristika_stepenei_774_UO
Zanyatie_4_5_Kharakteristika_stepenei_774_UO Бешенство
Бешенство Хроническая сердечная недостаточность
Хроническая сердечная недостаточность Хирургия гнойного перитонита
Хирургия гнойного перитонита УМП Опухоли-2
УМП Опухоли-2 Клинико-анатомиялық конференция. Емдік бақылау комиссиясы. Өлім жітімді тексеру комиссиясы
Клинико-анатомиялық конференция. Емдік бақылау комиссиясы. Өлім жітімді тексеру комиссиясы Составляющие ЗОЖ
Составляющие ЗОЖ Serum rantes, transforming growth factor-β1 and interleukin-6 fibrosis in patients with aortic valve stenosis
Serum rantes, transforming growth factor-β1 and interleukin-6 fibrosis in patients with aortic valve stenosis Умственная (интеллектуальная) недостаточность у детей
Умственная (интеллектуальная) недостаточность у детей Заболевания уха
Заболевания уха Контроль за воздухом закрытых помещений при туберкулезе (фильтры)
Контроль за воздухом закрытых помещений при туберкулезе (фильтры) Основные неврологиеские нарушения
Основные неврологиеские нарушения Хирургическая тактика при ХАН
Хирургическая тактика при ХАН