Содержание
- 2. Корь
- 3. Корь – острое инфекционное заболевание, сопровождающееся повышением температуры тела, интоксикацией, катаром верхних дыхательных путей и слизистых
- 4. Этиология: Возбудитель – крупный РНК-содержащий вирус, - парамиксовирус, обладающий гемагглютинирующей, гемолизирующей активностью; - не стоек во
- 5. Эпидемиология: Источник инфекции: больной человек. Наиболее заразны 10 дней: 1-2 дня инкубационного периода, катаральный период, 1-й
- 6. Патогенез: Входные ворота: слизистая верхних дыхательных путей и конъюнктивы. Вирус адсорбируется на эпителии слизистой → проникает
- 7. В катаральный период и в первый день высыпаний: новое и более значительное нарастание вирусемии (вторая волна)
- 8. Тропизм вируса: дыхательные пути (катаральное воспаление рото-, носоглотки, гортани, трахеи бронхов, бронхио); ЖКТ (слизистая ротовой полости,
- 9. Непосредственое воздействие вируса на ЦНС: острый демиелинизирующий энцефалит энцефаломиелит хронически проградиентное поражение ЦНС (хронические энцефалиты, подострый
- 10. Развитие анергии (вторичный иммунодефицит) снижение уровня иммунитета активация патогенной и условно-патогенной флоры развитие осложнений (преимущественно дыхательной
- 11. Клиническая картина Наиболее частые симптомы и синдромы кори Клинические проявления типичной кори характеризуются сменой четырех периодов:
- 12. Характерные синдромы: 1. Интоксикационный синдром: недомогание, вялость, адинамия, отказ от еды, питья, плаксивость, нарушение сна. Возможно
- 13. 2. Синдром поражение респираторного тракта (катаральный синдром): обильные выделения слизистого характера из носа, в динамике –
- 14. Одновременно с пятнистой энантемой появляется патогномоничный симптом кори – пятна Бельского-Филатова-Коплика – обычно на слизистой оболочке
- 15. 3. Синдром поражение глаз: характерен конъюнктивит, при котором выделения постепенно приобретают гнойный характер. веки отечны. светобоязнь.
- 16. 4. Синдром экзантемы: характерна этапность высыпаний. в начале коревая сыпь появляется на спинке носа, за ушами.
- 17. Синдром экзантемы: сыпь располагается на наружной и внутренней поверхности конечностей на неизмененном фоне кожи. характерна одутловатость
- 18. Клиника Клинические признаки кори в катаральном периоде: - постепенное начало болезни; - нарастающая температура тела; -
- 19. Клинические признаки кори в периоде высыпания: - появление сыпи на 4-5-й день от начала болезни сопровождается
- 20. этапное появление сыпи: в первые сутки – на лице, шее, верхней части груди и плеч; во
- 21. - морфология сыпи – пятнисто-папулезная с тенденцией к слиянию; - пятна Бельского-Филатова-Коплика (в начале периода); -
- 22. Клинические признаки кори в периоде пигментации: - переход сыпи в пигментацию (с 3-го дня периода высыпания);
- 23. По типу: 1. Типичные. 2. Атипичные: - митигированная; - абортивная; - стертая; - бессимптомная. По тяжести:
- 24. Митигированная корь (в инкубационном периоде введен иммуноглобулин или препараты крови): - удлинение инкубационного периода до 21
- 25. Абортивная форма: - дети 5-7 лет, получившие вакцинацию в декретированные сроки - острое начало - слабо
- 26. Критерии тяжести: - выраженность синдрома интоксикации; - выраженность местных изменений. По течению (по характеру): 1. Гладкое.
- 27. Осложнения - Осложнения при кори могут сформироваться на любом этапе инфекции. В зависимости от этиологического фактора
- 28. Осложнения Осложнения различают со стороны: - органов дыхания (пневмония, ларингит, ларинготрахеит, бронхит, бронхиолит, плеврит), пищеварительной системы
- 29. Течение кори у детей 1-го года жизни: в периоде продромы катаральные явления слабо выражены; заболевание может
- 30. Корь у детей раннего и младшего дошкольного возраста (1-5 лет) Клинически протекает с выраженными катаральными симптомами
- 31. Клинические особенности. Эпидемиологические критерии. Лабораторная диагностика: серологический метод (ИФА) молекулярно-биологический метод (ПЦР) - гематологический метод Диагностика
- 32. Клинический анализ крови: лейкопения, нейтропения, лимфоцитоз, нормальное СОЭ. 2) Серологический метод: IgM, IgG. 3) Молекулярно-биологический (ПЦР)
- 33. Обоснование: эпидемиологические, клинические, лабораторные данные. Примеры диагноза: корь, типичная форма, средней степени тяжести, гладкое течение. Обоснование
- 34. мероприятия, направленные на эрадикацию возбудителя; мероприятия, направленные на дезинтоксикацию; мероприятия, направленные на десенсибилизацию организма. Лечение кори
- 35. тяжелое клиническое течение заболевания; независимо от формы течения заболевания – лица из организаций с круглосуточным пребыванием
- 36. противоэпидемический режим; возраст ребенка; степень тяжести заболеваний; преморбидный фон пациента; изоляция; доступность и возможность выполнения лечения.
- 37. Режим. Диета. Методы медикаментозного лечения: средства этиотропной терапии; Патогенетическая терапия; Средства симптоматической терапии; Средства иммунотерапии и
- 38. Режим Постельный в течение всего острого периода – до нормализации t° тела. Частое проветривание, влажная уборка
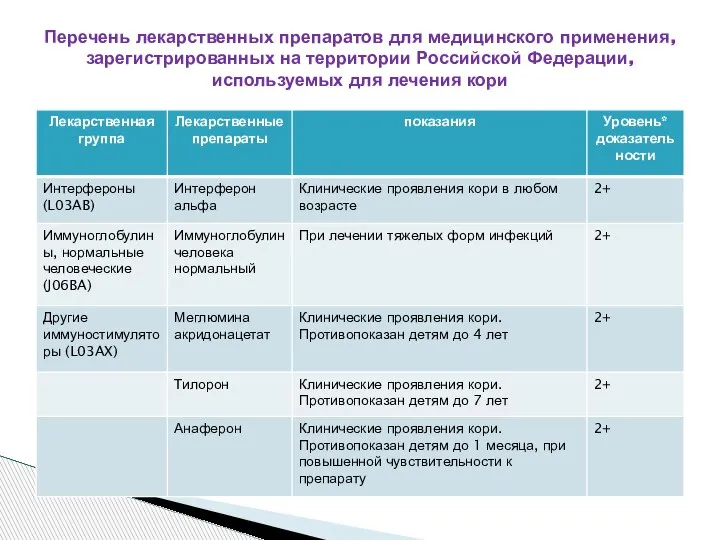
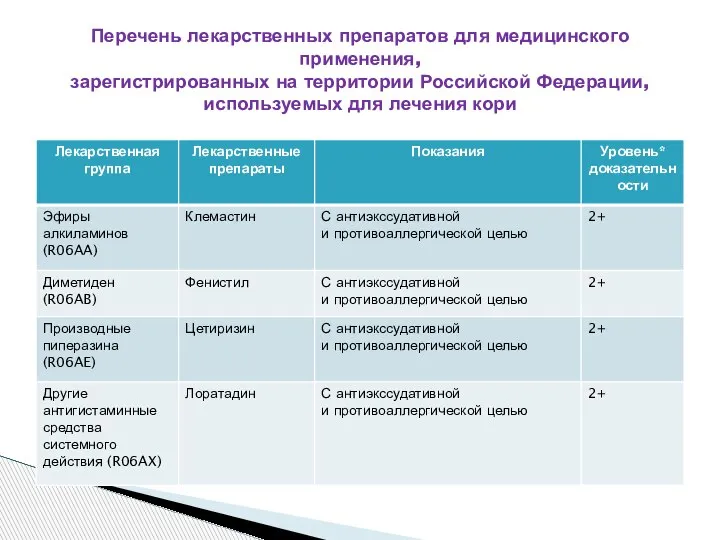
- 39. Перечень лекарственных препаратов для медицинского применения, зарегистрированных на территории Российской Федерации, используемых для лечения кори
- 40. Перечень лекарственных препаратов для медицинского применения, зарегистрированных на территории Российской Федерации, используемых для лечения кори
- 41. Показания: при средней и тяжелой степени тяжести, протекающей с осложнениями: 1. Пенициллины (амоксициллин + клавулановая кислота);
- 42. Показания: тяжелая степень тяжести, отсутствие эффекта при использовании антибиотиков других групп; Цефалоспорины 4 поколения (цефепим); Антибиотики
- 43. Жаропонижающие: ибупрофен, парацетомол; При выраженном затруднении носового дыхания: адреномиметики (ксилометазолин, називин, нафтизин), Отхаркивающие препараты: коделак бронхо,
- 44. Приложение Утверждены Постановлением Главного государственного санитарного врача Российской Федерации от 28 июля 2011 г. N 108
- 45. 2.2. Корь в типичной манифестной форме характеризуется совокупностью следующих клинических проявлений: - кашель и/или насморк, конъюнктивит;
- 46. 2.7. Случаи кори, подразделяются на: "подозрительные", "вероятные" и "подтвержденные". "Подозрительным" считают случай острого заболевания, при котором
- 47. "Подтвержденным" считают случай кори, классифицированный как "подозрительный" или "вероятный", после лабораторного подтверждения диагноза. Лабораторно подтвержденный случай
- 48. 3.1. Выявление больных корью, лиц с подозрением на это заболевание проводится медицинскими работниками организаций, осуществляющих медицинскую
- 49. Пункт 3.1 (продолжение) - оказании всех видов медицинской помощи; - проведении медицинских осмотров; - проведении предварительных
- 50. 3.2. В случае выявления больного корью, или лиц с подозрением на это заболевание медицинские работники организаций
- 51. 5.4. При выявлении очага инфекции в дошкольных организациях и общеобразовательных учреждениях, а также в организациях с
- 52. 5.7. За лицами, общавшимися с больными корью, устанавливается медицинское наблюдение в течение 21 дня с момента
- 53. 5.10. Иммунизации против кори по эпидемическим показаниям подлежат лица, Имевшие контакт с больным (при подозрении на
- 54. 5.14. Контактные лица из очагов кори, не привитые и не болевшие указанными инфекциями ранее, не допускаются
- 55. 6.2. Иммунизация населения против кори, проводится в рамках национального календаря профилактических прививок и календаря профилактических прививок
- 56. - Дети в возрасте 15 - 17 лет включительно и взрослые в возрасте до 35 лет
- 57. Специфическая: Иммуноглобулин – не позднее 5 дней от момента контакта Активная иммунизация: (календарь профилактических прививок, 2014
- 58. -ЖКВ- вакцина коревая-Микроген, Россия; -Вакцина против кори Серум Инститьют Индия; -Дивакцина паротитно-коревая –Микроген, Россия; Корь. Вакцины,
- 59. Коревая, паротитная, краснушная вакцина –Серум Инститьют, Индия; - М-М-R II- вакцина коревая, паротитная, краснушная – Мерк,
- 60. Неспецифическая: Сроки изоляции больных - не менее 5 дней с момента появления сыпи. Среди контактных медицинское
- 61. Длительность наблюдения 3 месяца. врач-педиатр участковый (по показаниям врач-инфекционист, отоларинголог, кардиолог, нефролог, невролог); клинический анализ крови,
- 62. Срок инкубационного периода 21 день. Срок изоляции больного - 5 дней с момента появления сыпи. !!!
- 63. Краснуха
- 64. Краснуха – острое инфекционное заболевание, передающееся воздушно-капельным путем и характеризующееся наличием симптомов умеренно выраженной интоксикации, непостоянной
- 65. Возбудитель - РНК-содержащий вирус краснухи (Rubella virus) относится к семейству Togaviridae является единственным представителем рода Rubivirus.
- 66. Вирус чувствителен к воздействию химических факторов, изменению pH среды (ниже 6,8 и выше 8,0), ультрафиолетовому облучению,
- 67. Источник - больной человек, выделяющий вирус во внешнюю среду в последние 7 дней инкубационного периода и
- 68. Восприимчивость - всеобщая, наиболее высока в возрасте от 3 до 4 лет. Краснухой болеет только человек.
- 69. Заболеваемость краснухой в Российской Федерации после 2009 г. снизилась менее 0,5 на 100 000 населения, отмечаются
- 70. Место внедрения (входные ворота) - слизистая оболочка верхних дыхательных путей. Вирус адсорбируется на эпителии слизистой проникает
- 71. Гематогенный путь распространения вируса по организму вирусемия, которая возникает в периоде инкубации. Через 1-2 дня высыпаний
- 72. Четыре периода: 1. Инкубационный период: от 11 до 21 дня. 2. Продромальный период: продолжительность от нескольких
- 73. Интоксикационный синдром: недомогание небольшая слабость умеренная головная боль иногда боль в мышцах и суставах Температура субфебрильная
- 74. 2. Синдром поражения респираторного тракта (катаральный синдром) выражен слабо незначительная гиперемия зева, конъюнктивит энантема в виде
- 75. 3. Синдром лимфоаденопатии развивается за 1-3 дня до появления экзантемы и катаральных симптомов исчезает через несколько
- 76. 4. Синдром экзантемы постоянный признак краснухи. Сыпь сначала появляется на лице, за ушами, на волосистой поверхности
- 77. На ладонях и подошвах экзантема отсутствует. Элементы сыпи расположены на негиперемированной коже, не возвышаются над уровнем
- 78. типичная форма – легкая, средней тяжести, тяжелая; атипичная форма (без сыпи); инаппарантная форма (субклиническая). Клинические формы
- 79. Типичные формы: Гладкое негладкое течение. Критерии тяжести: выраженность симптомов интоксикации лихорадка. Клинические формы
- 80. Легкая и среднетяжелая форма: симптомы общей интоксикации выражены слабо, температура тела остается нормальной или повышается до
- 81. Атипичная форма краснухи протекает легко, без экзантемы, характеризуется легким катаральным воспалением верхних дыхательных путей и умеренно
- 82. Наблюдаются редко. Наиболее частым осложнением являются артриты, которые развиваются чаще у взрослых (30% у мужчин, 5-6%
- 83. I. Международная классификация болезней X пересмотра (МКБ-X): В 06 Краснуха (немецкая корь) В 06.0 Краснуха с
- 84. II. Клиническая классификация краснухи: По типу: 1. Типичная 2. Атипичная: • с изолированным синдромом экзантемы, •
- 85. По тяжести: 1. Легкой степени тяжести 2. Средней степени тяжести 3. Тяжелой степени тяжести По течению:
- 86. Клинические критерии Эпидемиологические критерии Критерии лабораторного подтверждения Общие подходы к диагностике
- 87. 1. Наличие в окружении больного ребенка лиц с подобным заболеванием, или с подтвержденным диагнозом краснуха. 2.
- 88. Серологический метод (ИФА) (пациенты с клиническими симптомами краснухи для идентификации специфических антител к возбудителю) Гематологический метод
- 89. - серологический метод (ИФА), - молекулярно-биологический метод (ПЦР). Методы специальной диагностики
- 90. серологический метод (ИФА) применяется для установления (подтверждения) диагноза. Выявление в сыворотке крови больного иммуноглобулинов класса М
- 91. Обоснование диагноза: - эпидемиологические (контакт с больным краснухой в пределах инкубационного периода), - клинические (увеличение периферических
- 92. Пример диагноза: Краснуха, типичная форма, средней степени тяжести, гладкое течение. Обоснование и формулировка диагноза
- 93. Дифференциальный диагноз: - корь; - энтеровирусная экзантема; - медикаментозная сыпь; - скарлатина; - псевдотуберкулез; - инфекционный
- 94. Синдром врожденной краснухи триада: - катаракта; - пороки сердца; - глухота. Врожденная краснуха (Gregg, 1942)
- 95. Ранние неонатальные проявления: - множественные геморрагии, сопровождающиеся тромбоцитопенией (1-2 недели); - гепатиты с желтухой; - увеличение
- 96. Трудно диагностировать в первые дни жизни: - дефекты развития органа слуха; - ретинопатию; - близорукость высокой
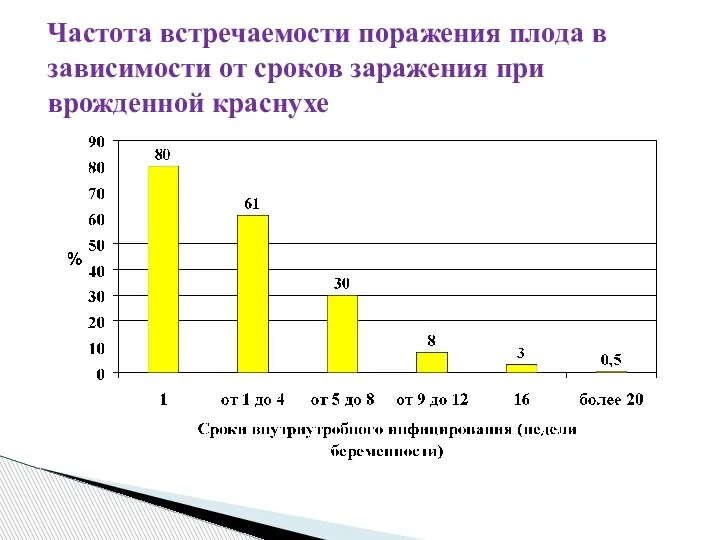
- 97. Частота встречаемости поражения плода в зависимости от сроков заражения при врожденной краснухе
- 98. Режим. Диета. Методы медикаментозного лечения: средства этиотропной терапии; Патогенетическая терапия; Средства симптоматической терапии; Средства иммунотерапии и
- 99. При неосложненной краснухе терапия симптоматическая. При краснушных артритах нестероидные противоспалительные средства Витамины Этиотропная терапия: Показания –
- 100. Интерферон альфа – при средней и тяжелой степени тяжести краснухи, протекающей с осложнениями Меглюмина акридонацетат (другие
- 101. Приложение Утверждены Постановлением Главного государственного санитарного врача Российской Федерации от 28 июля 2011 г. N 108
- 102. Общие подходы к профилактике За лицами, общавшимися с больными краснухой, устанавливается медицинское наблюдение в течение 21
- 103. Срок инкубационного периода 21 день! Срок изоляции больного 7 дней с момента появления сыпи !!!
- 104. Специфическая: активная иммунизация (календарь профилактических прививок, 2014 г.) Сроки: - 12 мес. (первая вакцинация) - 6
- 105. -Краснушная вакцина- Микроген, Россия; Коревая, паротитная, краснушная вакцина –Серум Инститьют, Индия; - М-М-R II- вакцина коревая,
- 107. Скачать презентацию




































































































 АИВ инфекциясымен ауыратын науқастағы вирусты гепатиттердің алдын алу және емдеудің ерекшеліктері
АИВ инфекциясымен ауыратын науқастағы вирусты гепатиттердің алдын алу және емдеудің ерекшеліктері Новая коронавирусная инфекция COVID-19
Новая коронавирусная инфекция COVID-19 Влияние лосьона для лица, содержащего гиалуроновую кислоту, на эластичность, гидратацию и коллагеновые показатели кожи лица
Влияние лосьона для лица, содержащего гиалуроновую кислоту, на эластичность, гидратацию и коллагеновые показатели кожи лица 187721 (1)
187721 (1) Туберкулезные микобактерии в мазке
Туберкулезные микобактерии в мазке Чистотел против кожных заболеваний
Чистотел против кожных заболеваний Результаты исследования кремов с антивозрастным эффектом
Результаты исследования кремов с антивозрастным эффектом Канцерогенез и иммунная система
Канцерогенез и иммунная система Ультразвуковая диагностика в гинекологии
Ультразвуковая диагностика в гинекологии Частная психопатология
Частная психопатология Полис. Компания Euromed Group - крупнейшая медицинская компания в Санкт-Петербурге
Полис. Компания Euromed Group - крупнейшая медицинская компания в Санкт-Петербурге Минерал 89. Відновлення здорового вигляду шкіри
Минерал 89. Відновлення здорового вигляду шкіри Оказание экстренной медицинской помощи пострадавшим с политравмой
Оказание экстренной медицинской помощи пострадавшим с политравмой Ұрықтың тума ақаулары, эндокрин жүйесі
Ұрықтың тума ақаулары, эндокрин жүйесі Патогенные для человека вибрионы
Патогенные для человека вибрионы Психопатологическая семиотика
Психопатологическая семиотика Патофизиология иммунной системы
Патофизиология иммунной системы Особенности практического применения лечебной липосомальной косметики Айсида
Особенности практического применения лечебной липосомальной косметики Айсида Шаблоны DSD
Шаблоны DSD Лекция_12_Стерилизация_медицинских_изделий_многократного_применения
Лекция_12_Стерилизация_медицинских_изделий_многократного_применения Биохимические исследования при болезнях соединительной ткани. СКВ
Биохимические исследования при болезнях соединительной ткани. СКВ Артериальное давление. Введение
Артериальное давление. Введение Молекулярно-биохимические механизмы опухолевого роста
Молекулярно-биохимические механизмы опухолевого роста Нарушение осанки у школьников
Нарушение осанки у школьников Физиотерапия в стоматологии
Физиотерапия в стоматологии Невынашивание и перенашивание беременности
Невынашивание и перенашивание беременности Профилактика ожирения среди взрослого населения
Профилактика ожирения среди взрослого населения Классификация рентгеноконтрастных веществ (РКВ)
Классификация рентгеноконтрастных веществ (РКВ)